Открытое овальное окно
Содержание:
- Причины ВПС
- Преимущества клиники
- Что такое «открытое овальное окно»?
- Дефекты межпредсердной перегородки (ДМПП)
- Служба в армии и аритмия
- Как лечить такое состояние?
- Когда необходимо сделать КТ легких при коронавирусе?
- Причины
- 2.Как проводится малоинвазивная операция для лечения заболеваний сердечных клапанов?
- Открытое овальное окно у недоношенных
Причины ВПС
 Обследование новорожденного
Обследование новорожденного
Также необходимо уделять внимание потенциально тератогенным факторам внешней среды: различные внутриутробные инфекции (вирусы краснухи, цитомегаловирус, коксаки, инфекционные заболевания у матери в первом триместре), лекарственные препараты (витамин А, противоэпилептические средства, сульфазалазин, триметоприм), постоянный контакт с токсичными веществами (краски, лаки). Кроме того, нужно помнить, что отрицательное влияние на внутриутробное развитие оказывают как материнские факторы: предшествующие данной беременности репродуктивные проблемы, наличие сахарного диабета, фенилкетонурии, алкоголизма, курение, возраст, но также, и факторы со стороны отца – возраст, употребление наркотических средств (кокаин, марихуана).. Ведущая роль принадлежит мультифакториальной теории развития врожденных пороков сердца (до 90%).
Ведущая роль принадлежит мультифакториальной теории развития врожденных пороков сердца (до 90%).
Виды врожденных пороков сердца
-
Дефект межпредсердной перегородки (ДМПП) или открытое овальное окно – диагностируется при выявлении одного либо нескольких отверстий в межпредсердной перегородке. Один из часто встречающихся врожденных пороков сердца. В зависимости от расположения дефекта, его величины, силы тока крови определяются более или менее выраженные клинические признаки. Часто ДМПП сочетается с другими аномалиями сердца и определяться при синдроме Дауна.
-
Дефект межжелудочковой перегородки (ДМЖП) – диагностируется при недоразвитии межжелудочковой перегородки на различных уровнях с формированием патологического сообщения между левым и правым желудочками. Может встречаться как изолированно, так и вместе с другими аномалиями развития. При малом дефекте – чаще нет выраженного отставания в физическом развитии. ДМЖП опасен тем, что может приводить к развитию легочной гипертензии, и потому, должен своевременно корректироваться оперативным путем.
-
Коартация аорты – сегментарное сужение просвета аорты с нарушением нормального кровотока из левого желудочка в большой круг кровообращения. Выявляется до 8% всех случаев ВПС, чаще у мальчиков, нередко сочетается с другими аномалиями.
-
Открытый артериальный проток – диагностируется при не заращении Баталлова протока, определяемого у новорожденных и зарастающего в последующем. В результате, происходит частичный сброс артериальной кровь из аорты в легочную артерию. При данном ВПС чаще не бывает тяжелых клинических проявлений, однако, патология требует хирургической коррекции, поскольку сопряжена с высоким риском внезапной сердечной смерти.
-
Атрезия легочной артерии – диагностируется недоразвитие (полное либо частичное) створок клапана легочной артерии с развитием обратного заброса крови из легочной артерии в полость правого желудочка. В последующем приводит к недостаточному кровоснабжению легких.
-
Стеноз клапана легочной артерии – аномалия, при которой диагностируют сужение отверстия клапана легочной артерии. В результате патологии, чаще всего, створок клапана, нарушается нормальный кровоток из правого желудочка в легочный ствол.
-
Тетрада Фалло – сложный сочетанный ВПС. Объединяет дефект межжелудочковой перегородки, стеноз легочной артерии, гипертрофию правого желудочка, декстрапозицию аорты. При данной патологии происходит смешение артериальной и венозной крови.
-
Транспозиция магистральных сосудов – также сложный ВПС. При данной патологии аорта отходит от правого желудочка и несет венозную кровь, а легочный ствол отходит от левого желудочка и несет артериальную кровь, соответственно. Парок протекает тяжело, сопряжен с высокой летальностью новорожденных.
-
Декстрокардия – аномалия внутриутробного развития, арактеризующаяся правосторонним размещением сердца. Зачастую, наблюдается «зеркальное» расположениее других непарных внутренних органов.
-
Аномалия Эбштейна – редко встречающийся врожденный порок сердца, диагностируется при изменении месторасположения створок трехстворчатого клапана. В норме — от предсердно-желудочкового фиброзного кольца, при аномалии — от стенок правого желудочка. Правый желудочек имеет меньшие размеры, а правое предсердие удлинено, вплоть до аномальных клапанов.
Преимущества клиники
В отделении неврологии клиники «Энергия здоровья» каждого пациента ждут специалисты самого высокого уровня и современное оборудование для диагностики и лечения заболеваний. Мы придерживаемся комплексного подхода к терапии и используем не только лекарственные препараты, но и физиотерапию, ЛФК и массаж.
Лечение назначается только после тщательного обследования и контролируется специалистом до полного выздоровления пациентов. Адекватные цены, удобное расположение, собственная парковка – мы делаем все для удобства клиентов.
Если межреберная невралгия мешает жить, ходить и двигаться, не откладывайте лечение в долгий ящик. Записывайтесь в клинику «Энергия здоровья» и избавьтесь от боли.
Что такое «открытое овальное окно»?
Родители часто задают вопросы о так называемом «открытом овальном окне». Так называют отверстие в перегородке между двумя камерами сердца (левым и правым предсердием), имеющее подвижную заслонку наподобие клапана.
Размеры овального окна варьируют от 2 до 6 мм, но в ряде случаев могут достигать 10-15 мм.
Овальное окно является нормальным элементом структуры сердца новорожденного. В период внутриутробного развития оно обеспечивает сообщение между предсердиями и позволяет крови проходить из правых камер сердца в левые, минуя еще не функционирующие сосуды легких (малый круг кровообращения).
После рождения овальное окно постепенно закрывается. У ребенка в возрасте до года открытое овальное окно (ООО) является физиологической нормой. В 40-50% случаев оно закрывается к концу первого года жизни, но иногда это происходит и в более старшем возрасте. Изредка овальное окно остается открытым в течение всей жизни.
Начиная с подросткового возраста, наличие ООО рассматривается как аномалия. Незначительность нарушений, возникающих вследствие него, позволяет относить это состояние к так называемым малым аномалиям развития сердца, которые не являются пороками сердца.
Причины неполного закрытия овального окна в настоящее время до конца не известны. Предпосылками к развитию этого состояния являются: наследственная предрасположенность, недоношенность, врожденные синдромы дисплазии соединительной ткани. ООО может сопутствовать врожденным порокам митрального и трикуспидального клапанов, а также открытому артериальному протоку.
Открытый артериальный проток
Артериальный проток представляет собой небольшое соединение между легочной артерией, несущей кровь к легким, и аортой, несущей кровь к другим органам. Он позволяет крови в период внутриутробного развития идти в обход еще не функционирующих легких. Закрытие артериального потока в норме происходит в первые часы после рождения, а к концу первого месяца жизни малыша он обычно полностью зарастает.
Если артериальный проток остается открытым у ребенка старше трех месяцев, у него диагностируется «открытый артериальный проток» (ОАП), считающийся врожденным пороком сердца. Точную его причину в большинстве случаев установить не удается. Но есть определенные факторы, которые повышают вероятность развития этого состояния.
- Факторы риска возникновения ОАП:
- Недоношенность (роды на сроке менее 38 недель)
- Низкий вес при рождении (менее 2500 г)
- Хромосомные аномалии (синдром Дауна, синдром Эдвардса)
- Наличие аномалий развития и пороков сердца
- Курение и употребление алкоголя в период беременности
- Задержка внутриутробного развития плода
- Внутриутробные инфекции
- Асфиксия при рождении (менее трех баллов по шкале Апгар)
- Вирусные инфекции у матери в период беременности
- Женский пол ребенка (у девочек в 2 раза чаще)
Основным методом диагностики ОАП является УЗИ сердца. При выявлении этого состояния у ребенка в возрасте одного месяца ЭхоКГ повторяют в 3 и 6 месяцев для контроля закрытия артериального протока. В дальнейшем частота проведения исследования определяется по индивидуальным показаниям.
Таким образом, на сегодняшний день эхокардиография является основным методом быстрой и безопасной диагностики состояния сердца у детей с первого дня жизни, а также в период внутриутробного развития. Заботиться о здоровье малыша необходимо с момента наступления беременности, а профессионалы и отличное оборудование помогут вам в этом!
Дефекты межпредсердной перегородки (ДМПП)
Недоразвитие межпредсердной перегородки может привести к образованию дефекта межпредсердной перегородки (ДМПП) — открытого отверстия между правым и левым предсердиями. В результате этого кровь из левого предсердия под более высоким давлением попадает в правое предсердие и далее в правый желудочек и легкие.
По расположению различают несколько видов дефектов межпредсердной перегородки:
- «Вторичный (центральный) ДМПП» является самым частым и встречается в 80% случаев.
- «Первичный ДМПП» встречается в 15% случаев.
- На остальные формы ДМПП приходится менее 5%.
Диаметр ДМПП варьируется от 3 мм. до 3 см. и более.
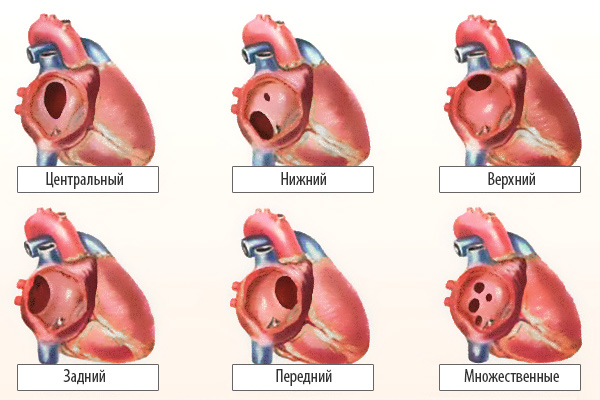 Варианты дефектов межпредсердной перегородки
Варианты дефектов межпредсердной перегородки
80% дефектов у новорожденных закрываются к возрасту 18 месяцев. В 20% случаев дефект сохраняется, при этом показанием к закрытию ДМПП у детей является отверстие более 8 мм., наличие сердечной недостаточности, незаращение дефекта к возрасту 4 лет.
Зачастую дефект межпредсердной пререгородки протекает бессимптомно и не ограничивает жизнь человека на протяжении многих лет, вследствие чего остаётся не диагностированным.
У 70% пациентов не выявленный в детстве ДМПП начинает проявляться в возрасте от 18 до 40 лет.
Проявлениями ДМПП со временем становятся:
- повышенная физическая утомляемость;
- появление одышки при повседневных нагрузках;
- пароксизмы учащенного неритмичного сердцебиения (суправентрикулярная тахикардия, трепетание и фибрилляция предсердий);
- повышенная частота инфекционных заболеваний дыхательной системы;
- отеки нижних конечностей.
Часто пациенты не подозревают о наличии у них ДМПП и диагноз устанавливается неожиданно при плановом выполнении ЭХО-КГ.
Целью закрытия дефекта межпредсердной пререгородки является снижение повышенной нагрузки на сердце и легкие, предотвращение сердечно-легочной недостаточности и последующих необратимых морфологических изменений тканей сердца и лёгких. Чем раньше ДМПП будет устранён, тем выше вероятность полного восстановления морфологии сердца и лёгких, и ниже вероятность развития осложнений из-за длительной их перегрузки.
Наилучшие результаты лечения проявляются при закрытии дефекта у пациентов до 25 лет. Операции проведённые у пациентов старше 40 лет улучшают качество жизни, увеличивают переносимость физических нагрузок, уменьшают проявления одышки. Однако, у данной возрастной группы в результате длительного наличия ДМПП часто развиваются нарушения ритма сердца в результате стойких изменений стенки предсердий: тахикардия, трепетание и фибрилляция предсердий. Таким пациентам после закрытия дефекта необходимо рассмотрение вопроса о выполнении радиочастотной аблации для восстановления нормального сердечного ритма.
Служба в армии и аритмия
Молодого человека берут в армию с аритмией, если она принимает следующие разновидности:
- тахикардия, сопровождающаяся учащённым сердцебиением;
- брадикардия. При этой разновидности аритмии частота сердцебиения замедляется;
- экстрасистолия. При указанной патологии возникают одиночные аритмичные удары. При экстрасистолии не наблюдается изменение частоты сокращений сердца.
При наличии некоторых видов аритмии призывник получает право на присвоение категории “Д”. К ним принято относить:
- пароксизмальную тахикардию. При этой патологии сокращения сердца резко учащаются. Могут появиться такие неблагоприятные симптомы, как слабость, возникновение страха смерти, одышка, ощущение давления в районе груди;
- наличие приступов Адамса-Стокса-Морганьи. При данной патологии могут возникать такие осложнения, как потеря сознания или остановка дыхания;
- синдром слабого синусоидного узла;
- желудочковую экстрасистолию.

Как лечить такое состояние?
Тактика терапии определяется наличием или отсутствием симптомов.
Если симптомов нет
Лечение не проводится. Практикуется наблюдение терапевтом, кардиологом и педиатром, проведение УЗИ для оценки динамики состояния овального окна.
При условии, что симптоматика не является выраженной, однако есть риск развития инсульта, ишемической атаки, инфаркта, болезней нижних конечностей, следует принимать курсы препаратов, разжижающих кровь — , Клопидогрель, .
Если симптомы проявляются
Проводится оперативное лечение, чтобы закрыть этот дефект окклюдирующим устройством. Такое лечение практикуется, если отмечен выраженный сброс крови справа налево, если существует повышенный риск парадоксальной эмболии. Также практикуется как профилактика, если открыто овальное окно у водолазов.
Специальное устройство прикрепляется на катетер, после чего его через бедренную вену его вводят в полость сердца. Во время хирургического вмешательства практикуется визуальный рентгенконтроль. После введения с помощью катетера в овальное окно окклюдера это устройство раскрывается как зонтик и закрывает отверстие. С помощью такого метода лечения можно значительно улучшить качество жизни людей с этой проблемой.
В настоящее время ученые практикуют и другие методы лечения – например, специальный рассасывающийся пластырь. Он закрепляется на овальное окно, и на протяжении месяца стимулирует естественный процесс заживления дефицита тканей. После этого пластырь рассасывается. Такой метод позитивен тем, что дает возможность избежать воспалительного процесса тканей вокруг окклюдера.
Открытое овальное окно в сердце представляет собой небольшое отверстие, находящееся в перегородке непосредственно между правым и левым предсердиями. В норме они не должны сообщаться друг с другом, чтобы не происходило смешения артериальной и венозной крови, а также перепадов давления. Данное состояние является патологическим явлением у взрослых людей и детей определенного возраста и встречается очень часто. Иногда заболевание не вызывает серьезного физического дискомфорта, но в некоторых случаях оно способно приводить к различным нарушениям в работе сердечно-сосудистой системы и требует лечения.
Наличие углубления овальной формы является нормой, поскольку во время беременности, пока легкие плода не функционируют и его организму требуется дополнительный приток кислорода, кровь перебрасывается в левое предсердие через данное отверстие. Отсутствие такого протока в процессе внутриутробного развития может приводить к различным аномалиям и даже гибели ребенка до рождения или сразу после него.
Когда младенец совершает свой первый вдох, запускается работа дыхательной системы, и его легкие моментально расправляются. Увеличившееся давление в левой половине сердца прекращает поступление крови через овальное отверстие.
У новорожденного ребенка овальное окно в сердце должно закрываться в течение нескольких дней или недель. Но очень часто во время очередного планового медицинского осмотра обнаруживается, что этого не произошло, и врач сообщает родителям о патологических отклонениях в развитии сердечно-сосудистой системы грудничка. Незакрытое овальное окно в большинстве случаев требует определенного лечения, но известный детский педиатр Е.О. Комаровский советует родителям не поддаваться панике и не прибегать к радикальным мерам. В своих работах он подчеркивает тот факт, что практически у половины всех новорожденных не происходит резкого закрытия отверстия в сердечной перегородке и оно может оставаться долгое время открытым, вплоть до пятилетнего возраста.
Несмотря на то, что незакрытый проход в перегородке между двумя предсердиями до некоторого времени может считаться вариантом нормы, существуют и другие факторы возникновения физического дефекта. Они могут служить причиной развития различных патологических изменений в работе сердечной мышцы. К таким факторам относятся:
- курение и употребление алкогольных напитков во время беременности;
- различные пороки внутриутробного развития (в том числе заражение инфекциями);
- несогласованный с врачом прием препаратов;
- наследственный фактор.
Если ребенок родился недоношенным, то это тоже повышает риск того, что отверстие в сердце не зарастет, и через него слабой пульсацией будет осуществляться переброс крови. При различных аномалиях в строении и развитии сердечной мышцы, может произойти резкое открытие соединившегося ранее овального окна из-за временного растяжения камер левого и правого предсердий.
Когда необходимо сделать КТ легких при коронавирусе?
Обычно при подозрении на вирусную пневмонию КТ легких назначается лечащим врачом — терапевтом или инфекционистом. Больным пациентам нет необходимости ждать результатов ПЦР до 14 дней — томография покажет даже минимальное поражение легких (до 5%), при этом паттерн пневмонии, вызванной коронавирусом, виден довольно ясно. КТ легких рекомендовано делать на 5-7 день проявления симптомов острого респираторного заболевания.
Ключевое отличие компьютерной томографии от рентгена состоит в том, что КТ показывает первую степень поражения легких (до 25%), а по результатам обследования возможна дифференциальная постановка диагноза, то есть по специфическому клиническому рисунку на КТ можно отличить коронавирусную пневмонию от бактериальной и какой-либо другой без лабораторной диагностики. Однако не у всех пациентов, зараженных коронавирусом, развивается поражение легких с характерной симптоматикой.
КТ легких рекомендуется делать при наличии следующих симптомов:
- Высокая температура (более 37,5°);
- Затрудненное дыхание, одышка;
- Кашель;
- Ощущение сдавливания в грудной клетке;
- Низкий уровень сатурации крови кислородом (менее 95%) по результатам пульсоксиметрии;
- Повышенная утомляемость, слабость.
Пациентам с выраженными симптомами и подозрением на коронавирус нет необходимости ждать результатов ПЦР-диагностики. Компьютерная томография покажет очаги воспаления и инфильтрации легких, фиброз, степень их распространенности. Таким образом пациент сможет не теряя времени приступить к лечению под контролем лечащего врача. Поражение легких более 50% по результатам КТ может быть показанием к госпитализации.
Важно! При наличии вышеуказанных симптомов нет необходимости ждать результатов теста на коронавирус, чтобы проверить легкие на КТ. Преимущество компьютерной томографии легких перед рентгеном и флюорографий заключается в том, что диагностика покажет воспалительные процессы даже когда они только начались (на 5-7 день с момента проявления симптомов ОРЗ)

Причины
Наиболее часто незакрытое овальное окно в сердце у ребенка связано с генетической предрасположенностью, которая в большинстве случаев передается от матери. Другими причинами появления ООО выступают неблагоприятные воздействия во время вынашивания:
- Плохая экологическая обстановка.
- Никотин.
- Стресс.
- Наркотические вещества.
- Алкоголь.
- Запрещенные при беременности лекарства.
- Недостаточное питание.
В следующем видеоролике можно посмотреть как в норме должно меняться кровообращение и деятельность сердца ребенка перед его рождением.
2.Как проводится малоинвазивная операция для лечения заболеваний сердечных клапанов?
Смысл малоинвазивной операции в том, что хирургическое вмешательство осуществляется через гораздо меньший по размеру разрез. Этот тип операции уменьшает кровопотерю, травматичность и сокращает время пребывания в больнице. В любом случае хирурги скажут, можно ли делать малоинвазивную операцию именно вам. Часто для того, чтобы определить, как функционируют клапаны сердца до и после операции, хирург и кардиолог проводят трансэзофагеальную эхокардиографию, при котором датчик зонда УЗИ вводится в пищевод.
Во время операции на сердце клапан может быть «отремонтирован». Чаще всего это происходит при лечении митрального клапана сердца. Но для коррекции работы аортального, легочного и трикуспидального клапана некоторые из операций тоже выполняются.
Если клапан можно «отремонтировать» без замены, хирург может выполнить одну из следующих процедур:
- Комиссуротамия. Во время этой операции на сердце спайки створок (лепестков) клапана разделяются, тем самым отверстие клапана расширяется.
- Декальцификация. Это процедура удаления отложений кальция на створках клапана, в результате чего увеличивается их гибкость и способность плотно закрываться.
- Изменение формы створок клапана. Эту процедуру еще называют четырехугольной резекцией. Смысл ее в том, что если одна из створок клапана западает назад при закрытии, из клапана вырезается сегмент, и створки сшиваются вместе, позволяя клапану закрываться плотнее.
- Кольцевая поддержка клапана. Операция на сердце проводится в том случае, если кольцо из ткани, поддерживающей клапан, слишком широко. В этом случае его можно затянуть с помощью кольца из ткани или синтетического материала.
- Ремонт разрывов и отверстий в клапанах сердца.
В чем преимущества операции на сердце, когда проводится ремонт клапана? В том, что вам не потребуется пожизненно принимать лекарства для разжижения крови (антикоагулянты). Кроме того, такое вмешательство позволяет сохранить мышечную силу сердца.
Открытое овальное окно у недоношенных
Преждевременные роды, это одна из причин неполного заращения перегородки сердца у детей. Открытое овальное окно у недоношенных малышей диагностируют намного чаще, чем у рожденных в срок. Открытое отверстие выступает сообщением между предсердиями. Через него венозная кровь участвует в кровообращении, не затрагивая легкие, которые не функционируют до момента рождения. Через щель плод получает кислород и развивается.
Сердце имеет перегородку, которая разделяет его на предсердия. По центру перегородки проходит углубление, под которым есть проход с клапаном, открывающимся в сторону левого предсердия. Диаметр открытой щели около 2 мм. Когда малыш появляется на свет, то окно закрывается при первом вздохе. Но в медицине считается нормой ее постепенное закрытие в течение первого года жизни. В некоторых случаях состояние нормализуется к 3-5 годам.
Основные причины развития патологии сердца у недоношенных детей:
- Наследственная предрасположенность по материнской линии.
- Вредные привычки женщины во врем вынашивания.
- Недоразвитость сердечно-сосудистой системы ребенка.
- Неблагоприятная экологическая среда проживания.
- Плохое и несбалансированное питание во время беременности.
- Нарушения со стороны центральной нервной системы.
- Стрессовые ситуации и нервные перенапряжения.
- Интоксикация во время беременности.
Открытая щель в стенке между правым и левым предсердием имеет ряд характерных признаков: плохой набор веса ребенка, цианоз окологубного треугольника, частые простудные патологии бронхолегочного характера. По мере взросления младенца появляется отдышка и учащенное сердцебиение.
Наличие функционирующего окна в сердце у недоношенного может стать причиной нежелательных осложнений. Так в период активного роста, когда сердечная мышца увеличивается в размерах, клапан остается прежним. Это приводит к тому, что усиленный кровоток разъеме окна провоцирует смешивание крови разных предсердий. Из-за этого существенно увеличивается нагрузка на сердечно-сосудистую систему.
В некоторых случаях расстройство даже полезно. При первичных признаках легочной гипертензии, кровь из малого круга кровообращения перемещается в левое предсердие через открытое окно. На этом фоне снижается давление, что благотворно сказывается на общем состоянии организма.
Если окно имеет небольшие размеры и не сопровождается дополнительными патологиями, то медикаментозная терапия не проводится. Малыша ставят на учет к кардиологу и наблюдают его состояние. Если умеренные размеры отверстия вызывают дискомфорт, то могут быть назначены антикоагулянты и дезагреганты. Большие размеры дефекта сопровождаются декомпенсированным состоянием, которое требует хирургического лечения.

