12 неделя беременности
Содержание:
- Ощущения будущей мамы
- Лучшие врачи-Акушеры
- Брадикардия плода: причины и симптомы
- Как проехать в медицинский центр
- Что оценивается при УЗИ в 1 триместре
- Шейка матки и миометрий
- Биохимический скрининг
- Советы для женщин на 12 неделе беременности
- Как подготовиться к обследованию
- Когда скрининг при беременности — необходимость
- Нормы Второй скрининг — Второй триместр
- Как проводят УЗИ?
- Исследуемые показатели
- Как проводится УЗИ плода в I триместре для определения беременности
- Цели и показания к диагностике
- Двенадцатая неделя беременности – это сколько?
- Что такое ЗД УЗИ
- I этап перинатального скрининга (11-13 недель)
Ощущения будущей мамы
На двенадцатой акушерской неделе большинство беременных женщин перестает страдать от резкой смены настроения, тошноты и рвоты. Стабилизируется гормональный фон. Теперь за выработку необходимых для вынашивания ребенка гормонов отвечает плацента. С каждым днем растет нагрузка на женский организм, поэтому сохраняется сонливость и утомляемость. Увеличение объема крови заставляет работать сердце, печень, почки и легкие в усиленном режиме.
Возросший аппетит. Высокое содержание прогестерона в организме будущей мамы вызывает повышенный аппетит. Многим женщинам приходится проявить волю, чтобы держать свой вес в норме и соблюдать все рекомендации по питанию. Это может стать поводом выработать новые полезные привычки в питании.

Повышение либидо. К концу первого триместра улучшается общее состояние женщины. Она уже освоилась с произошедшими изменениями. Под влиянием изменившегося гормонального фона у беременных повышается влечение. Растущий объем крови способствует увеличению ее притока к половым органам и эрогенным зонам в моменты возбуждения, что позволяет испытать новые ощущения.
Проблемы со стулом. Прогестерон расслабляет мускулатуру матки, чтобы защитить плод. Вместе с маткой расслабляется и кишечник, что приводит к запорам, газообразованию или диарее.
Заложенность носа. Гормоны беременности вызывают отечность слизистых, это и является причиной заложенности носа. Во втором триместре отек уменьшается и это ощущение проходит.
Лучшие врачи-Акушеры
Третинник Людмила Владимировна
Акушер, Гинеколог, УЗИ-специалист, Гинеколог-эндокринолог
Cтаж 46 лет
Стоимость приема от 1500 р.
950р. только на glavvrach.net!
-
пятница
26 ноя 2021 -
суббота
27 ноя 2021 -
понедельник
29 ноя 2021 -
вторник
30 ноя 2021 -
четверг
2 дек 2021 -
пятница
3 дек 2021
г. Москва, ул. Красина, д. 14, стр. 2. Баррикадная, Белорусская, Белорусская, Краснопресненская, Маяковская, Охотный ряд, Пушкинская, Тверская
Гутникова Виктория Яковлевна
Акушер, Гинеколог, Репродуктолог (ЭКО), УЗИ-специалист, Гинеколог-эндокринолог
Cтаж 25 лет
Стоимость приема от 1500 р.
950р. только на glavvrach.net!
-
пятница
26 ноя 2021 -
суббота
27 ноя 2021 -
понедельник
29 ноя 2021 -
вторник
30 ноя 2021 -
среда
1 дек 2021 -
четверг
2 дек 2021 -
пятница
3 дек 2021
г. Москва, ул. Красина, д. 14, стр. 2. Баррикадная, Белорусская, Белорусская, Краснопресненская, Маяковская, Охотный ряд, Пушкинская, Тверская
Саргсян Нвард Славиковна
Акушер, Гинеколог, УЗИ-специалист, Гинеколог-эндокринолог
Cтаж 17 лет
Стоимость приема от 1500 р.
950р. только на glavvrach.net!
-
понедельник
29 ноя 2021 -
вторник
30 ноя 2021
г. Москва, ул. Красина, д. 14, стр. 2. Баррикадная, Белорусская, Белорусская, Краснопресненская, Маяковская, Охотный ряд, Пушкинская, Тверская
Хейдар Лейла Хусейновна
Акушер, Гинеколог
Cтаж 30 лет
Стоимость приема от 3300 р.
2970р. только на glavvrach.net!
-
суббота
27 ноя 2021 -
воскресенье
28 ноя 2021 -
понедельник
29 ноя 2021 -
среда
1 дек 2021
г. Москва, ул. Воронцовская, д. 8, стр. 6. Крестьянская застава, Марксистская, Пролетарская, Таганская, Таганская
Амян Маринэ Исаковна
Акушер, Гинеколог, Маммолог, Гинеколог-эндокринолог
Cтаж 29 лет
Стоимость приема от 975 р.
-
суббота
27 ноя 2021 -
среда
1 дек 2021
г. Москва, Новослободская, д. 3. Белорусская, Достоевская, Менделеевская, Новослободская, Охотный ряд
Брадикардия плода: причины и симптомы

Не всякое снижение пульса у человека является аномалией или патологией. Например, оно наблюдается во время сна или при снижении температуры окружающей среды – в такие моменты организм экономит энергию, обмен веществ замедляется. Также подобное явление наблюдается у спортсменов, а у некоторых людей оно имеется с рождения, но не имеет характера патологии. В таких случаях говорят о физиологической брадикардии. Важным ее отличие от аномальной является отсутствие патологических симптомов.
Аномальная брадикардия – это такое снижение частоты сердечного ритма, при котором возникают различные болезненные состояния организма: головокружение, холодная потливость, потеря сознания и т. д. Как правило, они проявляются при сильном сокращении сердцебиения. Если оно незначительно, то субъективных ощущений у человека может не возникать.
Чтобы судить о наличии брадикардии сердца у плода, необходимо иметь представление о физиологической норме частоты сердцебиения. У взрослого человека она составляет 60-80 ударов в минуту, у эмбриона же изменяется в ходе его развития:
- На 3-5 неделе – 75-80;
- На 5-6 неделе – 80-100;
- На 6-7 неделе – 100-120;
- На 7-9 неделе – 140-190;
- На 10-12 неделе – 160-180;
- На 4 месяце – 140-160;
- К 9 месяцу – 130-140.
Указанные значения не являются точными, так как физиологическая норма у каждого ребенка может незначительно различаться. Примерно до 21 дня беременности сердцебиение у эмбриона не прослушивается вообще – на этом этапе у него его собственное сердце еще не начало формироваться, а обмен веществ полностью обеспечивается кровотоком матери.
Однозначно диагностировать патологическую брадикардию у матери и плода можно только во 2 триместре (после 20 недель вынашивания), так как на этом этапе его собственная система кровоснабжения в целом уже сформировалась, поэтому пульс должен стабилизироваться. Врач ставит диагноз в том случае, если в данный период частота сердцебиения составляет менее 110-120 ударов в минуту.
Брадикардия может быть «материнским» заболеванием или наблюдаться только у плода. В первом случае замедление сердцебиения у самой женщины также сказывается на состоянии будущего ребенка, во втором патология эмбриона не сказывается на здоровье матери. Причинами заболевания со стороны матери являются:
- заболевания сердечно-сосудистой системы – атеросклероз, нестабильное артериальное давление, ишемическая болезнь сердца, кардиосклероз, дистрофия или воспаление миокарда (сердечной мышцы);
- общие заболевания организма – нарушение кроветворной функции костного мозга, опухоли, анемия, инфекционные патологии, почечная недостаточность и т. д.
Со стороны плода причинами брадикардии выступают следующие патологии:
- материнская анемия, высокая токсичность окружающей среды, психический стресс у женщины;
- пороки развития собственной сердечно-сосудистой системы плода;
- нарушения репродуктивной системы матери – ранее старение плаценты, аномальное накопление околоплодных вод и т. д.;
- резус-конфликт – несовместимость материнской и эмбриональной крови по резус-фактору;
- интоксикация материнского организма из-за курения, употребления алкоголя или наркотиков, некоторых видов лекарств.
Симптомами брадикардии у матери являются типичные признаки кислородного голодания – головокружение, слабость, головная боль, шум в ушах, боль в груди, пониженное давление, одышка. Если патология наблюдается только у плода, о ней будут свидетельствовать снижение или прекращение его двигательной активности, а также судороги. Особенности эмбриональной формы заболевания в том, что выявить ее по состоянию матери невозможно – только непосредственно наблюдением за самим ребенком с помощью современных средств диагностики.
Беременность у пациенток с брадикардией характеризуется высоким риском гипоксии плода. Продолжительное кислородное голодание способно привести к замершей беременности, выкидышу или необратимым нарушениям в организме будущего ребенка. Особенно сильно от этого страдает его мозг, так как нервные клетки наиболее чувствительны к недостатку кислорода.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Как проехать в медицинский центр
Кликните нужный район или метро
От метро Щелковская или Первомайская можно добраться пешком всего 10 минут более подробнее можете посмотреть в контактах.
- Телефон для справок:
- +7(495)500-93-90
Из района Измайлово добраться можно следующим образом: Маршрутка 1072 (до остановки метро Первомайская) далее 180 метров пешком.
- Телефон для справок:
- +7(495)500-93-90
Из Гальяново добраться можно следующим образом: Автобус номер 223, Троллейбус номер 23, Маршрутка 583 До остановки «Кинотеатр София»
- Телефон для справок:
- +7(495)500-93-90
От метро Черкизовская добраться можно следующим образом: автобус номер 230, до остановки «11 Парковая улица»
- Телефон для справок:
- +7(495)500-93-90
От метро Преображенская площадь добраться можно следующим образом: Маршрутка 1072 (до остановки метро Первомайская) далее 180 метров пешком.
- Телефон для справок:
- +7(495)500-93-90
От Поселка восточный можно добраться следующим образом: автобусы:283, 300,338, 349, 361 до остановки «11 Парковая улица»
маршрутки:1015, 102, 361, 362 до остановки «11 Парковая улица»
- Телефон для справок:
- +7(495)500-93-90
Что оценивается при УЗИ в 1 триместре
1. Копчико-теменной размер (КТР) плода
Этот показатель точно определяет срок гестации (беременности), особенно в случае, если женщина не помнит 1-й день последней менструации, либо если менструальный цикл у нее не регулярный. В заключении срок беременности выставляется по КТР плода, а не по дате последней менструации.
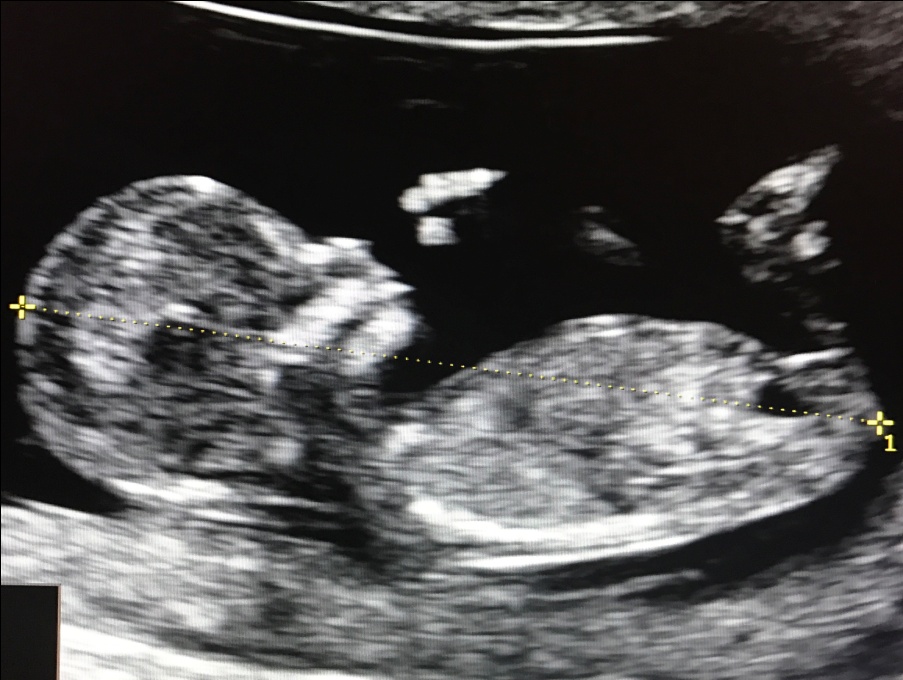
Правильное измерение КТР плода
2. Маркеры хромосомной патологии:
— толщина воротникового пространства (ТВП) – является основным признаком хромосомной патологии у плода. Патологической величиной считается увеличение ТВП больше 95-й процентили для каждого срока гестации. Каждое увеличение ТВП повышает риск существования хромосомной аномалии у плода.
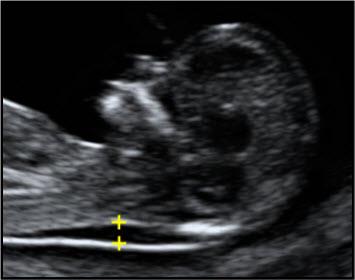
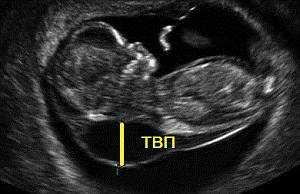
ТВП в норме ТВР при патологии
Важно понимать, что увеличение ТВП — это признак (маркер), но не точная диагностика хромосомных аномалий у плода. Определить наличие синдрома Дауна и других заболеваний у будущего ребенка позволяет только инвазивная диагностика с последующим генетическим анализом.. — носовая кость
У плодов с синдромом Дауна носовая кость может отсутствовать, либо быть уменьшенной (гипоплазированной). Очень редко такое может встречаться и у совершенно здоровых детей. Точный диагноз устанавливается только при помощи генетического анализа.
— носовая кость. У плодов с синдромом Дауна носовая кость может отсутствовать, либо быть уменьшенной (гипоплазированной). Очень редко такое может встречаться и у совершенно здоровых детей. Точный диагноз устанавливается только при помощи генетического анализа.
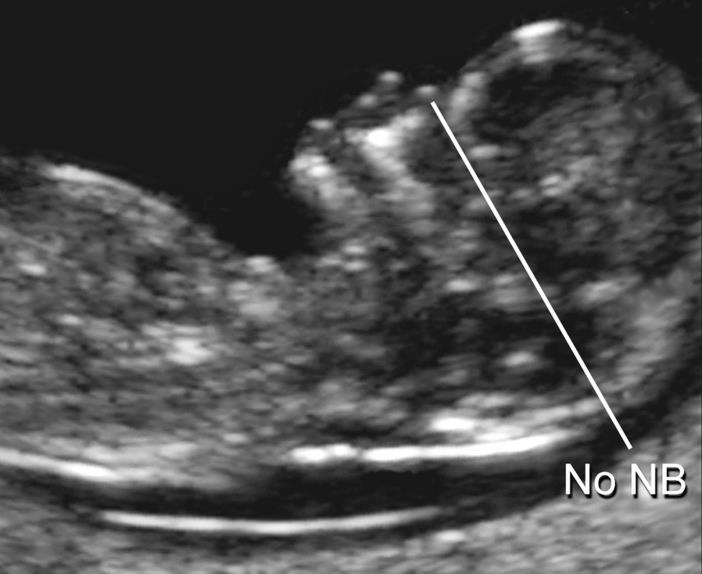
Нормальная носовая кость Отсутствие носовой кости
— кровоток в венозном протоке – это маленький сосуд в печени плода. При обратном (ретроградном) токе крови в данном сосуде можно предположить, что у плода хромосомный синдром, либо врожденный порок сердца.
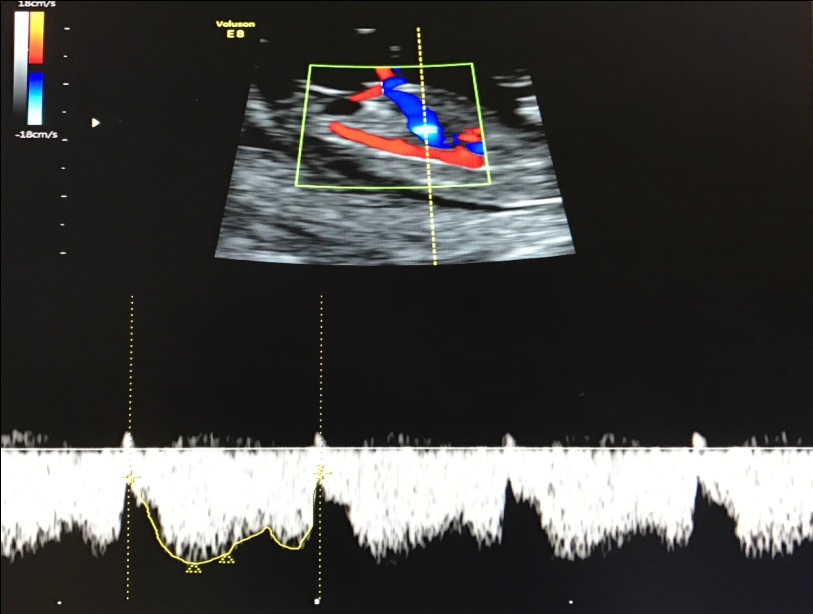
Нормальный кровоток в венозном протоке
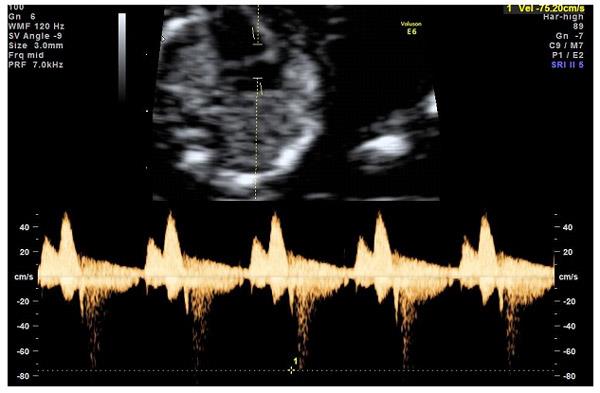
Но важно правильно получить этот кровоток и дать ему оценку. Для этого требуются определенные навыки и квалификация врача, которые подтверждаются ежегодной сертификацией FMF.. — кровоток через трикуспидальный клапан в сердце плода
Здесь ретроградный (обратный) кровоток тоже указывает на хромосомную патологию, либо может проявляться при врожденных пороках сердца.
— кровоток через трикуспидальный клапан в сердце плода. Здесь ретроградный (обратный) кровоток тоже указывает на хромосомную патологию, либо может проявляться при врожденных пороках сердца.
Ручка плода Мозг плода в виде “бабочки” в норме
Шейка матки и миометрий
Данные полученные в ходе исследования крайне важны. Отклонения в этих показателях могут свидетельствовать о вполне возможном самопроизвольном прерывании беременности. Длины шейки не должна быть короче 3 см. Если показатель мал, то необходима срочная госпитализация и тщательное наблюдение. При такой ситуации проблема может решиться только хирургическим путем.
Еще один важный показатель — состояние наружного и внутреннего зева шейки матки. Они оба должны быть закрыты. Что же касается состояния миометрия, то есть мышечного слоя матки, то тут все не менее серьезно. Наличие гипертонуса матки может привести к прерыванию беременности.
Помимо подтверждения такого диагноза на УЗИ женщина может ощущать, что ее живот будто “каменеет”. В таком случае также необходима госпитализация. Но если гипертонус выражен не сильно, а жалобы отсутствуют, то лечение можно проводить и дома.
Биохимический скрининг
Биохимический скрининг первого триместра исследует свободный бета-ХГЧ и связанный с беременностью протеин-А (РАРР-А).
-
Свободный ХГЧ.
-
11 недель – 17,4 — 130,4 нг/мл (медиана 47,73 нг/мл)
-
12 недель – 13,4-128,5 нг/мл (медиана 39,17 нг/мл)
-
13 недель – 14,2-114,7 нг/мл (медиана 32,14 нг/мл)
Повышенный уровень свободного ХГЧ может указывать на многоплодную беременность, сильный токсикоз, вероятность синдрома Дауна у ребенка.
Пониженный уровень свободного ХГЧ может указывать на задержку развития плода, замершую беременность, риск спонтанного выкидыша, вероятность синдрома Эдвардса у плода.
-
РАРР-А
-
11 недель – 0,46 — 3,73 мЕд/мл
-
12 недель – 0,79 — 4,76 мЕд/мл
-
13 недель – 1,03 — 6,01 мЕд/мл
Повышенный уровень РАРР-А не имеет диагностической ценности.
Пониженный уровень РАРР-А может указывать на замершую беременность, риск спонтанного выкидыша или преждевременных родов, вероятность синдрома Эдвардса, синдрома Корнелии де Ланге и синдрома Дауна у плода.
Для анализа полученных результатов врачи используют специальный коэффициент МоМ, который показывает степень отклонения полученного результата от среднего (медианы). Нормальный уровень МоМ при одноплодной беременности 0,5-2,5, при многоплодной беременности – до 3,5. Расчет данного коэффициента проводят с помощью специальной программы, делая поправки на возраст, вес, ЭКО, курение и прочее. По скорректированному коэффициенту МоМ рассчитывают риск патологии плода. Например, это может выглядеть следующим образом — 1:10000, что означает, что у одной женщины из 10000 с такими показателями родится ребенок с той или иной патологией, по которой рассчитывается риск. Чем меньше вторая цифра, тем выше риск рождения больного ребенка.
На результаты биохимического скрининга могут оказывать влияние следующие факторы:
-
многоплодная беременность;
-
беременность, полученная в результате ЭКО;
-
прием препаратов прогестерона;
-
сахарный диабет у будущей мамы;
-
избыточный или недостаточный вес женщины;
-
угроза выкидыша;
-
психологическое состояние будущей мамы.
Обобщая вышесказанное, можно определить следующий алгоритм проведения первого скрининга при беременности:
-
Шаг 1. Определение срока беременности (лучше с помощью УЗИ, а не по календарному методу).
-
Шаг 2. Проведение в срок 11-13 недель ультразвукового исследования.
-
Шаг 3. Заполнение анкеты с основными сведениями о пациентке и протекаемой беременности.
-
Шаг 4. Сдача крови для скрининга.
-
Шаг 5. Получение результатов, консультация гинеколога и, при необходимости, генетика.
Оценка результатов первого пренатального скрининга проводится только врачом. Полученный высокий риск – это не приговор. Слишком много факторов влияют на его достоверность. По вашему желанию вам будут назначены дополнительные исследования, такие как амниоцентез (анализ околоплодных вод) или биопсия ворсин хориона.
Советы для женщин на 12 неделе беременности
· Слишком остро ощущаете запахи, и от некоторых из них вас тошнит? Чаще открывайте окна и проветривайте комнаты. Держите рядом дольку лимона и нюхайте ее, кладите на язык, когда ощущаете неприятный аромат. Запах цитрусовых помогает уменьшить тошноту. · Выполняйте специальные упражнения Кегеля для мышц тазового дна. Они помогут улучшить работу мочевого пузыря, избежать опущения тазовых органов, подготовиться к родам. Подробнее об упражнениях Кегеля вы можете узнать из статьи, посвященной десятой неделе беременности. · Избегайте занятий, во время которых уменьшается поступление кислорода в организм вашего будущего ребенка. Подводное плавание и путешествие в горы сейчас точно не для вас. · Среди американских мам есть замечательная традиция: во время беременности они пишут письмо своему малышу. Это послание ребенок получит, когда подрастет и научится читать. Может быть, вы тоже хотите записать для своего будущего сына или дочки пожелание, напутствие? Только представьте, как здорово будет его прочесть через несколько лет! · Если вы еще не проходили первый пренатальный скрининг, самое время это сделать. · Если вы еще не поделились новостью о беременности с родными, друзьями и коллегами, возможно, уже пора. · Распланируйте дела на второй триместр. Это самое благоприятное время для того, чтобы ездить по магазинам, покупать одежду, мебель и другие вещи для ребенка, заняться оформлением детской комнаты. Вы даже можете совершить небольшое путешествие, ваше самочувствие вполне это позволит. · Табак и алкоголь строго противопоказаны на любом сроке беременности. Но сейчас они особенно опасны, потому что в 12 недель начинается критический период в развитии головного мозга плода. Он продлится до 18 недели.
Как подготовиться к обследованию
Подготовка к УЗИ на 12 неделе беременности включает в себя несколько несложных этапов:
- Перед обследованием требуется провести гигиенические процедуры.
- Если УЗИ нужно проводить абдоминальным методом, перед исследованием необходимо выпить минимум пол-литра жидкости. Благодаря этому внутренние органы немного расширятся и во время диагностики будет лучше видно плод.
- Перед трансвагинальным УЗИ воду пить не нужно. Перед приемом у врача необходимо выпить активированный уголь, чтобы уменьшить газообразование в кишечнике.
На УЗИ женщина должна принести с собой полотенце и салфетки, а для обследования трансвагинальным способом требуется презерватив.
Также на прием к врачу-диагносту нужно взять с собой:
- медицинскую карту;
- медицинский полис;
- паспорт.
Когда скрининг при беременности — необходимость
Прохождение планового скрининга первого триместра – рекомендуемая процедура, которую должна пройти каждая беременная женщина для сохранения своего здоровья и предупреждения рождения ребенка с грубыми пороками развития, которые зачастую несовместимы с жизнью. Но существует группа риска, для которых скрининг беременных – это обязательное мероприятие, прохождение которого должно строго контролироваться наблюдающим врачом. К этой группе относят:
- женщин в возрасте 35 лет и старше;
- курящих беременных;
- пациенток, у которых было самопроизвольное прерывание беременности в анамнезе;
- тех, у кого отмечаются предпосылки самопроизвольного прерывания беременности;
- женщин, у которых есть дети с аномалиями развития или ранее проведенные исследования в период прошлых беременностей установили риск подобных патологий;
- пациенток, у которых в анамнезе была регрессирующая или замершая беременность;
- тех, кто переболел инфекционными заболеваниями на ранних сроках вынашивания беременности;
- женщин, которые принимали медикаменты, запрещенные или не рекомендуемые для приема в гестационный период;
- пациенток, болеющих наркоманией или алкоголизмом;
- тех, кто состоит в близкородственных отношениях с отцом ребенка, находящегося в утробе;
- женщин, у которых в семье (или семье мужа) есть серьезные наследственные болезни.
Как правило, таким пациенткам УЗИ делают более трех раз за период беременности для динамического наблюдения за состоянием плода. Скрининг при беременности в данном случае строго обязателен.
Нормы Второй скрининг — Второй триместр
Для беременности второго триместра при скрининге проводиться те же анализы крови и УЗИ, только при этом осмотре врач уделяет больше внимания положению плода, его костную структуру, состояние внутренних органов, место прикрепления пуповины, а также объем околоплодных вод.
Нормы УЗИ при втором скрининге
| Наименование | Показатель |
| БПР (бипариетальный размер, то есть расстояние от виска до виска) | 26–56 мм |
| ДБК (длина бедренной кости) | 13–38 мм. |
| ДПК (длина плечевой кости) | 13–36 мм. |
| ОГ (окружность головы) | 112–186 мм. |
| ИАЖ (индекс амниотической жидкости, то есть объем околоплодных вод) | 73–230 мм. |
| Локализация плаценты. | Расположена НЕ на нижней части полости матки |
| Пуповина | Тип крепления Центральное или Эксцентрическое |
| Шейка матки | 40-45 мм |
Анализ крови при втором скрининге
По мимо ХГЧ проверяется еще и уровень свободного эстриола и АФП
b-ХГЧ — 4720–80 100 мМЕ/мл.
Свободный эстриол гормон, по уровню которого можно судить о состоянии плаценты — 1,17–3,8 нг/мл.
АФП белок, который вырабатывается в ЖКТ плода — 15–27 Ед/мл.
Как проводят УЗИ?
Ультразвуковое исследование во время беременности имеет две разновидности: трансвагинальное и трансабдоминальное. При трансвагинальном датчик вводят внутрь через влагалище, и прибор передает изображение внутренних органов и матки на экран. Трансабдоминальное сканирование плода делают через переднюю стенку живота: на животик будущей мамы наносят специальный гель, и доктор водит по коже датчиком.
Трансвагинальное исследование применяется на ранних сроках беременности и вплоть до 14-й недели. Но на 12-й неделе такую методику используют редко: на этом сроке врач уже рекомендует классическое поверхностное УЗИ. Вагинальную диагностику делают только при подозрительных симптомах или особых медицинских показаниях. К ним относятся:
- регулярные боли внизу живота;
- маточные кровотечения;
- полноценные менструации во время вынашивания;
- наличие опухолей и контроль за ними;
- лечение какого-либо заболевания.
В большинстве случаев на 12 неделю беременности уже назначают трансабдоминальное УЗИ. Такой метод более безопасен для плода, не приносит никакого дискомфорта самой маме и практически не требует подготовки. Пациентке нужно всего лишь выпить 2 стакана негазированной воды, сока или чая за полчаса-час до процедуры.
Исследуемые показатели
При прохождении УЗИ на 12 неделе врач оценивает следующие показатели развития плода и протекания беременности:
- Размеры плода: длина туловища, размер головы плода, длина некоторых костей.
- Симметричность полушарий головного мозга. Этот показатель позволяет объективно оценить правильность формирования центральной нервной системы, исключить возникновение патологий. В норме при проведении УЗИ на 12 неделе изображение головного мозга должно иметь вид «бабочки». Асимметричность мозговых полушарий является одним из признаков такого хромосомного нарушения, как триплоидия (полный дополнительный комплект хромосом).
- Местоположение желудка, сердца и других органов.
- Определение возможных пороков сердца.
- Оценка структуры мозга. Нарушение формирования мозговых структур может быть диагностировано при наличии синдрома Патау и некоторых других заболеваниях. Например, при триплоидии нарушается процесс разделения головного мозга на отделы.
- Выявление признаков возможных генетических заболеваний (синдром Дауна, синдром Эдвардса и др.).
- Место прикрепления плода к плаценте. В норме «детское место» должно прикрепляться по передней или задней стенке матки на участке ее дна. При центральном предлежании плаценты (она перекрывает внутренний маточный зев) может быть рекомендовано кесарево сечение при приближении срока рождения малыша, если ситуация не нормализуется в дальнейшем.
- . Нормой является наличие двух артерий и одной вены в ней. Обнаружение только одной артерии указывает на возможное развитие синдрома Эдвардса у плода.
- Определение состояния стенок и шейки матки. Длина шейки не должна быть меньше, чем 30 мм, в противном случае будущей маме может быть назначен постельный режим и лечение в стационаре.
- Уточнение срока беременности.
важноТакже может быть определен пол плода, но далеко не во всех случаях, так как внешние различия по половому признаку в этот период еще едва различимы. На 12 неделе УЗИ может выполняться как трансвагинальным методом (с помощью датчика, введенного во влагалище), так и абдоминальным методом (с помощью трансабдоминального датчика) через кожу живота
В качестве подготовки к абдоминальному исследованию в этот период женщине необходимо выпить 0,5 литра негазированной воды за полчаса до обследования
На 12 неделе УЗИ может выполняться как трансвагинальным методом (с помощью датчика, введенного во влагалище), так и абдоминальным методом (с помощью трансабдоминального датчика) через кожу живота. В качестве подготовки к абдоминальному исследованию в этот период женщине необходимо выпить 0,5 литра негазированной воды за полчаса до обследования.
Как проводится УЗИ плода в I триместре для определения беременности
- трансабдоминально, т.е. по поверхности нижнего отдела брюшной стенки
- трансвагинально, т.е. посредством введения специального датчика во влагалище
Трансвагинальный способ исследования более точен и информативен для определения беременности на ранних сроках. Так, крошечное плодное яйцо, размером около 2 мм, можно обнаружить в матке уже через 2-3 недели после зачатия, а сам эмбрион – различить еще спустя 2-3 недели.
Однако, говорить о благополучно развивающейся беременности можно только после фиксации сердцебиения у эмбриона. Первые удары, как правило, регистрируются уже на 6 акушерской неделе.
Таким образом, 6-7 неделя – оптимальное время проведения трансвагинального УЗИ для подтверждения беременности. Ведь к этому периоду эмбрион достаточно подрос, у него заработало сердце, поэтому по результатам исследования уже можно судить о благополучии малыша.
Но как бы ни был хорош трансвагинальный способ диагностики, его применение возможно не всегда. Так, трансвагинальное УЗИ противопоказано при угрозе выкидыша, тяжелом воспалительном процессе во влагалище, а также в случаях, когда данный способ диагностики вызывает сильный психологический дискомфорт у беременной. В таких ситуациях УЗИ проводят трансабдоминально.
- до 10 недели трансабдоминальное УЗИ выполняется лишь при заполненном мочевом пузыре. Это необходимо для получения четкой картинки на мониторе УЗ-аппарата, ведь иначе (при пустом мочевом пузыре) воздух будет препятствовать прохождению ультразвуковых волн и исследование окажется нерезультативным.
- само плодное яйцо и его структуры (эмбрион, желточный мешок и др.) на трансабдоминальном УЗИ удается различить на 1-2 недели позже по сравнении с трансвагинальным УЗИ
Помимо определения самого факта наличия плодного яйца в матке, исследования структур плодного яйца, места его имплантации, наличия сердечных сокращений у эмбриона и т.д., врачи ультразвуковой диагностики в обязательном порядке изучают состояния матки и придатков. Ведь повышенный тонус матки, наличие в ней объемных образований, врожденные дефекты матки, преждевременное увядание желтого тела в яичнике и т.д. при отсутствии соответствующей терапии могут привести к нежелательным последствиям.
Цели и показания к диагностике
За всю беременность женщина должна пройти скрининг, в том числе и УЗИ-диагностику минимум три раза, с периодичностью один раз в триместр. При наличии показаний делают дополнительные обследования, например, перед родами на УЗИ смотрят предлежание и положение плода, чтобы выбрать тактику и стратегию ведения родов.
Пренатальный скрининг проводится по 2 направлениям – ультразвуковое обследование и биохимический анализ (анализируется хорионический гонадотропин человека и ряд других показателей) с последующей их расшифровкой. По этой причине его также называют «двойным тестом». Но проводят такой скрининг лишь по показаниям. К ним относятся:
- возраст будущей матери более 35 лет;
- наличие у ранее рожденного ребенка нарушений в генетическом аппарате;
- отягощенный семейный анамнез по хромосомным заболеваниям;
- мертворождения при предшествующих беременностях;
- внутриутробное инфицирование во время предшествующих беременностей;
- физиологические особенности женщины, а также некоторые другие показания.
Это абсолютно безопасное исследование, как для плода, так и для будущей мамы. Но не стоит им злоупотреблять, так как у всего есть свои сроки и показания.

Двенадцатая неделя беременности – это сколько?
Срок беременности можно рассчитывать двумя разными способами: · Эмбриональный, или гестационный, срок, отсчитывается с момента оплодотворения яйцеклетки. · Акушерский срок отсчитывается с первого дня последних месячных. Он начинается примерно на две недели раньше эмбрионального. Эмбриональный срок – это, собственно, и есть истинный срок беременности, но использовать его неудобно, потому что ни одна женщина не сможет точно сказать, в какой день ее яйцеклетка была оплодотворена сперматозоидом. Зато можно точно вспомнить, в какой день начались последние месячные. Поэтому среди врачей акушеров-гинекологов принято ориентироваться на акушерский срок. Двенадцать недель акушерского срока соответствуют 10 неделям гестационного. Двенадцать недель гестационного срока – 14 неделям акушерского. Когда двенадцатая неделя подойдет к концу, вы будете беременны примерно 3 месяца.Рассчитать, какой срок беременности в неделях, и вычислить дату родов по последней менструации
Что такое ЗД УЗИ
Трёхмерное УЗИ, как и все остальные методы ультразвуковой диагностики, проводят при помощи датчика, который генерирует ультразвуковые волны и принимает отражённые эхосигналы, видоизменённые в электрические импульсы. В итоге все данные, полученные в виде картинки, отображаются на мониторе. Однако при 3Д УЗИ используют более крупный датчик, в корпус которого встроен двумерный датчик, находящийся в постоянном движении. Ультразвуковые волны при трёхмерном УЗИ направляются не сверху вниз, как при обычном УЗИ, а под различными углами. Это позволяет будущим родителям увидеть все части тела ребёночка, а также получить его объёмное изображение.
Когда делают 3Д УЗИ
3Д УЗИ не рекомендовано делать ранее 20-й недели беременности, так как до этого срока размер эмбриона слишком мал, а сам плод совсем не похож на симпатичного младенца.
Размер эмбриона на 11-й неделе беременности примерно с крупную сливу, и выглядит он не очень пропорционально
Также не рекомендовано проводить 3Д УЗИ на поздних сроках беременности, после 34-й недели. Теперь размер эмбриона уже слишком велик, плод почти не двигается, околоплодных вод мало, и малыш занимает практически всё пространство, поэтому рассмотреть его в объёмном изображении просто не получится.
Оптимальный срок для проведения трёхмерного ультразвукового исследования — с 24-й по 28-ю неделю беременности. Плод на этом сроке уже полностью сформирован, и можно детально рассмотреть личико, все части тела и половые органы. А будущие родители получат первую фотографию своего крохи.
При помощи 3Д УЗИ легче определить пол ребенка, разглядеть особенности скелета, конечности и лицо
Отличия 3D УЗИ от других видов ультразвукового исследования
Основное отличие трёхмерного УЗИ от двухмерного — это изображение, которое мы получаем при исследовании. При двухмерном УЗИ картинка получается плоская, двухмерная, чёрно-белая, которую достаточно сложно разобрать непрофессионалу.
При двухмерном УЗИ изображение получается чёрно-белое, и его достаточно сложно понять человеку, не связанному с медициной
При трёхмерном УЗИ изображение получается объёмное, трёхмерное, но статичное. Теперь мы уже можем познакомиться с малышом: увидеть его черты лица, мимику и даже как он зевает или улыбается.
Первая фотография малыша — это изображение, получаемое при 3Д УЗИ
Когда есть возможность записать ультразвуковое исследование в режиме реального времени, то есть картинка уже получается не статичная, а движущаяся, тогда это уже четырёхмерное исследование. При таком УЗИ будущие родители могут пополнить свою видеотеку небольшим роликом с малышом в главной роли.
Ещё одно отличие 3D УЗИ от 2D — это продолжительность производимого исследования. Это считается главным его недостатком. Ведь частота сканирования, интенсивность и мощность ультразвуковой волны у всех видов диагностики одинаковые, однако двухмерное ультразвуковое исследование занимает 10–15 минут, а 3Д — 40–60. Поэтому и потенциально вредное влияние ультразвука на эмбрион намного дольше при трёхмерном исследовании.
I этап перинатального скрининга (11-13 недель)
Обследование будущей мамы в этот период позволяет получить огромный объем информации относительно состояния малыша и общего течения беременности. Ультразвуковое исследование на сроке 11-13 недель беременности в современных клиниках проводят методом трехмерной эхографии — УЗИ 3Д (3D), получая тем самым следующие данные относительно беременности:
- Количество жизнеспособных эмбрионов, имплантированных в матке.
- Определение точного срока беременности.
- Наличие или отсутствие грубых пороков развития.
- Толщина воротникового пространства ТВП (используется в качестве индикатора некоторых хромосомных синдромов).
- Визуализация носовой кости – важна для исключения вероятности синдрома Дауна.
После прохождения классического УЗИ, беременная женщина сдает биохимический анализ крови, который на данном этапе носит название «двойной тест», в связи с тем, что измеряются количественные уровни двух белковых компонентов: РАРРА и ХГЧ (свободная β субъединица).
ХГЧ (хорионический гонадотропин человека) — один из главных гормонов беременности, содержащийся в сыворотке крови матери. Его пониженный уровень указывает на плацентарные патологии, а повышенное содержание может говорить об имеющихся у плода хромосомных отклонениях.
РАРР-А – называют еще белком А. Его концентрация в материнской крови, может указывать на наличие таких хромосомных заболеваний как синдромы Дауна и Эдвардса.