19 неделя беременности
Содержание:
- Витаминные препараты на 19 неделе беременности
- Образ жизни будущей мамы
- Расположение плода на 19 неделе
- Консультация акушеров-гинекологов
- Плод
- Ощущения мамы на 19 неделе беременности
- Что оценивается при УЗИ в 1 триместре
- Что тебе делать на этой неделе?
- Биохимический скрининг
- Какие исследования нужно пройти?
- Как считается срок беременности при ЭКО
- 24 неделя беременности: Развитие плода
- 19 неделя беременности: Физическая активность
- Почему на УЗИ не виден эмбрион?
Витаминные препараты на 19 неделе беременности
Будущая мамочка на протяжении всего вынашивания плода, должна принимать витаминно-минеральный комплекс, выписанный ей гинекологом. Он назначается с целью пополнения запасов полезных веществ необходимых организму для нормального функционирования.
Второй триместр – это как раз то время, когда витамины для женщины наиболее важны, ведь у ребенка на данном этапе совершенствуются внутренние органы, укрепляется костная ткань и развивается ЦНС.
При возникновении угрозы прерывания беременности, женщине будет назначен курс витамина B6 в комплексе с магнием. Этот препарат устранит тонус матки и поможет избавиться от алгии.
Образ жизни будущей мамы
В связи с тем, что особого дискомфорта от своего «интересного положения» женщина еще не ощущает, эмоциональное состояние спокойное и умиротворенное, она вполне может вести активный образ жизни, изменив лишь некоторые свои привычки. Можно путешествовать, гулять, выполнять дела по дому.
Двойня в животе может принести некоторый дискомфорт в пики активности малышей
Однако стоит помнить, что организм уже по – другому реагирует на некоторые действия, переутомление не заставит себя долго ждать. Чтобы не возникала постоянная слабость и усталость, придерживайтесь советов специалистов:
- чтобы не болели мышцы спины, старайтесь выбирать удобное место, с подлокотниками и спинкой;
- каждый день должен быть размеренным. Отдыхайте, кушайте не спеша, читайте любимые книги, неторопливо прогуливайтесь в парке. Очень внимательно отнеситесь к выполнению гигиенических процедур;
- старайтесь избегать мест большого скопления людей – шумные звуки и скопление вирусов вряд ли хорошо скажутся на вашем самочувствии. Кроме того, есть риск, что в толпе вас могут задеть или случайно толкнуть;
- женщина, работающая в сидячем положении должна периодически разминаться: ходить, делать легкую зарядку. Это поможет предотвратить застой крови в тазовой и брюшной полости;
- не носите обувь на каблуках – это неудобно и небезопасно. Смените любимые лодочки на устойчивые и легкие балетки – вам станет гораздо легче передвигаться;
- для путешествий нужно подбирать комфортный транспорт. Если это самолет – проконсультируйтесь с врачом. Особенно, если у вас проблемы с артериальным давлением;
- посещайте курсы молодых мам – там можно почерпнуть много полезного, а также освоить дыхательные упражнения. Это полезно для ребенка и неплохо поможет при родах;
Не забывайте о плановых посещениях гинеколога и сдаче всех клинических анализов.
Секс
19 неделя беременности – самое удобное и относительно спокойное время. Если у вас нет противопоказаний, угрозы прерывания или заболеваний половой системы, не стоит избегать интимной близости.
Начинайте подготавливать мужа к роли отца уже сейчас, но не забывайте и о своей роли жены
Во время полового акта в кровь женщины выделяется гормон радости эндорфин, который передается и малышу. Кроме того, сейчас чувствительность к прикосновениям находится на пике, поэтому секс доставит удовольствие обоим партнерам.
Физическая активность
Первый триместр с его опасностями остался позади, ребенок растет и развивается, укрепляясь в маточной полости. Угроза выкидыша сейчас уже в разы ниже, поэтому женщине рекомендуется аккуратно возвращать в свой привычный режим дня спорт.
Это может быть что угодно: специально разработанная программа йоги для беременных, аэробика на воде, танцы, просто плавание в бассейне. Это поможет вам привести тело в тонус, улучшить самочувствие, разгрузить позвоночник. Несколько рекомендаций касательно физической активности в период вынашивания ребенка:
- не нужно заниматься чем – то кардинально новым для вас, непривычным. У каждой женщины своя физическая подготовка, поэтому, нагружать себя нельзя;
- если появляются тревожные симптомы – лучше остановится и немного отдохнуть, присесть. Нужно ли говорить, насколько вредны чрезмерные нагрузки для организма в интересном положении?
По окончанию упражнений нужно как следует отдохнуть, восполнить запас энергии.
Физическая активность должна быть беременной в радость
Расположение плода на 19 неделе
На данном сроке беременности плод еще достаточно мал. Как уже было сказано, его размер не превышает 15 см. Он может свободно двигаться в матке и часто меняет позы. Расположению плода на 19 неделе специалисты не придают особого значения, поскольку это только почти середина беременности и до родов еще далеко.
Расположение ребенка очень хорошо видно на УЗИ, которое беременная женщина проходит регулярно, в каждом триместре. Часто плод находится в матке вниз головой. Его голова в данном случае упирается в шейку матки, раскрывающуюся во время родов. В подобном случае диагностируют головное предлежание плода. Такое состояние не является отклонением от нормы.
При тазовом предлежании плод упирается в область шейки матки ножками, но чаще ягодицами. Если он сохранит такое положение в течение следующих нескольких месяцев, возможны некоторые осложнения во время родов. Даже несмотря на такое «неудобное» его расположение естественные роды возможны.
При тазовом предлежании плода, когда он обычно упирается в область шейки матки плечом, во время родов проводится кесарево сечение. Однако если ребенок на 19 неделе располагается именно так, особо переживать не стоит. Еще половина беременности впереди, он еще успеет поменять свою позу.
Консультация акушеров-гинекологов
Арнаут Светлана Ивановна
Врач высшей категории, кандидат медицинских наук, стаж 31год. Подробнее
Ближайшая дата приема 19.11.2021
Рейтинг врача
10 минут от метро Щелковская или Первомайская
Стоимость консультации
2100 руб.
1680 руб.
* цена при записи онлайн
Телефоны для записи
+7(495)5009390
ОНЛАЙН РАСПИСАНИЕ ПРИЁМА ВРАЧЕЙ
Пт., 19 Ноя.
Сб., 20 Ноя.
Пн., 22 Ноя.
Ср., 24 Ноя.
Платная консультация по видеозвонку on-line
Мамедова Роксана Зиадиновна
Врач высшей категории, кандидат медицинских наук, стаж 16 лет
Ближайшая дата приема 18.11.2021
Рейтинг врача
10 минут от метро Щелковская или Первомайская
Стоимость консультации
2100 руб.
1680 руб.
* цена при записи онлайн
Телефоны для записи
+7(495)5009390
ОНЛАЙН РАСПИСАНИЕ ПРИЁМА ВРАЧЕЙ
Чт., 18 Ноя.
Сб., 20 Ноя.
Пн., 22 Ноя.
Вт., 23 Ноя.
Ср., 24 Ноя.
Чт., 25 Ноя.
Платная консультация по видеозвонку on-line
Плод
У ребёнка в этот период подрастают руки и ноги, постепенно откладывается подкожный жир. Он защищает шею, хрящи грудины, а также бесперебойно работающие почки. Его сальные железы активно производят первородную смазку, защищающую нежную кожу от воздействия околоплодных вод. Эта смазка покрывает голову, лицо, уши, подмышки, паховые складки, а также места сгиба конечностей. Активно растут и развиваются лёгкие.
Наблюдается рост головного мозга будущего младенца. На этой неделе нервные клетки и нейроны заняли свои места, вследствие чего движения малыша стали более обусловленными. Головка, как правило, держится прямо, может поворачиваться в стороны, а шея уже совершает развороты на все 180 градусов.
Ощущения мамы на 19 неделе беременности
Рост матки и живота продолжается. Сейчас дно матки располагается где-то на уровне пупка (на 18-20 см выше лобка). Будущие мамы эти изменения ощущают не только по округлившимся формам, но и по проблемам с опорожнением кишечника, с необходимостью часто бегать в туалет «по маленькому», с дискомфортом в области поясницы и живота.
Из-за гиперпродукции гормонов в коже будущих мам образуется много меланина, который вызывает гиперпигментацию некоторых участков тела и лица. В частности на лице появляется так называемая маска беременности – пигментные пятна над переносицей и на щеках. После родов цвет кожи, как правило, возвращается к обычному. Чтобы пигментные пятна еще больше не темнели, будущим мамам необходимо избегать прямых солнечных лучей и пользоваться кремами, имеющими в составе специальные фильтры.
К концу 19 неделе в организме женщины еще больше увеличивается объем циркулирующей крови, поэтому может участиться сердцебиение, усилиться отечность слизистых оболочек, вырасти количество вагинальных выделений. По этой же причине могут обостриться хронические заболевания легких, сердца, почек.
Что оценивается при УЗИ в 1 триместре
1. Копчико-теменной размер (КТР) плода
Этот показатель точно определяет срок гестации (беременности), особенно в случае, если женщина не помнит 1-й день последней менструации, либо если менструальный цикл у нее не регулярный. В заключении срок беременности выставляется по КТР плода, а не по дате последней менструации.
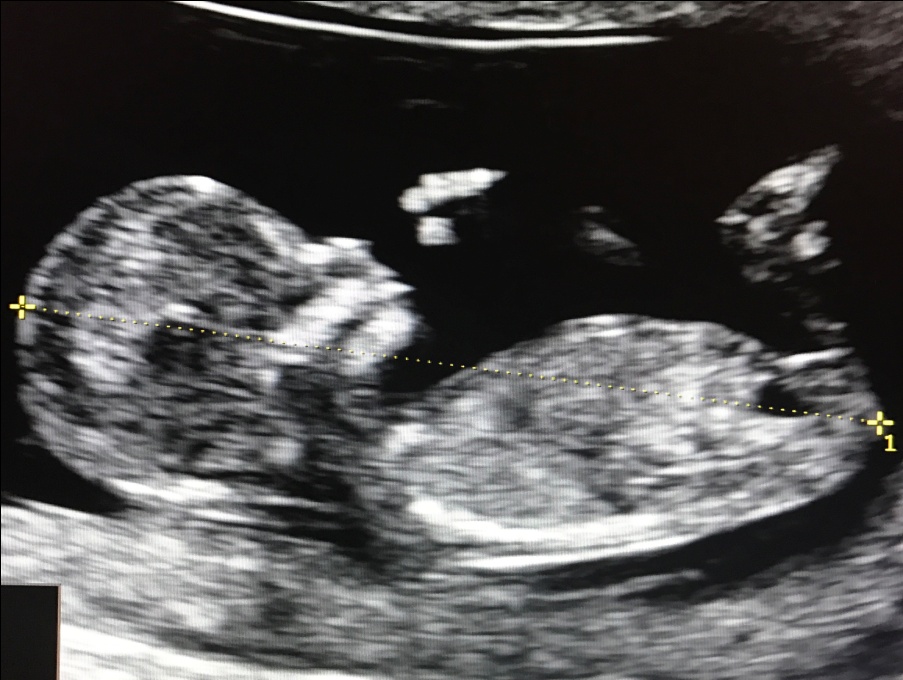
Правильное измерение КТР плода
2. Маркеры хромосомной патологии:
— толщина воротникового пространства (ТВП) – является основным признаком хромосомной патологии у плода. Патологической величиной считается увеличение ТВП больше 95-й процентили для каждого срока гестации. Каждое увеличение ТВП повышает риск существования хромосомной аномалии у плода.
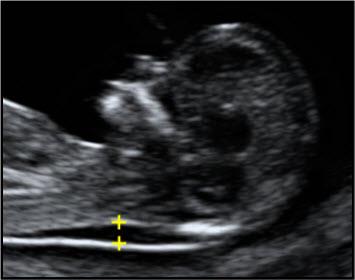
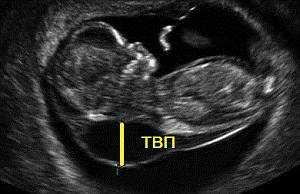
ТВП в норме ТВР при патологии
Важно понимать, что увеличение ТВП — это признак (маркер), но не точная диагностика хромосомных аномалий у плода. Определить наличие синдрома Дауна и других заболеваний у будущего ребенка позволяет только инвазивная диагностика с последующим генетическим анализом.. — носовая кость
У плодов с синдромом Дауна носовая кость может отсутствовать, либо быть уменьшенной (гипоплазированной). Очень редко такое может встречаться и у совершенно здоровых детей. Точный диагноз устанавливается только при помощи генетического анализа.
— носовая кость. У плодов с синдромом Дауна носовая кость может отсутствовать, либо быть уменьшенной (гипоплазированной). Очень редко такое может встречаться и у совершенно здоровых детей. Точный диагноз устанавливается только при помощи генетического анализа.
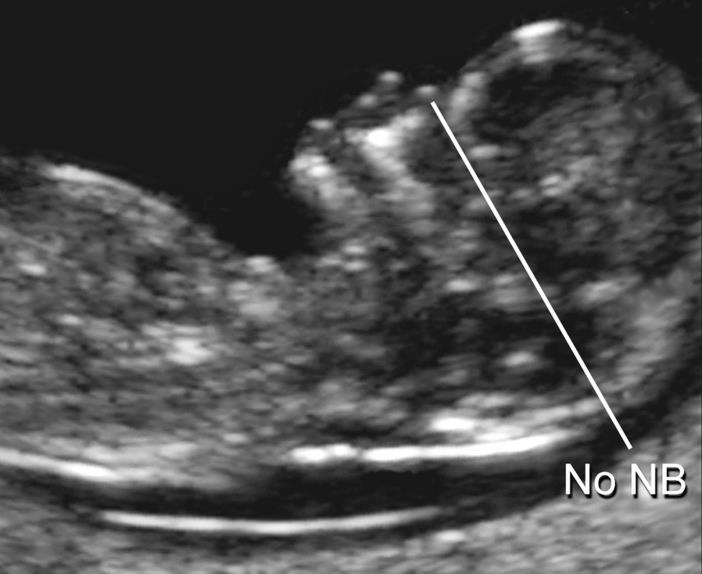
Нормальная носовая кость Отсутствие носовой кости
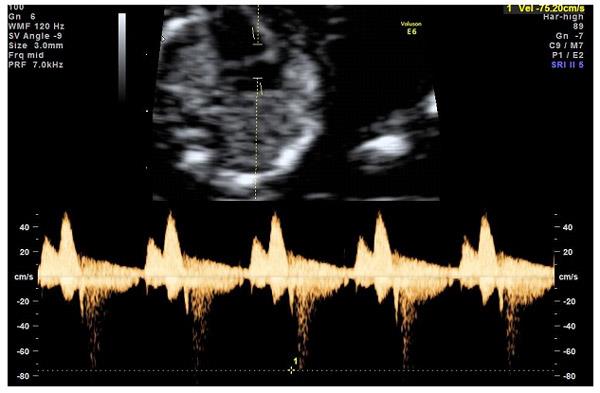
— кровоток в венозном протоке – это маленький сосуд в печени плода. При обратном (ретроградном) токе крови в данном сосуде можно предположить, что у плода хромосомный синдром, либо врожденный порок сердца.
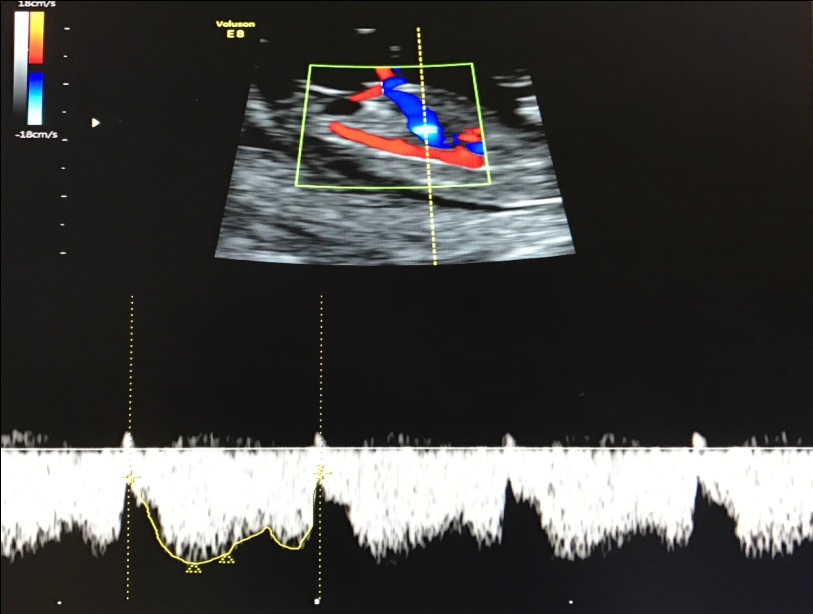
Нормальный кровоток в венозном протоке
Но важно правильно получить этот кровоток и дать ему оценку. Для этого требуются определенные навыки и квалификация врача, которые подтверждаются ежегодной сертификацией FMF.. — кровоток через трикуспидальный клапан в сердце плода
Здесь ретроградный (обратный) кровоток тоже указывает на хромосомную патологию, либо может проявляться при врожденных пороках сердца.
— кровоток через трикуспидальный клапан в сердце плода. Здесь ретроградный (обратный) кровоток тоже указывает на хромосомную патологию, либо может проявляться при врожденных пороках сердца.
Ручка плода Мозг плода в виде “бабочки” в норме
Что тебе делать на этой неделе?
Отпразднуй экватор беременности, устроив себе маленький праздник или побаловав себя обновкой. Можешь воспользоваться одной из наших идей или придумать что-то свое: — запишись на профессиональную фотосессию, фотографии станут отличным напоминанием об этом периоде твоей жизни; — купи себе уютную пижамку, которая улучшит твое настроение и согреет; — приобрети красивые рамки для фото и начни заполнять их фотографиями – можно поместить в рамку снимок, сделанный на УЗИ, красивое фото тебя с пузиком, в остальные рамки потом поставишь фото своего малыша; — устрой романтик с любимым, купи для этого случая красивое сексуальное белье. Не отказывайся от секса, если врач не запретил тебе, дай своему партнеру почувствовать, что он тебе нужен и сама получи удовольствие!
Схема проезда
+7(495)500-93-90
Щелковская
Первомайская
12 минут от Метро Щёлковская и Первомайская
Биохимический скрининг
Биохимический скрининг первого триместра исследует свободный бета-ХГЧ и связанный с беременностью протеин-А (РАРР-А).
-
Свободный ХГЧ.
-
11 недель – 17,4 — 130,4 нг/мл (медиана 47,73 нг/мл)
-
12 недель – 13,4-128,5 нг/мл (медиана 39,17 нг/мл)
-
13 недель – 14,2-114,7 нг/мл (медиана 32,14 нг/мл)
Повышенный уровень свободного ХГЧ может указывать на многоплодную беременность, сильный токсикоз, вероятность синдрома Дауна у ребенка.
Пониженный уровень свободного ХГЧ может указывать на задержку развития плода, замершую беременность, риск спонтанного выкидыша, вероятность синдрома Эдвардса у плода.
-
РАРР-А
-
11 недель – 0,46 — 3,73 мЕд/мл
-
12 недель – 0,79 — 4,76 мЕд/мл
-
13 недель – 1,03 — 6,01 мЕд/мл
Повышенный уровень РАРР-А не имеет диагностической ценности.
Пониженный уровень РАРР-А может указывать на замершую беременность, риск спонтанного выкидыша или преждевременных родов, вероятность синдрома Эдвардса, синдрома Корнелии де Ланге и синдрома Дауна у плода.
Для анализа полученных результатов врачи используют специальный коэффициент МоМ, который показывает степень отклонения полученного результата от среднего (медианы). Нормальный уровень МоМ при одноплодной беременности 0,5-2,5, при многоплодной беременности – до 3,5. Расчет данного коэффициента проводят с помощью специальной программы, делая поправки на возраст, вес, ЭКО, курение и прочее. По скорректированному коэффициенту МоМ рассчитывают риск патологии плода. Например, это может выглядеть следующим образом — 1:10000, что означает, что у одной женщины из 10000 с такими показателями родится ребенок с той или иной патологией, по которой рассчитывается риск. Чем меньше вторая цифра, тем выше риск рождения больного ребенка.
На результаты биохимического скрининга могут оказывать влияние следующие факторы:
-
многоплодная беременность;
-
беременность, полученная в результате ЭКО;
-
прием препаратов прогестерона;
-
сахарный диабет у будущей мамы;
-
избыточный или недостаточный вес женщины;
-
угроза выкидыша;
-
психологическое состояние будущей мамы.
Обобщая вышесказанное, можно определить следующий алгоритм проведения первого скрининга при беременности:
-
Шаг 1. Определение срока беременности (лучше с помощью УЗИ, а не по календарному методу).
-
Шаг 2. Проведение в срок 11-13 недель ультразвукового исследования.
-
Шаг 3. Заполнение анкеты с основными сведениями о пациентке и протекаемой беременности.
-
Шаг 4. Сдача крови для скрининга.
-
Шаг 5. Получение результатов, консультация гинеколога и, при необходимости, генетика.
Оценка результатов первого пренатального скрининга проводится только врачом. Полученный высокий риск – это не приговор. Слишком много факторов влияют на его достоверность. По вашему желанию вам будут назначены дополнительные исследования, такие как амниоцентез (анализ околоплодных вод) или биопсия ворсин хориона.
Какие исследования нужно пройти?
Если вы еще не прошли второе плановое УЗИ и биохимический скрининг – тройной тест – врач женской консультации может назначить вам эти исследования на 19 неделе беременности. Во время УЗИ оценивают:
· Размеры, предлежание плода (головное, тазовое).
· Бипариетальный размер головки (между буграми теменных костей) – в норме на 19 неделе – 3,6–5,2 см.
· Лобно-затылочный размер головки – в норме на 19 неделе – 4,8–7 см.
· Длина бедренной кости – в норме на 19 неделе – 2,1–3,5 см.
· Длина большеберцовой кости – в норме на 19 неделе – 1,9–3,1 см.
· Длина плечевой кости – в норме на 19 неделе – 2,1–3,4 см.
· Длина костей предплечья – 2–2,6 см.
· Окружность головки – 14,2–17,4 см.
· Окружность живота – 11,4–15,4 см.
· Длина носовой кости – 5,2–8 мм.
· Размеры боковых желудочков мозга и большой цистерны – не более 10–11 мм.
· Анатомические характеристики плода: глазницы, носогубный треугольник, позвоночный столб, сердце, желудок, кишечник, легкие, почки, мочевой пузырь.
· Состояние пуповины, места ее прикрепления.
· Строение и место прикрепления плаценты.
· Количество околоплодных вод.
· Состояние шейки матки. В норме ее длина должна быть не менее 3 см.
В ходе биохимического скрининга в крови будущей мамы определяют уровни трех веществ (поэтому он называется тройным тестом): бета-ХГЧ, свободного эстриола, альфа-фетопротеина. При отклонениях повышен риск некоторых генетических аномалий.
Данные биохимического скрининга и УЗИ оценивают в комплексе. Если обнаруживается высокий риск аномалий, окончательный диагноз помогает установить инвазивное исследование – амниоцентез. Во время него в живот женщины вводят иглу, получают небольшое количество околоплодной жидкости и исследуют в ней генетический материал плода.
Как считается срок беременности при ЭКО
При естественном зачатии точно установить момент наступления беременности невозможно, особенно если будущие родители живут насыщенной половой жизнью. В случае с экстракорпоральным оплодотворением точная дата образования эмбриона известна, так как этот процесс проходит в строго контролируемых условиях. Однако, для определения сроков беременности при ЭКО могут использоваться сразу несколько методов расчета:
- Эмбриологический. Данный метод применяется врачами-репродуктологами и основан на том, что началом отсчета беременности является именно получение жизнеспособного эмбриона, время которого точно известно. После оплодотворения яйцеклетки в инкубаторе полученный из нее зародыш переносится в матку будущей мамы не сразу, а через 3-5 дней – по достижении им стадии бластоцисты. Этот временной отрезок также учитывается при определении сроков беременности. Из-за высокой точности этого метода анализ на ХГЧ, позволяющий установить факт успешного наступления беременности, пациенткам назначается уже на 2 неделе после процедуры.
- Акушерский. Этот метод является универсальным, он применяется для определения сроков беременности не только после ЭКО, но и после естественного оплодотворения. При акушерском способе начальной точкой гестации считается первый день последней менструации. Поэтому расхождение с реальным сроком беременности составляет около 2 недель. Использование менее точного акушерского метода при ЭКО обусловлено тем, что он является стандартом для всех медицинских учреждений. Поэтому, если будущая мама после ЭКО обратится за помощью в другую клинику, это исключит ошибки в сроке определения беременности. Акушерский способ позволяет достаточно точно определить срок родоразрешения – для этого от даты последней менструации отнимаются 3 месяца и прибавляются 2 недели.
- Гинекологический. Срок беременности врач может определить и по результатам гинекологического осмотра женщины. Однако, этот способ эффективен только до 10-14 недели гестации, так как в начальный период развитие эмбриона происходит у женщин практически одинаково и ошибки в данном случае маловероятны. Врач определяет срок беременности по размерам матки и положению ее дна, степени подвижности плода. Начиная со второго триместра развитие ребенка проходит более индивидуально, поэтому точность гинекологического метода снижается – врач сможет назвать лишь приблизительные сроки.
- Ультразвуковое обследование (сонография). УЗИ является стандартной диагностической процедурой для всех беременных женщин независимо от того, зачали они естественным или искусственным способом. Стандартом предусмотрено 3 прохождения этого исследования – на 11-14, на 18-21 и на 30-34 неделях беременности. Однако, женщинам, прошедших процедуру ЭКО, УЗИ может назначаться чаще. До 8 недели гестации сонография позволяет довольно точно определить возраст плода по различным физиологическим критериям – массе, длине, копчико-теменному размеру, толщине воротниковой зоны, окружности головы, живота и т. д. Далее эмбрион начинает развиваться более индивидуально, поэтому эффективность данного метода снижается. Он начинает использоваться главным образом для оценки соответствия параметров плода установленным нормам.
- Анализ на ХГЧ. Хорионических гонадотропин (ХГЧ) – гормон, который начинает выделяться плацентой практически сразу после имплантации эмбриона в матку женщины (примерно через 5-6 дней после переноса). Так как в первые дни это вещество вырабатывается в малых количествах, анализ на его содержание назначается на 4 неделе гестации. Тест на ХГЧ является вспомогательным методом определения сроков беременности. Это связано с тем, что концентрация этого гормона в организме женщины подвержена значительным колебаниям под воздействием различных факторов и не может дать точных данных.
Приблизительно рассчитать срок беременности при ЭКО женщина может и самостоятельно по шевелению плода. Как правило, активно двигаться будущий малыш начинает на 19-20 неделе. Поэтому, если будущая мама ощущает отчетливые толчки ребенка, в большинстве случаев это означает, что половина срока вынашивания уже прошла.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
24 неделя беременности: Развитие плода
На данном этапе, плод можно сравнить по размеру с кукурузой. Его рост составляет 21 сантиметр, а вес 530 граммов. На сроке 24 неделя беременности, у ребенка стремительно созревают внутренние органы и все системы жизнеобеспечения. Малыш еще не набрал массу, а его кожа, сморщенная и обладает красноватым оттенком. Подкожный жир только начал откладываться. Через несколько недель кроха начнет набирать вес, его щеки, нижние и верхние конечности станут пухлее, а кожные покровы посветлеют.
Мозг на этом сроке развивается очень быстро. Он весит около ста граммов и испещрен множеством извилин. На стадии завершения находится формирование мозжечка и среднего мозга. А ведь еще в начале внутриутробного развития, мозг эмбриона весил всего два грамма.
Кости продолжают развиваться и укрепляться. Тоже происходит и с мышечным аппаратом. Ребенок на этом сроке уже хорошо толкается в утробе, хватает пуповину, кувыркается, шевелит конечностями и ворочается. У него установился цикл бодрствования и сна. Спит малыш сейчас от 16 до 19 часов в сутки.
Легкие начинают подготавливать кроху к самостоятельному процессу дыхания. Альвеолы начинают синтезировать сурфактант, который позволит легким раскрыться при рождении и первом вдохе малыша. Если беременность закончится преждевременными родами, то при помещении младенца в кувез со специальной аппаратурой, можно сохранить ему жизнь и позволить легким развиться окончательно.
Лицо ребенка уже окончательно развито, у него присутствует мимика, зависящая от настроения. Хорошо видны брови и ресницы. На этом сроке у крохи созревают рецепторы, он уже может различать вкусы, реагировать на свет и звук. Если поднести к животу мамочки включенную лампу, плод будет поворачиваться к свету и жмурить веки.
Происходит закладка внутреннего и внешнего слоя кожных покровов. На ладошках и пальцах малыша формируется индивидуальный рисунок, который впоследствии станет его личным опознавательным знаком.
19 неделя беременности: Физическая активность
На девятнадцатой неделе беременности малышу уже практически ничего не угрожает, так как было в первом триместре вынашивания плода. Сейчас будущая мамочка может заниматься йогой, акваэробикой, танцами, плаванием и фитнесом для беременных.
Физическая активность оказывает благотворное влияние на организм, но только в том случае, если придерживаться ряда правил:
- Следует выбирать такие занятия, которые будут соответствовать уровню подготовки будущей мамочки. Перенапрягаться при вынашивании плода нельзя, так как это чревато выкидышем;
- Нагрузки должны быть умеренными. Слишком интенсивные занятия могут причинить вред малышу.
- Необходимо следить за своим самочувствием при выполнении упражнений. Если появляется слабость или кружится голова, занятия необходимо прекратить.
После того как занятия будут окончены, следует обязательно восполнить затраченную энергию, приготовив и съев вкусное блюдо или просто отдохнуть.
Почему на УЗИ не виден эмбрион?
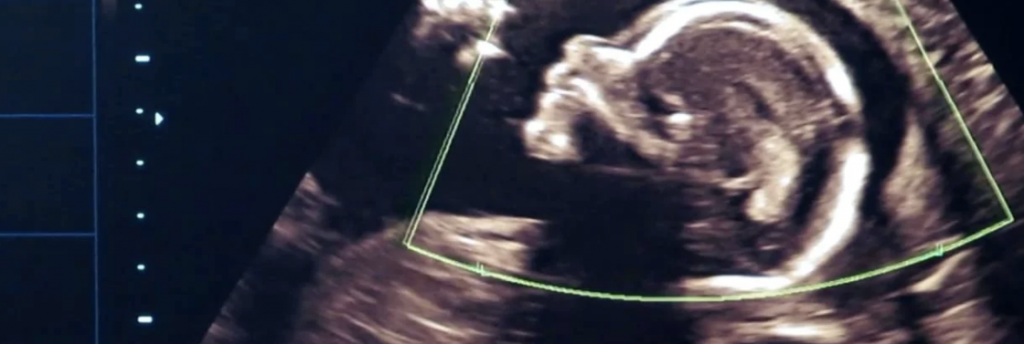
Рассмотреть даже нормально развивающийся плод сразу после зачатия невозможно – он слишком небольшой, чтобы ультразвуковой сканер смог различить его на фоне окружающих тканей и органов. Поэтому стандартно первое УЗИ для подтверждения беременности делается на 6-7 неделе после зачатия. До этого момента о том, что женщина будет матерью, можно судить только по уровню хорионического гонадропина человека, который начинает выделяться хорионом (плодной оболочкой эмбриона) на 6-7 день после зачатия. В норме при успешном развитии беременности концентрация ХГЧ в организме растет вместе с развитием плода.
Чтобы понять механизм анэмбрионии, необходимо разобраться со строением самого эмбриона и его ранним развитием. Оно происходит в несколько этапов:
- Зигота – по сути, это оплодотворенная яйцеклетка, образующаяся в момент зачатия;
- Морула – следующая стадия, характеризующаяся делением зиготы на несколько однотипных клеток;
- Бластула – зародыш, в котором клетки уже разделены на внутреннюю клеточную массу (эмбриобласт) и наружный слой (трофобласт);
Именно на стадии бластулы образуется будущее тело эмбриона и окружающие его защитные оболочки. Когда зародыш покидает фаллопиеву трубу и опускается в маточную полость, выделяемые наружными клетками ферменты частично растворяют эндометрий, и происходит его имплантация. Далее эмбрион и околоплодные оболочки развиваются параллельно, постепенно образуя сформировавшийся плод и плаценту.
При анэмбрионии этот процесс нарушается – внешняя оболочка (плодное яйцо) продолжает расти, выделяя ХГЧ, в то время как эмбрион либо не формируется вообще, либо его развитие прекращается на ранней стадии. Из-за этого некоторое время анализы дают ложный результат, показывая нормальную беременность. Лишь через некоторое время хорион прекращает выделять ХГЧ, уровень которого постепенно начинает снижаться.
Причины остановки роста эмбриона, приводящие к пустому плодному яйцу, изучены не полностью. Сегодня к ним относят:
- Генетические аномалии. В большинстве случаев к анэмбрионии приводят патологические хромосомные мутации, либо изначально свойственные родителям, либо появляющиеся вследствие неудачной рекомбинации генов в их организме. Также возможны генетические нарушения в самом эмбрионе, возникающие на ранних стадиях его развития.
- Инфекции. Среди них наиболее опасны для эмбриогенеза болезни, входящие в комплекс TORCH – краснуха, герпес, цитомегаловирус, токсоплазмоз, сифилис, гепатиты В и С и т. д. Инфекционные возбудители могут поражать материнский организм, нарушая его репродуктивную функцию (например, вызывая хронический эндометрит), или сам эмбрион, приводя к сбоям в его развитии.
- Внешние факторы. В первую очередь это относится к ионизирующему излучению (радиации) и токсичным химическим веществам (ядам, некоторым лекарствам). Они вызывают функциональные расстройства репродуктивной системы матери или генетические мутации в эмбрионе, останавливая его нормальное развитие.
- Эндокринные нарушения. Расстройства желез внутренней секреции женщины также может привести к анэмбрионии. Особенно вероятно появление плодного яйца без эмбриона при дефиците или нарушении обмена прогестерона – полового гормона, играющего важную роль в децидуализации (морфологическом изменении) эндометрия в точке имплантации зародыша.
- Иммунные нарушения. Довольно часто причиной неправильного развития эмбриона является его повреждение защитной системой материнского организма. Это может происходить опосредованно – например, когда зародыш попадает под «перекрестный огонь» иммунных клеток, атакующих инфекцию. Иногда эмбрион сам расценивается иммунитетом женщины как чужеродный объект, ведь его генетический код наполовину состоят из генома другого человека (отца).
Анэмбриония может вызываться как одним из этих факторов, так и их комплексным воздействием. Предугадать развитие этой патологии невозможно – она наблюдается даже у абсолютно здоровых женщин, уже имевших опыт успешной беременности.
Данную аномалию следует отделять от замершей беременности. При анэмбрионии зародыш не формируется вообще, а во втором случае его развитие прекращается на ранней стадии. При этом по внешним проявлениям и на УЗИ эти патологии могут выглядеть одинаково.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу