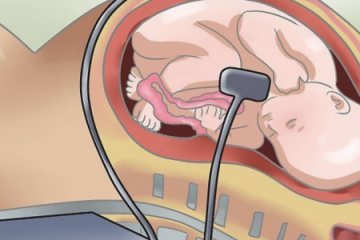
Продольное головное положение плода во время беременности. продольное положение ребенка с головным предлежанием
Содержание:
- Возможные положения плода
- Что такое низкая плацента?
- Патологические варианты предлежания
- Причины патологического предлежания
- БОЛЕТЬ НЕ МОДНО!
- Короткая пуповина при беременности: причины и симптомы
- Когда плод принял неверное положение?
- Нормальное положение плода
- Что такое задние и передние типы затылочных предлежаний плода и на что они влияют?
Возможные положения плода
Начиная с 28 недели врач не только прослушивает сердце ребенка, но и прощупывает его положение в матке. Оно бывает трех видов:
- продольное;
- поперечное;
- косое.
Самое правильное и безопасное – это продольное положение плода, в таком случае малыш располагается вертикально, а его головка как раз направлена в сторону малого таза.
В случае поперечного расположения прогноз не столь благоприятный, так как имеется горизонтальное расположение ребенка в матке. Если плод не перевернется к 35 неделям, проводятся искусственные роды путем кесарева сечения.
Положения плода
С 32-33 недели беременности размер плода становится все больше, вращательные движения совершать он уже не может, поэтому устанавливается его постоянное положение. На данном этапе врач может точно сказать положение малыша в матке.
Важным показателем является и предлежание малыша в матке, от которого зависит, способ рождения малыша на свет.
Предлежание бывает:
- Головное – это наиболее безопасный вид. В данном случае головка малыша может появиться затылочной или лобной частью. Лучше всего, если первым появится затылок, однако, если голова запрокинется, то прохождение малыша по родовым путям будет осуществляться лобной частью, а это не совсем безопасно, так как может привести к родовым травмам. Также, малыш может появиться лицевой и теменной областью головы.
Головное предлежание
- Тазовое или ножное, как правило такое предлежание встречается двух типов: чисто тазовое и смешанное. В первом случае, на выходе из утробы расположены ягодицы ребенка, а ножки согнуты или вытянуты вдоль тела. Во втором – вытянуты 2 или 1 нога, при этом ноги могут перекрещиваться друг с другом. Посмотреть, как это выглядит можно на фото ниже.
Тазовое предлежание
Расположение ребенка тазовой частью очень редкое явление в медицинской практике, и свидетельствует о патологии беременности. В результате такого расположения появление на свет малыша самостоятельно невозможно, так как на выходе из матки изначально расположены ягодицы или ножки.
Встречается смешанное тазовое и ножное предлежание, когда в сторону входа в малый таз расположены сразу ягодицы и ножки, они могут быть согнуты в коленях или вытянуты.
Тазовое расположение плода одинаково опасно матери и ее малышу
Развитию тазового предлежания предшествует патология матки, придатков, яичников и т. п.
Наиболее этому подвержены женщины, неоднократно перенесшие выскабливание полости матки. Причинами могут стать и патологии малыша, например, хромосомные нарушения, гидроцефалия, врожденные пороки нервной или опорно-двигательной системы и т. п.
Головное предлежание
Физиологически правильное расположение плода в утробе матери, когда ко входу в малый таз расположена головка. В актом случае проводится естественное родоразрешение (если нет иных противопоказаний).
Существуют следующие виды такого предлежания:
- Затылочное – когда тело ребенка обращено затылочной частью головы к выходу из матки;
- Височное или переднетеменное – расположение плода лицевой частью головы.
Наиболее опасный лобный вид, выход малыша из матки осуществляется лбом вперед, пробивает себе путь лбом, и существует вероятность получения малышом травмы в виде смещения шейных позвоночников. Наиболее безопасным считается затылочное предлежание.
Виды положения плода
Во врачебной практике можно встретить и поперечное положение плода, это серьезная патология, характеризующаяся отсутствием предлежащей кости. Такое положение малыша в матке встречается очень редко, причиной тому может стать многоводие, маловодие, нарушение двигательной активности плода и пр.
Часто такое предлежание встречается у часто рожавших женщин, матка которых не обладает достаточной эластичностью, в результате чего плод не может на ней закрепиться в нормальном положении.
Что такое низкая плацента?

Незадолго до того, как появиться на свет, ребенок переворачивается в матке головой вниз. Такое положение обеспечивает ему сравнительно легкий выход из половых путей. При этом место прикрепления плаценты в норме располагается у верхнего свода полости матки. Тем самым путь ребенку перекрывает только тонкая пленка околоплодной оболочки, которая легко прорывается при родах.
Патология возникает, когда перед родами плацента располагается не в верхней части матки, а сбоку или внизу, частично или полностью перекрывая цервикальный канал. Такая аномалия достаточно часто (в 10% случаев) встречается на раннем сроке беременности. Но со временем, по мере роста ребенка, из-за процесса подъема плаценты, проход освобождается. В итоге перед родами ее патологическое положение наблюдается только у 0,5-1% рожениц. В зависимости от расположения плаценты ее предлежание бывает:
- Полным. Плацента располагается внизу, полностью перекрывая канал шейки матки. Самостоятельные роды в этом случае невозможны и угрожают жизни ребенка и матери из-за высокой вероятности обширных кровотечений.
- Неполным. Плацента располагается в нижней части, но со смещением в сторону, поэтому перекрывает зев матки лишь частично. Такое предлежание также делает роды невозможными и опасными для матери или ребенка из-за высокого риска кровотечений.
- Низким. Плацента находится на расстоянии 7 см от цервикального канала, не перекрывая его. При таком ее расположении роды возможны, но требуют от врачей повышенного внимания. Если расстояние от плаценты до зева матки составляет менее 7 см, и она затрагивает край зева, такое предлежание называется краевым.
Нижнее предлежание – самое безопасное, но также является аномалией и определенные риски для матери и ее ребенка при нем тоже существуют
Поэтому при плановых обследованиях врачи уделяют большое внимание контролю за состоянием плаценты. С помощью УЗИ они определяют ее локализацию на передней или задней стенках матки, а также измеряют расстояние от ее края до цервикального канала
Если аномалия будет зафиксирована, до родов разрабатывается тактика спасения малыша и его матери.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Патологические варианты предлежания
Ребенок далеко не всегда располагается, как задумала то природа, – головой вниз. Иногда он не поворачивается на самых поздних сроках, на момент схваток остается в патологической позиции. Кроме головного, выделяют еще два вида размещения:
- Тазовое. Его еще называют ягодичным. Из названия понятно: малыш повернут в родканалу попой. При данном расположении возможны ЕР. Однако обычно врачи склоняются к КС, чтобы обезопасить младенца и роженицу. Определяя родовую тактику, акушер учитывает анамнез пациентки, возраст, готовность к роддеятельности, размер таза. Рожать естественным путем могут исключительно женщины с широким тазом, при условии, что беременность доношена, родканал готов, а малыш небольшой. Но статистика говорит, что на практике врачи склоняются в сторону оперативного вмешательства, если предлежание тазовое.
- Поперечное. Второе название расположения – косое. Природная роддеятельность при таком размещении плода категорически запрещена. Обычно при косой позиции излитие вод происходит преждевременно. Это ограничивает подвижность плода, из-за чего нередко происходит выпадение пуповины, повреждение конечностей. Поперечное предлежание грозит гипоксией. Если плацента находится низко, то может случиться обильное кровотечение. При нарастающей роддеятельности есть вероятность разрыва матки. Поэтому только КС.
Не стоит сразу паниковать, узнав, что размещение плода не соответствует нормам физиологии
Важно пообщаться с ведущим беременность доктором. Он развеет все сомнения и страхи, расскажет о дальнейших действиях, возможных рисках и родовой тактике
Мамочка должна доверять врачу, и все закончится благоприятно.
Причины патологического предлежания
Крупные узлы способны деформировать полость матки. Если миома расположена субсерозно и растет преимущественно в полость живота, она представляет меньшую опасность, чем субмукозный или интерстициальный узел. Последние два могут значительно изменять размер полости матки.
Также следует помнить, что у женщин с небольшим размером узлов, которые были стабильны до беременности, после зачатия может начаться ускоренный рост. Это связано с повышением прогестерона и большим количеством рецепторов к нему на миоматозных узлах. Ребенок в попытке занять удобную позицию будет натыкаться на выпирающий плотный узел и не сможет перевернуться головкой вниз.
По теме: Беременность и роды с миомой матки.
Причины поперечного положения плода могут крыться в многократных родах. Это состояние значительно реже наблюдается у первородящих, но частота увеличивается при 4-5 родах. Объясняется увеличение риска снижением тонуса мышц живота, более дряблыми тканями, способными к значительному растяжению.
При седловидной или двурогой матке, а также при наличии перегородок в ее полости риск неправильной позиции значительно выше. Эта анатомическая особенность закладывается внутриутробно, изменить форму матки невозможно.
Тяжелые аномалии, которые приводят к изменениям анатомии, уменьшению размеров отдельных частей тела плода или их отсутствию могут стать причиной поперечной позиции. Это характерно для анэнцефалии (отсутствие головного мозга), гидроцефалии (водянка).
Нормальным является прикрепление плаценты по задней стенке выше на 4-5 см внутреннего зева. Прикрепление плаценты ниже, полное предлежание приводят к патологическому положению ребенка. Роды естественным путем в таком случае невозможны: после раскрытия зева матки происходит отслойка плаценты, массивное кровотечение и гибель ребенка.
При 1-2 степени сужения и нормальных размерах плода беременность и роды протекают нормально. Но более высокие степени сужения, кососмещенный, рахитичный таз, наличие костных экзостозов (выростов на костях) не позволит ребенку расположиться правильно. Естественные роды в этом случае физически невозможны.
Подробнее о данной патологии можно почитать в отдельной статье.
При недостаточном количестве амниотических вод ситуация обратная. Ребенок не может принять правильную позицию из-за ограниченного пространства в полости матки.
Большое количество околоплодных вод растягивает матку, позволяет плоду свободно плавать в ее полости и изменять расположение. Многоводие бывает вследствие инфекции, патологии плода, сочетается с внутриутробной гипоксией. При этом повышается двигательная активность ребенка, женщина слышит активные шевеления, увеличивается вероятность поперечного или косого расположения.
При постоянном или часто повторяющемся тонусе матки ребенок испытывает на себе давление ее стенок. Они не позволяют ему перемещаться в необходимую позицию. Поэтому поперечное или косое предлежание может не измениться к нужному сроку на правильное.
Фето-плацентарная недостаточность приводит к хронической гипоксии. Это сказывается на весе ребенка: происходит отставание в наборе длины и массы тела, иногда на несколько недель. Недобор в весе дает возможность свободного перемещения в полости матки и к моменту родов может сохранять неправильное расположение относительно оси.
Риск возрастает при наличии узкого таза 1-2 степени. Ребенку не хватает места для движения, он не может опуститься в малый таз, поэтому занимает неверную позицию.
При двойне один или оба ребенка могут занять позицию наиболее удобную для них, но затрудняющую роды естественным путем. Иногда первый малыш расположен правильно, а второй ложится поперек, формируя вокруг него своеобразный пояс. Роды естественным путем в этом случае невозможны, они приведут к запущенному поперечному положению и гибели плода.
Иногда поперечное положение наблюдается при преждевременных родах, которые происходят в 28-29 недель и до 37 недель. Опухоли придатков, расположенные над входом в малый таз, также являются фактором риска.
БОЛЕТЬ НЕ МОДНО!
Заболевания шейки матки обычно протекают без симптомов, но даже при установлении диагноза женщины зачастую игнорируют проблему и откладывают визит к врачу. Это может быть опасно для здоровья, а в некоторых случаях даже может угрожать их жизни. Наши специалисты диагностируют и успешно проводят лечение всех заболеваний шейки матки от эрозии до дисплазии. Мы знаем, как победить заболевания, вызванные ВПЧ и как предотвратить их появление (у нас вы можете сделать прививку от ВПЧ).
Если вы заподозрили у себя такую неприятность как половая инфекция – немедленно обратитесь к врачу. Опытный доктор не только поставит точный диагноз, но и назначит эффективную схему лечения. Гарднереллез, генитальный герпес, гонорея, уреаплазмоз, хламидиоз – все эти и многие другие инфекции успешно лечатся нашими специалистами.
Мы готовы провести точное и информативное обследование, выявить существующие проблемы, назначить правильное лечение и сделать все, чтобы вернуть вам здоровье.
Не стоит оставаться с проблемами здоровья один на один, помните, что есть специалисты, которым вы можете доверить такой важный момент как забота о себе.
Клиника доктора Назимовой – это коллектив внимательных профи, которые приложат максимум усилий, чтобы вы были здоровы!
Короткая пуповина при беременности: причины и симптомы

В норме длина пуповины у человека составляет 50-70 см. Такой размер снижает вероятность ее перекручивания, из-за которого у плода может случиться гипоксия и питательная недостаточность. Однако, достаточно часто у беременных женщин наблюдаются нарушения длины пуповинного канатика – в частности, его укорочение. Если длина органа составляет менее 50-40 см, он считается аномально коротким. В зависимости от причин патологии и размеров пуповины выделяют два вида аномалии:
- Относительно короткая пуповина. Она изначально имеет нормальный размер, но в процессе вынашивания укорачивается из-за перекручивания или обвития вокруг плода, формирования на органе варикозных узлов. Чаще всего это происходит, если будущая мама плохо питается, употребляет алкоголь и наркотики, курит, испытывает постоянный стресс, страдает хроническими общесистемными и гинекологическими заболеваниями. Такая патология представляет опасность для здоровья и жизни ребенка из-за нарушения его кровообращения и сопутствующей этому гипоксии. Однако, укороченный пуповинный канатик может самостоятельно распутаться, поэтому имеет более благоприятный прогноз.
- Абсолютно короткая пуповина. Это генетическая патология, связанная с нарушением механизма формирования плаценты. Факторами, способствующими данному состоянию, являются наследственные заболевания, хромосомные мутации. Она встречается в большинстве случаев, также несет большую угрозу плоду. Однако, в отличие от патологии предыдущего типа, абсолютно короткую пуповину невозможно лечить.
Опасность этого патологического состояния в том, что внешне оно себя ничем не выдает. Будущая мама не испытывает никаких неудобств и болезненных ощущений, ее жизни ничего не угрожает. Очень часто о том, что у нее аномально короткая пуповина, женщина узнает уже во время родов. Типичные признаки данной патологии:
- Увеличенное время родов. У впервые рожающих пациенток они могут продолжаться до 20 часов, у тех, кто до этого уже рожал повторно – до 15 часов.
- Ранний выход плаценты. В норме она рождается в течение 20-50 минут после выхода плода из родовых путей женщины. Если пуповина слишком короткая, ребенок «тянет» ее за собой, что часто сопровождается ее отрывом и кровотечением.
- Гипоксия плода. Этот симптом не является прям доказательством аномально короткой длины пуповины, так как такое состояние наблюдается и при некоторых других внутриутробных патологиях. Однако, в сочетании с приведенными выше симптомами гипоксия плода может свидетельствовать о нарушении развития или строения пуповинного канатика.
- Гиперактивность плода. При обостренной гипоксии ребенок начинает совершать энергичные движения. Его сердцебиение сначала увеличивается до 160 ударов в минуту, затем становится медленным (не более 120 сердечных сокращений). Кроме того, в околоплодных водах в результате повышенной активности кишечника плода может появиться меконий – первичный кал, состоящий из переваренных им желчи, слизи, пренатальных волос, амниотической жидкости.
Таким образом, судить о наличии у плода короткой пуповины можно либо по факту рождения, либо используя современные средства диагностики, позволяющие отследить состояние малыша во внутриутробный период.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Когда плод принял неверное положение?
 Следить за положением ребенка в животе мамы начинают с 30 недели, если младенец принял несоответствующую позу, то отчаиваться рано. Примерно в 5 из 10 случаев эмбрионы меняют свое положение к 36 неделе. Вот с этой даты поза поменяется вряд ли. Медики при неправильном положении ребенка во чреве матери советуют ей делать легкие поглаживающие и массажные движения с той стороны, где находится спинка и голова, возможно, так удастся убедить малютку изменить свое положение.
Следить за положением ребенка в животе мамы начинают с 30 недели, если младенец принял несоответствующую позу, то отчаиваться рано. Примерно в 5 из 10 случаев эмбрионы меняют свое положение к 36 неделе. Вот с этой даты поза поменяется вряд ли. Медики при неправильном положении ребенка во чреве матери советуют ей делать легкие поглаживающие и массажные движения с той стороны, где находится спинка и голова, возможно, так удастся убедить малютку изменить свое положение.
Если удалось добиться положения плода продольное предлежание, то рекомендуется зафиксировать его бандажом и снимать перед сном и водными процедурами, дабы непоседа не перевернулся опять в неправильное положение. Многие консультанты по родам рекомендуют беременным посещать бассейн. В водной среде мама и малыш ощущают себя легко и естественно.
Женщина сможет, благодаря водным процедурам, снять усталость и отеки в конечностях, ослабить напряжение в мышцах позвоночника.
Малышу же, в свою очередь, будет легче и комфортней двигаться и переворачиваться. Довольно часто бывали случаи, когда мама при в меру активных занятиях в бассейне способствовала смене позы младенца на поздних сроках беременности. Известны также случаи, когда менялась поза малыша в период излития околоплодных вод, при освобождении места для переворота.
Хорошо, когда ребенок лежит в правильном положении, и этот факт не усложнит роды, но даже если маленький непоседа не принял положения, которого от него ожидают, не стоит огорчаться, ведь самым главным является появление ребенка на свет здоровым и невредимым, при радостной и здоровой маме.
https://youtube.com/watch?v=rqrataZbbQA
Современная медицина поможет пройти это процесс безболезненно и без риска для обоих.
Нормальное положение плода
Накануне родов для оценки перинатального риска, выбора способа ведения родов следует установить положение плода, предлежание, вставление головки, членорасположение, позицию, вид позиции плода.
Положение плода {situs) — отношение оси тела плода (от затылка до копчика) к продольной оси (длине) матки (рис. 2). Нормальным является продольное положение плода {situs lon-
Рис. 2. Положение плода:
а — продольное положение, затылочное предлежание, первая позиция, передний вид; б — вид со стороны выхода таза, сагиттальный шов в правом косом размере, малый
родничок слева спереди
gitudinalis), при котором продольная ось тела плода совпадает с продольной осью тела матки. Патологическое — поперечное положение плода (situs transversus), когда продольная ось плода пересекает продольную ось матки под прямым углом, и косое (situs obliguus), когда продольная ось плода образует с продольной осью матки острый угол.
При поперечном и косом положении плода естественные роды невозможны.
Предлежание плода {praesentatio) — отношение головки или тазового конца туловища плода ко входу в малый таз матери. Если над входом в таз матери находится головка плода — предлежание головное, если тазовый конец — предлежание тазовое.
В норме подбородок плода приведен к груди, т.е. головка находится в согнутом состоянии. В таком случае предлежащей частью является затылок и это называют сгибательным типом головного предлежания или затылочным предлежанием. Если головка находится в состоянии разгибания, что является патологией, то ко входу в малый таз в зависимости от степени разгибания головки могут быть обращены темя {переднеголовное предлежание), лоб {лобное), лицо плода {лицевое предлежание).
При тазовом предлежании ко входу в таз матери могут быть обращены ягодицы плода {ягодичное предлежание), ножки {ножное предлежание), ягодицы вместе с ножками {смешанное ягодично-ножное предлежание).
Часть плода, которая предлежит ко входу в малый таз и первой проходит родовые пути, называется предлежащей частью (pars praevia).
Вставление головки (inclinatio) — отношение сагиттального шва к симфизу или мысу крестца (промонторию) в плоскости входа в малый таз. Если вертикальная ось головки стоит перпендикулярно к плоскости входа в малый таз, а сагиттальный шов находится на одинаковом расстоянии от симфиза и про- монтория, то такое вставление называется осевым или синкли- тическим и относится к норме. Если вертикальная ось головки стоит к плоскости входа в таз не перпендикулярно, а сагиттальный шов располагается ближе к симфизу или промонторию, то это называется внеосевым или асинклитическим вставлением головки и относится к патологии. Если при асинклитическом вставлении сагиттальный шов располагается ближе к симфизу и во вход в малый таз вставляется задняя теменная кость, то это называют задний асинклитизм. Если сагиттальный шов располагается ближе к промонторию, а во вход в малый таз вставляется передняя теменная кость, то это называют передний асинклитизм. Передний асинклитизм может возникать в родах при анатомически узком простом плоском тазе как процесс приспособления. При переднем асинклитизме задняя теменная кость может «соскользнуть» с промонтория и вставление головки переходит в синклитическое.
Членорасположение плода (habitus) — отношение его конечностей к головке и туловищу. При нормальном членорас- положении головка наклонена к груди, ножки согнуты в тазобедренных и коленных суставах и прижаты к животу, ручки обнимают грудную клетку. Тазовый конец плода располагается в дне матки, затылок обращен ко входу в малый таз.
Позиция плода (positio) — отношение спинки плода к правому или левому ребру матки. Различают две позиции: первую и вторую. Если спинка плода обращена к левому ребру матки, то это первая позиция плода. При второй позиции спинка обращена к правому ребру матки.
При поперечном или косом положении плода позиция определяется не по спинке, а по головке: головка слева — первая позиция, справа — вторая позиция.
Вид позиции (visus) — отношение спинки плода к передней или задней стенке матки. При первой или второй позиции спинка плода также обращена больше к передней или задней стенке матки, поэтому различают следующие виды позиции: если спинка обращена кпереди — передний вид, если кзади — задний вид.
Устойчивое положение плода в матке, позиция и ее вид наблюдаются к сроку родов, после 36-й недели беременности. Разгибательные предлежания, асинклитическое вставление головки обычно создаются в родах.
Что такое задние и передние типы затылочных предлежаний плода и на что они влияют?
Роды – сложный физиологический процесс, который зависит от многих факторов. И для роженицы, и для ребенка это очень большой стресс, доставляющий сильнейшую боль обоим. Чтобы максимально облегчить состояние женщины и плода, врачами разработаны специальные биомеханизмы.
Самое главное, что учитывается при выборе какого-либо из них – это предлежание плода и широта таза роженицы. Эти показатели определяют, как малыш будет продвигаться по родовым путям матери.
Охарактеризуем два биомеханизма родов, которые могут происходить естественным путем с минимальными рисками и осложнениями:
- Биомеханизм нормальных родов, когда ребенок расположен головкой вниз и пробивает себе путь темечком. Этот биомеханизм – самый правильный и безопасный для жизни и ребенка, и матери. Осложнения могут возникнуть, только если у плода есть обвитие пуповиной, или у мамы астеническое телосложение – очень узкий таз. В этом случае головка малыша остается подвижной, вследствие чего он может прям перед родами повернуть голову «неправильно» — личиком или затылком вперед, а это повлечет за собой осложнения в ходе продвижения малыша по родовым путям. Поэтому биомеханизм родов при узком тазе можно считать патологическим.
- Биомеханизм родов при тазовом предлежании плода, это когда ребенок расположен ягодицами или ножками вниз. При ягодичном предлежании (если ножки ребенка расположены вдоль туловища) проблем с родоразрешением не возникнет. Другое дело, когда ребенок расположился в матке двумя или одной ножкой вниз. Очень высока вероятность того, ребенок получит родовую травму, а у женщины образуются многочисленные разрывы на шейке матки и в самой промежности. При тазовом предлежании у малыша может образоваться отек ягодиц, который затронет также область половых органов.
Теперь подробно разберемся в биомеханизме родов при головном предлежании, когда ребенок расположился затылком вниз. Таким способом рожает 96% всех женщин.
Биомеханизм родов при переднем виде затылочного предлежания плода
Биомеханизм родов при переднем виде затылочного предлежания имеет несколько основных фаз. О каждом моменте биомеханизма родов мы расскажем подробно:
- Головка ребенка сгибается. Сначала сгибается шейная часть таким образом, что подбородок малыша крепко прижимается к груди. Получается, что заточная часть головы опускается вниз, а лобная часть входит в малый таз. Начинается смещение родничков головы – малый располагается ниже большого. В таком косом состоянии голова проходит через малый таз.
- Головка поворачивается вокруг своей оси правильно и входит в узкую часть малого таза. Затылок начинает скольжение по боковой тазовой стенке, а передний отдел головы отходит ближе к крестцу.
- Головка начинает разгибаться и отклоняется к лону так, что подзатылочная ямка упирается его нижний край. Происходит рождение затылка, а затем темени, лба, лица и подбородка.
- Поворачиваются плечики и головка плода в узкой части малого таза. Это происходит под действием родовых сил. Плечики рождаются поочередно – сначала правое, а затем левое. Головка приобретает долихоцефалическую форму, вероятно возникновение на ней родовой опухоли, которая под воздействием специальных препаратов, быстро рассасывается.
- Рождается полностью все тело – этот процесс очень легкий и уже безболезненный для матери.
Биомеханизм родов при заднем виде затылочного предлежания плода
При этом биомеханизме родов затылок ребеночка повернут к крестцу. Из-за чего это может произойти:
- Если формы и емкости малого таза матери изменены.
- Если мышцы матки функционально неполноценны.
- Если форма головы ребенка имеет особенности.
- Если ребенок недоношенный или умер в утробе.
Как будет происходить родоразрешение при заднем виде затылочного предлежания плода:
- Головка плода сгибается и проходит через плоскость входа и широкую часть полости малого таза своим средним косым размером (10,5 см).
- Головка поворачивается на 45° или 90° и приобретает неправильное положение — малый родничок оказывается сзади у крестца, а большой – спереди у лона.
- Головка максимально сгибается, в ходе прохождения ее под нижним лоном, после чего рождается затылок головки до подзатылочной ямки.
- Головка разгибается под действием родовых сил, после чего рождается лоб, лицо, которое обращено к лону.
- Самый трудный момент в биомеханизме родов при заднем виде затылочного предлежания плода, когда должны по головка и плечики. На этом этапе головка ребенка сильно сгибается. Здесь роженице нужно максимально поработать мышцами пресса, чтобы период изгнания ребенка не затянулся, в противном случае у малыша будет асфиксия – нарушения кровообращения в головном мозге.