Ониходистрофия: косметический дефект или тревожный симптом?
Содержание:
- Сколько стоит консультация трихолога
- Ониходистрофии, как признак других заболеваний
- Причины, по которым слоятся ногти
- Что такое трещины стоп
- Мнение доктора Комаровского
- Что такое мацерация?
- Лечение глоссита
- Причины проблемы
- Симптомы ониходистрофии
- Симптомы
- Причины сухой кожи у ребенка
- Почему важно диагностировать и лечить мацерацию?
- Врожденные ониходистрофии
- Изменение структуры
- Руки
- Симптомы онихокриптоза
- Причины развития
Сколько стоит консультация трихолога
В общероссийском классификаторе профессий (ОКПДТР) на данный момент профессия трихолога не числится, а, значит, и государственные вузы не выпускают подобных специалистов. Узкоспециализированные врачи получают свои знания на платных курсах при медицинских институтах, а, следовательно, ставка врача-трихолога не предусмотрена бюджетными медицинскими учреждениями.
Получить консультацию трихолога по ОМС не получится, нужно обращаться за помощью в платную клинику. Ценник специалиста варьируется в зависимости от региона и статуса учреждения. В провинции стоимость приема несколько ниже, порядка 500-700 рублей, а в столице или в одном из крупных мегаполисов за консультацию придется выложить 1000-1500 кровно заработанных.
Для точной диагностики обращайтесь к специалисту.
Ониходистрофии, как признак других заболеваний
Значительно более серьезную проблему, чем изолированные
ониходистрофии, представляют собой те, что возникают в результате развития
других нарушений в работе организма. В таких ситуациях пациентам требуется комплексное
лечение, направленное на устранение имеющихся заболеваний и улучшение питание
ногтей.
Онихорексис
Онихорексис – ониходистрофия, сопровождающаяся продольным
расслоением ногтевой пластины в любой ее части, в том числе у основания ногтя. Такие
изменения могут сигнализировать о развитии хронического дерматоза, причем чаще
всего обусловленного частым контактом с конкретными химическими веществами.

Склеронихия
Склеронихия – яркое проявление эндокринных заболеваний, т.
е. нарушений гормонального фона в результате чрезмерной или наоборот
недостаточной функции той или иной эндокринной железы. Для данного вида
ониходистрофии характерно изменение цвета ногтя на желто-коричневый, но в
отличие от гиперпигментации, это сопровождается его утолщением, потерей
эластичности и прозрачности. В дальнейшем ноготь может местами отделяться от
ногтевого ложа, как при онихолизисе. Иногда наблюдается исчезновение лунулы.

Трахионихия
Трахионихия – нечасто встречаемый вид ониходистрофии, характерной
для иммунодефицитных состояний. Для нее типично побледнение ногтевой пластины,
потеря естественного блеска и образование на ней мелких чешуек. Также наблюдается
исчезновение лунулы.

Наперстковидная истыканность ногтей
Для этой формы заболевания характерно образование на
поверхности ногтя мелких вдавленных точек, как будто от иголки. Подобное может
возникать при:
- псориазе;
- красном плоском лишае;
- эксфолиативном дерматите;
- гнездной алопеции.

Причины, по которым слоятся ногти
Выяснить причину слоения ногтей у малышей довольно просто. Проанализируйте его питание, режим дня, вспомните, были ли стрессы, болезни или травмы рук в последние дни. Чаще разрушение однородной структуры ногтей происходит из-за:
Травмы, механические повреждения
Ноготки у малышей, особенно у грудничков, очень мягкие. Даже небольшого удара ручкой, ножкой во время игры, ползанья хватает для расслоения. В этом случае пластина отмирает, самостоятельно заменяется на новую. Пальчики синеют, немного побаливают из-за ушиба.
Ношение неудобной обуви
Годовалые малыши начинают активно бегать на улице, родители стараются купить самые красивые ботиночки, забывая об удобстве. Надевают теплые носочки, не рассчитывая, что они забирают много свободного места внутри сапожек. В результате ножке тесно, пальчики травмируются, мягкие ноготки деформируются, от чего пластина начинает слоиться.
Недостаток витаминов
Строгая диета, необходимость исключения из рациона некоторых продуктов из-за болезни, весенний период провоцируют недостаток целой группы витаминов. Для роста, формирования кератинового слоя необходим кальций, цинк, железо, желатин, витамин Е.
Определить у ребенка авитаминоз просто: на ногтях появятся маленькие пятнышки белого цвета, пластина станет желтоватой.
Одновременно с отслоением на пальчиках у полуторагодовалого малыша выпадают волосики, кожа бледнеет, в уголках губ появляются заеды (небольшие мокнущие болячки, зуд).
Психозы, нервозность
Отслойка ороговевшего слоя происходит после перенесенного стресса или из-за вредной привычки – грызть ногти. Нервозные дети, находящиеся в постоянном психоэмоциональном напряжении, сосут пальчики, повреждая пластину зубами.
Грудничок для сосания чаще использует большой палец, дети постарше все, включая мизинец. Ноготок ломается, может облезать целиком. Медикаментозное лечение, противовоспалительные мази и другие наружные лекарства в этом случае не помогут.
Нужно обращаться к врачу, лучше неврологу или психиатру. Необходимо обязательно наладить гармоничную атмосферу дома, узнать, что происходит в детском саду.
Грибковая инфекция
Подхватить заразу можно в бассейне, магазине, примеряя новую обувь, в детском саду, даже дома или в гостях. Грибок не всегда имеет инфекционную природу. Причиной воспаления ногтевой пластины может стать элементарная нечистоплотность, если речь идет о маленьком ребенке, то виноваты в этом родители.
Редкая смена носочков, особенно летом, игнорирование ежедневных водных процедур после прогулок, перед сном, ношение мокрой обуви – основные провокаторы грибка.
Ноготок будет трескаться, постепенно слезать, если образуется гной под кератиновым слоем. Иногда родители отмечают, что у деток шелушится кожа на ступнях, между пальчиками сильно зудит.
Что такое трещины стоп
Трещины эпидермиального слоя появляются на внешних кожных покровах и могут уходить вглубь дермы. Пятки – типичная зона локализации.
Основные причины трещин
- травмы ног и механические повреждения;
- неправильно выполненный педикюр;
- отсутствие регулярного ухода за кожей;
- сухость кожи;
- заболевания пищеварительной системы;
- перенесенные грибковые заболевания;
- сахарный диабет;
- прием антибиотиков;
- псориаз;
- обезвоживание организма;
- строгая диета без контроля специалистами;
- заболевание щитовидной железы;
- гормональные изменения, прием гормональных препаратов.
Появление трещин на ногах может носить сезонный или хронический характер.
Мастер педикюра сможет справиться с трещинами, но для комплексного подхода требуется помощь эндокринолога, дерматолога, гастоэнтеролога или иммунолога. Мастер рекомендует специалистов, у которых можно получить консультации.
По статистике 70% трещин инфицированы грибками. Рекомендуется посетить дерматолога, сделать анализы и выявить тип грибка. Это поможет подобрать курс лечения для быстрого и безопасного выздоровления кожи.
Спецификой грибковых трещин является оттенок зеленого или коричневого оттенка. Клиента с такой патологией мастера педикюра сразу отправляют к дерматологам. Самостоятельно вылечить инфекцию без определения типа грибка в домашних условиях не возможно. Не поможет и помощь косметолога – удаление участка без комплексного подхода может привести к распространению заболевания.
Мнение доктора Комаровского
По мнению известного педиатра, ногти у новорожденных расслаиваются и по другим причинам, связанным с работой внутренних органов, особенностями развития организма во внутриутробном периоде:
Анемия
Ногтям не хватает железа для созревания кератиновой ткани. Ногти растут медленно, постоянно слезают, если анемия хроническая. Сезонный недостаток железа легко устраняется приемом поливитаминных комплексов.
Нарушения в работе ЖКТ
Язвы, гастриты, особенно у маленьких детей, приводят к неправильному усвоению минералов, витаминов. Кальций, железо в острые периоды болезней практически не усваиваются, что сразу отражается на состоянии ногтей, волос, кожи.
Проблемы с надпочечниками, щитовидной железой
Нарушается термодинамика, образуется дефицит питательных веществ, поступающих к конечностям. Ручки у малыша холодные, бледные или даже синеватые. Ноготки расслаиваются, крошатся. Такие малыши худые и слабые, чаще отстают в развитии от сверстников.
Что такое мацерация?
В жаркие летние дни потеют почти все ступни. Одна из задач пота — охлаждение тела, а потому летом он совершенно естественен. Затем происходит охлаждение всего тела, а, значит, и стоп. В конце концов, на подошвах наших ног более 500 потовых желез.
Однако слишком интенсивное выделение пота на ступнях может вызвать мацерацию, то есть размягчение эпидермиса
Мацерированный эпидермис теряет черты жизненно важной ткани и становится мертвой тканью
Мацерация в межпальцевых промежутках выглядит как потрескавшийся, неровный беловатый эпидермис. Если это происходит на коже с гипергидрозом, кожа вокруг мацерации становится сильно красной и заметно влажной.
Лечение глоссита
Если появился типун на языке, лечение стоит проводить, лишь после того, как выяснится причина заболевания. Иногда достаточно будет устранить причины болезни, такими могут быть: неправильное установление пломб и коронок, кариес зубов. Первым делом назначают обезболивающие препараты, как анестезина в глицерине, хлоралгидрата.
При глубоком глоссите требуется хирургическое вмешательство. Причины его: образование на языке абсцесса и флегмоны, воспаление может перейти на губы, щеки и горло. Нарост на языке с помощью медикаментозных препаратов будет убрать очень сложно, и только специалист с помощью операции может его убрать. Данные проблемы возникают при несвоевременном лечении и запущенности болезни, когда микроорганизмы расположились на полости языка и начали расти.
Часто можно заметить такие симптомы, жжение кончика языка, это указывает на анемию, недостаток витаминов В12 и фолиевой кислоты в организме. В последствии чего, язык становится гладким на ощупь. Если типун появился в результате инфекции, врач диагностирует очаг возбудителя и назначает противогрибковые препараты или антибиотики. Также распространено в лечение типуна назначение препаратов иммунокорректоров, очень действенный метод лечения, после его применения исключается рецидив болезни.
Как вылечить типун народными средствами?
Как избавиться от типуна народными средствами: после употребления пищи, поласкают рот теплой водой и смазывают настойкой прополиса; делают компресс из отвара коры дуба. Для заживления воспаления языка используют различные отвары для полоскания полости рта: зверобой, чистотел, раствор соды с водой. Накладывают компрессы из облепихового масла и ретинола ацетата.
Эффективными средствами по лечению типуна являются масло шиповника и облепихи, которые обладают противогрибковыми свойствами и эффективно способствуют заживлению и восстановлению микрофлоры языка, а также повышают иммунитет. Чтобы устранить болевые ощущения во время чистки зубов, следует приложить к больному месту немного зубной пасты с кальцием и боль временно прекратится.
Во время появления типуна необходимо соблюдать диету: исключить сладкую, острую и соленую пищу. Ограничивают острые блюда и кислого вкуса. Во время болезни следует поднимать иммунитет, поэтому включают продукты, содержащие витамины С: смородина, земляника, клубника, свекла.
Причины проблемы
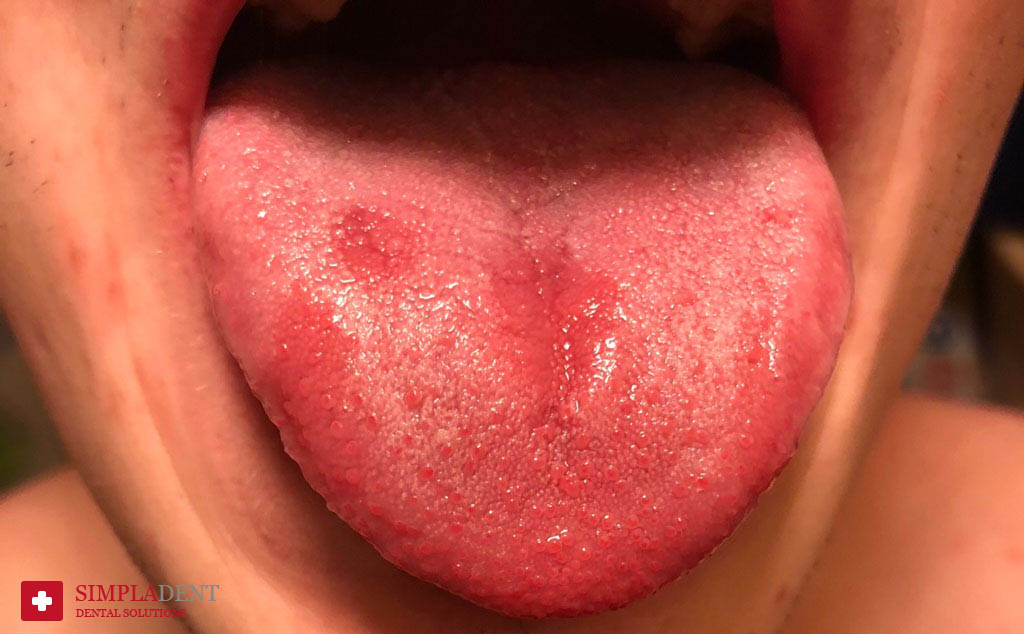
Красное пятно на языке может быть проявлением самых разных патологий, например:
Авитаминоз
К покраснению языка приводит дефицит витаминов группы В, ниацина.
Аллергия
Ответная реакция на пищу, напитки, лекарственные средства
Ожог
Не только термальный, но и химический. Интернет полон разных, порой странных советов. Эксперименты над собой могут иметь грустные последствия.
Гормональный дисбаланс
Красные пятна на языке часто появляются у женщин во время беременности и в период менопаузы.
Инфекции различной этиологии
Бактерии и вирусы провоцируют воспалительные процессы, одним из симптомов которого является изменение цвета..
Красные пятнышки на языке — еще не диагноз. Врачу необходимо провести обследование, чтобы установить точную причину.
Покраснение языка может свидетельствовать о разных заболеваниях.
Симптомы ониходистрофии
Внешние проявления ониходистрофии зависят от ее вида. Тем не
менее во всех случаях, кроме визуальных изменений формы, структуры, прочности,
цвета ногтевой пластины, могут дополнительно возникать признаки местного
воспаления. В таких ситуациях больные могут отмечать покраснение и припухлость
кожи в области пораженного ногтя, а также испытывать боли разной интенсивности
при надавливании на ноготь или постоянно.

Сегодня еще не существует строгой и общепризнанной
классификации ониходистрофий. Поэтому, как правило, дерматологи делят их по
причинам развития с акцентом на специфику внешних проявлений.
В целом различают врожденные ониходистрофии и приобретенные.
Первые являются следствием генных мутаций, а вторые – результатом нарушения
питания ногтей под действием внешних и/или внутренних факторов. При этом
приобретенные ониходистрофии делят на изолированные и те, что возникают на фоне
развития других заболеваний.
Симптомы
Признаки наличия ногтевых проблем можно разделить на две группы, исходя из причины отслаивания ногтевой пластины: инфекции (грибка) или других провокаторов.
Грибок
- Утолщение пластины.
- Болезненность в области пальчиков.
- Мутный, зеленый оттенок кератинового слоя.
- Покраснение кутикулы.
- Повышение температуры тела или местно в районе очага воспаления.
- Отслаивание пластины у основания ногтя.
- Изменение формы ногтя, утолщение, размягчение ткани.
- Неровные края, борозды на поверхности пластины.
- Темные пятна на ложе.
- В редких случаях появление гноя под ногтем, кутикулой. В первую очередь страдает корень, под ним появляются темные пятна.
Нарушения в питании, травмы, привычка грызть ногти, тесная обувь и др.
- Деформация кератиновой ткани на ногтях.
- Изменение цвета – от желтого до синюшного – в случае травмы.
- Появление крохотных белых пятен на ногте.
- Отслоение верхнего слоя ногтя с внешнего края, появление неровностей на срезе.
- Ломкость.
Инфекция всегда будет сопровождаться другими симптомами воспаления (покраснение кутикулы, болезненность, жидкость под ногтями), а бытовые причины имеют менее выраженный характер и лечатся гораздо проще, быстрее.
Причины сухой кожи у ребенка
Сухость, раздражение, зуд и неприятное жжение, появление красных пятен на теле — это несколько симптомов, которые появляются у ребенка с поврежденной кожей
Почему появляются данные изменения? На что врач в первую очередь обращает внимание? Следует выделить основные причины:
- агрессивное воздействие мыла, гелей для душа и других химических веществ, которые не подходят для нежной кожи ребенка;
- неправильное и несбалансированное питание, которое вызывает дисбаланс витаминов (особенно E и A);
- изменения климата (особенно зимой и летом);
- несоблюдение принципов гигиены, из-за которой может также возникнуть раздражение и покраснение кожи у ребенка;
- прием некоторых лекарственных препаратов может стать причиной появления сухости кожных покровов малыша;
- несбалансированный водный режим;
- недостаточное поступление и внутреннее содержание гемоглобина у ребенка;
- генетическая предрасположенность;
- наличие кожных заболеваний, вроде атопического дерматита, ихтиоза и других, которые проявляются не только сухостью кожных покровов, но и изменением со стороны других органов и систем;
- наличие эндокринных нарушений, вроде сахарного диабета первого типа;
- присутствие в организме глистной инвазии, которое также проявляется сухостью кожных покровов, также появляются высыпания, нарушается стул и возникают боли в животе.
Сухая кожа у ребенка может появиться при присутствии одной или сочетании нескольких причин. При этом может быть у ребенка сухая кожа на теле, руках и ногах, других частях тела.
Следует отметить, что существует несколько физиологических периодов в течение жизни, когда кожа может быть сухой.
- Первые сутки после рождения новорожденного малыша. Сухость кожных покровов объясняется резкой сменой окружающей среды. При этом удаляется казеозная смазка, также постепенно проходит послеродовой отек кожи. В 1-2 день после рождения кожа малыша может быть очень сухой, однако с течением времени данный симптом проходит.
- Период с 2 до 8 лет. Данная физиологическая особенность связана с постепенным развитием сальных и потовых желез. У ребенка некоторые органы и системы работают иначе. Именно поэтому из-за сниженной продукции кожного сала ребенка беспокоит сухость кожных покровов.
- Кроме того, в данный период наблюдается низкая активность половых гормонов. К ним относят женские половые гормоны — прогестерон и группа эстрогенов. Также значительное влияние оказывают мужские половые гормоны — тестостерон, а также кортизол.
В старости, когда превалируют дистрофические процессы в коже.
В эти периоды жизни за состоянием кожи нужно следить особенно тщательно.
Почему важно диагностировать и лечить мацерацию?
Устранение мацерации – это основа здоровья стоп: устранение неприятного запаха и риска присоединения инфекций.
Рекомендации:
- Медицинский педикюр. Удаление ороговелости, пораженного эпителия аппаратным способом.
- Лечение вросшего ногтя. (При наличии патологии). Метод выбирается индивидуально и зависит от положения ногтя, состояния соседних тканей.
- Гигиена стоп. Регулярный самостоятельный и правильный уход снижает риск инфицирования, поддерживает результат аппаратного педикюра. Рекомендации по уходу индивидуально даст врач-подолог.
- Удобная обувь. По сезону и размеру, из натуральных материалов и ортопедической стелькой.
Если из-за мацерации межпальцевые пространства поражены микозом, вместе с медицинским педикюром желательна консультация у дерматолога для получения фармакологического лечения.
Врожденные ониходистрофии
Врожденные ониходистрофии становятся результатом
произошедших у больного генных мутаций или при наследовании склонности к дистрофии
ногтей от родственников. Они могут проявляться с самого рождения или возникать
под действием травмирующего фактора, воспалительного процесса или развития нарушений
в работе внутренних органов.
Онихомадезис
Онихомадезис – передающаяся по наследству дистрофия ногтей, при
которой происходит отделение ногтевой пластины от ложа в местах ее примыкания к
кожным валикам. Заболевание дебютирует после травмы пальца, а изменения
нарастают остро и с большой скоростью. Кроме отделения ногтя у валиков от ложа
может наблюдаться развитие воспалительного процесса и возникновение болей.

При грамотном лечении удается восстановить функцию матрикса,
после чего отрастает здоровый ноготь. Это не является гарантией отсутствия
рецидивов при повторных травмах. Но если они частые, возможна полная атрофия
ногтевого ложа и потеря ногтя.
Койлонихия
Койлонихия – ониходистрофия, характеризующаяся вдавлением
ногтевой пластины в виде чаши или блюдца. Чаще всего страдают ногти
указательного и среднего пальца, хотя не исключено поражение всех ногтей,
включая стопы.
Пока еще точно причины развития койлонихии до конца не
изучены. Считается, что склонность к развитию подобных нарушений является
генетически детерминированной, а спусковым крючком для их возникновения может
выступить анемия, болезнь Кушинга, тиреотоксикоз, брюшной тиф и некоторые
другие заболевания.

Анонихия
Анонихия – ониходистрофия, проявляющаяся с рождения
отсутствием одного или одновременно нескольких ногтей на пальцах кистей или
стоп. Заболевание встречается редко, но при этом может сопровождаться отклонениями
от нормы в структуре волос, функционировании потовых и сальных желез, а также
другими пороками развития.

Платонихия и микронихия
Платонихией называют утолщение и уплощение ногтя. В результате
ногтевая пластина является полностью плоской, лишенной естественной
дугообразной формы.
Микронихия – ониходистрофия, проявляющаяся укорочением
ногтевых пластин. Чаще всего подобные изменения замечаются на пальцах кистей,
хотя также возможны и на пальцах стоп. Считается, что микронихия также может
сопровождать псориаз.

Ногти Гиппократа
Ногти Гиппократа – генетически обусловленная ониходистрофия,
при которой ногти становятся выпуклыми и увеличиваются в размерах. В результате
пальцы приобретают форму барабанных палочек. При всей грубости ногтей они
отличаются хрупкостью. Также подобное может наблюдаться при хронических
заболеваниях органов дыхания.

Изменение структуры
Поверхность ногтевой пластины в норме ровная и гладкая на ощупь.
Но при некоторых физиологических или патологических состояниях на ней появляются рельефные полоски, точечные углубления, выпуклости, бороздки. Почему так происходит, и о каких нарушениях это говорит?
Точечные углубления
Точечные углубления на ногтевой пластине выглядят так, как будто ее поверхность истыкана иглой. Эти множественные ямки называют синдромом наперстка. Они являются характерным признаком псориаза. Также точечные углубления могут быть связаны с кожными заболеваниями (экзема, дерматоз, инфекции), очаговой алопецией (выпадение волос).
У младенцев точечные вмятины на ногтевой пластине считаются физиологической нормой, по мере взросления малыша они самостоятельно исчезают.
Поперечные бороздки
Поперечные рельефные полоски на ногтях у ребенка называют линии Бо. Они представляют собой линии глубиной до 1 мм, не отличающиеся по цвету от здоровой ногтевой пластинки. Образуются из-за повреждений ногтевого матрикса (места образования ногтя). Их причиной может стать недостаток питательных веществ, нарушение обмена веществ, механические травмы, удары в районе лунки, прием некоторых лекарственных препаратов. У детей линии Бо появляются после высокой температуры.
У младенцев линии Бо считаются физиологической нормой. Они появляются в возрасте от 4 до 14 недель, а затем по мере отрастания ногтевой пластины исчезают.
Их образование связано с физиологическими изменениями и перестройками в детском организме во время родов.
Продольные бороздки
Продольные или вертикальные полосы на ногтях у ребенка обычно не представляют опасности. Выглядят как параллельные бороздки, проходящие от кутикулы до конца свободного края ногтевой пластины. При детальном рассмотрении с близкого расстояния при хорошем освещении, можно заметить, что они есть у каждого человека.
Если продольные полосы сильно выражены, то это говорит о нехватке витаминов группы B, цинка, железа, магния, механических повреждениях ногтевого матрикса.
При сочетании вертикальных полос с обесцвечиванием, потерей блеска, ломкостью и деформациями ногтя у ребенка нужно обратиться к врачу. Это может сигнализировать о хронических болезнях дыхательных путей, периферических сосудов, псориазе, железодефицитной анемии, красном плоском лишае.
Руки
Нередко у ребенка шелушится кожа на руках, в частности на пальцах. Обычно это происходит в таких случаях:
Время года. Чаще всего кожа на руках шелушится зимой или в холодное время года. Морозный ветер сильно сушит кожу малышей. Резкие перепады температуры приводят к утрате влаги и нежелательному шелушению.
Дефицит витаминов. Зимой и в начале весны практически у всех детей наблюдается дефицит витаминов А и Е. Кожа на руках становится тусклой, утрачивает эластичность, на ней появляется шелушение.
Чрезмерное мытье рук
Ребенка важно приучить мыть руки после прогулок, после посещения туалета или перед приемом пищи. Но в этом вопросе нельзя доходить до крайностей, чтобы частое мытье не высушило нежную кожу.
Контакты с химией
Активно провоцируют шелушение кожи рук антисептики в виде спреев, гелей, влажных салфеток, а также использование антибактериального мыла. Также к проблемам с эпидермисом может привести регулярный контакт малыша с некачественными игрушками, окрашенными с использованием агрессивных средств.
Также кожа на руках у детей шелушится при наличии аллергии, глистной инвазии, инфекции, при различных дерматозах, грибковых заболеваниях или патологиях соединительной ткани.
Симптомы онихокриптоза
При онихокриптозе боковая часть ногтя упирается в околоногтевой валик и продолжает свой рост внутрь него. Сначала пациент чувствует общий дискомфорт, наблюдается покраснение кожи вокруг ногтя. Также возможно изменение формы ногтя. Постепенно меняются предпочтения в обуви, выбор отдается открытым вариантам, ношение тесной, узкой, а со временем и любой закрытой обуви становится затруднительным. В случае бездействия симптомы заболевания становятся более выраженными, появляются осложнения, со временем хирургическое вмешательство становится неизбежным.
К основным симптомам вросшей ногтевой пластинки относят:
·болезненные ощущения в области пальца, появившиеся в результате травмирования, после ношения обуви или без видимой причины
·отек и гиперемия (переполнение кровью сосудов кровеносной системы какой-либо области тела) околоногтевого валика
·образование гноя в области ногтевой пластинки
·образование избыточной соединительной ткани, выступающей из раны, визуально напоминающей сырое мясо
В медицине развитие онихокриптоза характеризуется тремя основными стадиями – легкая, умеренная и тяжелая.
Стадии онихокриптоза
Первая (легкая) стадия характеризуется покраснением околоногтевого валика и умеренным отеком. На данной стадии ногтевая пластина не имеет визуальных изменений, а болезненные симптомы проявляются, как правило, во время ходьбы в обуви.
Вторая (умеренная) стадия сопровождается признаками воспалительных процессов: околоногтевой валик становится красным, появляются гнойные выделения, в некоторых случаях наблюдается болезненная пульсация. Ноготь становится более плотный и тусклый.
Третья (тяжелая) стадия обусловлена гиперемией (повышенное кровенаполнение) околоногтевых валиков, образованием гипергрануляции (нарастание ткани в местах воспаления), увеличением объема фаланги, наличием гнойных выделений. Ноготь становится ломким и подвижным, кожа вокруг визуально напоминает сырое мясо (такой симптом в медицине называют «дикое мясо»).
Осложнения онихокриптоза
Затягивание болезни приводит к развитию инфекций, что, безусловно, усугубляет ситуацию. Открытые длительное время незаживающие раны – это отличная среда для размножения бактерий. Инфицированная рана заживает медленно, организм же пытается залечить пораженный участок, в результате на месте врастания ногтя образуется ярко-красная грануляционная ткань. Если не начать лечение или начать неправильное лечение, грануляция становится плотной, фаланга меняет форму, решить проблему консервативными методами становится невозможно. Кроме того, вероятно развитие воспаления мягких тканей не только пальцев, но и всей стопы, которое в случае бездействия может распространиться на кости и привести к остеомиелиту.
Осложнения онихокриптоза связаны в основном с развитием инфекционно-воспалительных процессов и включают:
·абсцесс (ограниченный воспалительный гнойный очаг, вызывающий интоксикацию) пальцев. Характеризуется наличием выраженного отека и покраснением кожного покрова. Требуется хирургическое вмешательство.
·лимфангит (острое или хроническое воспаление лимфатических стволов и капилляров, возникающее вторично, на фоне гнойно-воспалительных процессов). Характеризуется распространением инфекции по всей лимфосистеме, поражает сосуды. Требуется комплексное лечение, включающее противовоспалительную и антибактериальную терапию.
·гангрена (отмирание живой ткани) пальца. Характеризуется процессами, приводящими к необратимому омертвению мягких тканей. Требуется ампутация пораженной фаланги либо всего пальца.
·остеомиелит (гнойно — воспалительный процесс, развивающийся в кости, в костном мозге и в окружающих мягких тканях) пальца. Инфекция поражает кости. Требуется медикаментозная терапия. Возможна ампутация фаланги пальца, если пациент обратился слишком поздно.
Риск развития осложнений увеличивается при наличии сопутствующих заболеваний, связанных с нарушением работы кровеносных сосудов, например, сахарный диабет и атеросклероз. В группу риска также входят люди с лишним весом и в возрасте после 60 лет.
Причины развития
Ониходистрофия может возникать на фоне действия внутренних и
внешних факторов, приводящих к изменению протекания трофических процессов в
ногтях. К числу первых относятся:
- хронические заболевания кожи, в частности экзема,
атопический дерматит, красный плоский лишай, псориаз; - эндокринные заболевания, включая сахарный
диабет, гипотиреоз, тиреотоксикоз; - патологии ЖКТ, в том числе гастрит, язвенная
болезнь желудка; - дефицит железа в организме и обусловленная этим
анемия; - снижение иммунитета на фоне нехватки витаминов,
минералов, наличия хронических заболеваний, иммунодефицитов; - онкологические заболевания;
- интоксикации;
- частые стрессы;
- сердечно-сосудистые нарушения.
Тем не менее чаще ониходистрофию вызывают внешние факторы,
среди которых:
- грибковые и бактериальные поражения ногтей;
- получение травм ногтей, неправильное выполнение
маникюра; - влияние химических средств, в том числе
содержащихся в бытовой химии, лакокрасочной продукции и пр.; - частое воздействие ультрафиолетовых лучей на
ногти; - проживание в неблагоприятных экологических
условиях.
Поэтому наиболее часто ониходистрофия диагностируется у
женщин, которые регулярно выполняют маникюр, в том числе в специализированных
маникюрных кабинетах, и работают с бытовой химией без использования перчаток.


