Зуд и шелушение кожи
Содержание:
- Возможные последствия раздражения
- Причины сухой кожи у ребенка
- Правильный уход за кожей новорожденного ребенка
- Лечение
- Как возникает блефарит — первые симптомы болезни
- Симптомы витилиго
- Обильное отделение слюны
- Народные средства лечения блефарита
- Классификация
- Виды блефарита
- Осложнения заболевания
- Причины
- Что делать, если ребенок заболел блефаритом: лечение
- Причины шелушения кожи у младенца
- Профилактика
- Методы лечения демодекоза
- Профилактика чешуйчатого блефарита
- Причины шелушения кожи у ребенка
- Неинфекционные заболевания
- Как помочь
- Как записаться к дерматологу
- Профилактика
- Что нельзя делать
- Какие виды блефарита бывают?
- Что такое чешуйчатый блефарит?
- Хирургическое лечение
- Гнойный блефарит: симптомы и лечение
Возможные последствия раздражения
Если триггерами раздражения послужили внешние неблагоприятные факторы воздействия, то при их устранении и правильном уходе раздражение на коже не сможет сильно испортить качество жизни ребенка. Но если его появление имеет инфекционную природу или спровоцировано атопическим дерматитом, то общее состояние малыша заметно ухудшается.
В таком случае страдает не только кожа и слизистые, но и системы внутренних органов. Если не выявить своевременно причину и не начать лечение, ребенок станет очень капризным, утратит полноценный сон. У него начнется общее истощение организма, ухудшится общее состояние. Возможно присоединение вторичной инфекции и даже развитие сепсиса.
Причины сухой кожи у ребенка
Сухость, раздражение, зуд и неприятное жжение, появление красных пятен на теле — это несколько симптомов, которые появляются у ребенка с поврежденной кожей
Почему появляются данные изменения? На что врач в первую очередь обращает внимание? Следует выделить основные причины:
- агрессивное воздействие мыла, гелей для душа и других химических веществ, которые не подходят для нежной кожи ребенка;
- неправильное и несбалансированное питание, которое вызывает дисбаланс витаминов (особенно E и A);
- изменения климата (особенно зимой и летом);
- несоблюдение принципов гигиены, из-за которой может также возникнуть раздражение и покраснение кожи у ребенка;
- прием некоторых лекарственных препаратов может стать причиной появления сухости кожных покровов малыша;
- несбалансированный водный режим;
- недостаточное поступление и внутреннее содержание гемоглобина у ребенка;
- генетическая предрасположенность;
- наличие кожных заболеваний, вроде атопического дерматита, ихтиоза и других, которые проявляются не только сухостью кожных покровов, но и изменением со стороны других органов и систем;
- наличие эндокринных нарушений, вроде сахарного диабета первого типа;
- присутствие в организме глистной инвазии, которое также проявляется сухостью кожных покровов, также появляются высыпания, нарушается стул и возникают боли в животе.
Сухая кожа у ребенка может появиться при присутствии одной или сочетании нескольких причин. При этом может быть у ребенка сухая кожа на теле, руках и ногах, других частях тела.
Следует отметить, что существует несколько физиологических периодов в течение жизни, когда кожа может быть сухой.
- Первые сутки после рождения новорожденного малыша. Сухость кожных покровов объясняется резкой сменой окружающей среды. При этом удаляется казеозная смазка, также постепенно проходит послеродовой отек кожи. В 1-2 день после рождения кожа малыша может быть очень сухой, однако с течением времени данный симптом проходит.
- Период с 2 до 8 лет. Данная физиологическая особенность связана с постепенным развитием сальных и потовых желез. У ребенка некоторые органы и системы работают иначе. Именно поэтому из-за сниженной продукции кожного сала ребенка беспокоит сухость кожных покровов.
- Кроме того, в данный период наблюдается низкая активность половых гормонов. К ним относят женские половые гормоны — прогестерон и группа эстрогенов. Также значительное влияние оказывают мужские половые гормоны — тестостерон, а также кортизол.
В старости, когда превалируют дистрофические процессы в коже.
В эти периоды жизни за состоянием кожи нужно следить особенно тщательно.
Правильный уход за кожей новорожденного ребенка
Основным и важнейшим правилом остается содержание тела малыша в чистоте — нужно ежедневно купать ребенка, а если летом жарко, то допустимо купание и дважды в день
Если у новорожденного шелушится кожа на лице, нужно осторожно обрабатывать ее теплой водой при помощи ватного диска или влажными детскими салфетками.. На лице помимо сухости могут возникать белые прыщики (милии) — временная закупорка сальных желез
Не пугайтесь: они не приносят вреда малышу и быстро проходят сами. Их нельзя выдавливать и протирать никакими средствами. Работа кожи нормализуется самостоятельно.
На лице помимо сухости могут возникать белые прыщики (милии) — временная закупорка сальных желез. Не пугайтесь: они не приносят вреда малышу и быстро проходят сами. Их нельзя выдавливать и протирать никакими средствами. Работа кожи нормализуется самостоятельно.
За волосистой частью головы нужен вполне обычный уход. Если у грудничка шелушится кожа на голове, при купании необходимо аккуратно мыть волосики теплой водой, используя специальные средства — например, детский Шампунь с ромашкой Моё солнышко , который благодаря особой добавке (рисовому молочку) способствует разбуханию кожных чешуек и себорейные корочки легче вычесываются. Шампунь подходит с первых дней жизни, он очень бережно и тщательно очищает волосики и кожу головы.
Помните, здоровая детская кожа – упругая и шелковистая, розового цвета. Это говорит о том, что в ней много воды и много тонких кровеносных сосудов. Но если вы замечаете, что кожа малыша остается сухой слишком долго, раздражена, покраснела и отекает, если привычные косметические средства не помогают, и ребенок капризничает больше обычного — обратитесь к врачу-педиатру.
Только детский врач при осмотре ребенка может сказать, покрыта ли кожа безобидными физиологическими высыпаниями или это начало каких-либо патологических процессов. Он также расскажет и покажет родителям, как осуществлять правильный уход. Врачи-педиатры уделяют много внимания уходу именно за такой кожей. Есть рекомендации как Союза педиатров России, так и методические указания европейских и американских врачей.
И еще важно! Все косметические средства, которые вы применяете в уходе за ребенком, должны состоять из качественных гипоаллергенных компонентов и содержать на упаковке информацию о возрасте применения. Всегда проверяйте это при выборе продукта
Растите крепкими и здоровыми!
Лечение
В зависимости от выявленных причин патологии, лечение может включать:
- антигистаминные средства (системные или локальные);
- противовирусные препараты (для внутреннего и местного применения);
- антибактериальные средства (сиропы, таблетки, мази, кремы);
- витаминотерапию;
- диетотерапию;
- правильный подбор косметических средств.
Если раздражение спровоцировано внешними факторами воздействия (ветер, солнце, мороз), то обязательно используют солнцезащитные средства с высоким SPF, а также перед выходом на улицу наносят питательные кремы. Если раздражение становится следствием аллергической реакции, то выявляют потенциальные аллергены и максимально устраняют контакт с ними. В случае вторичной реактивности кожи обязательно борются с основным заболеванием.
Как возникает блефарит — первые симптомы болезни
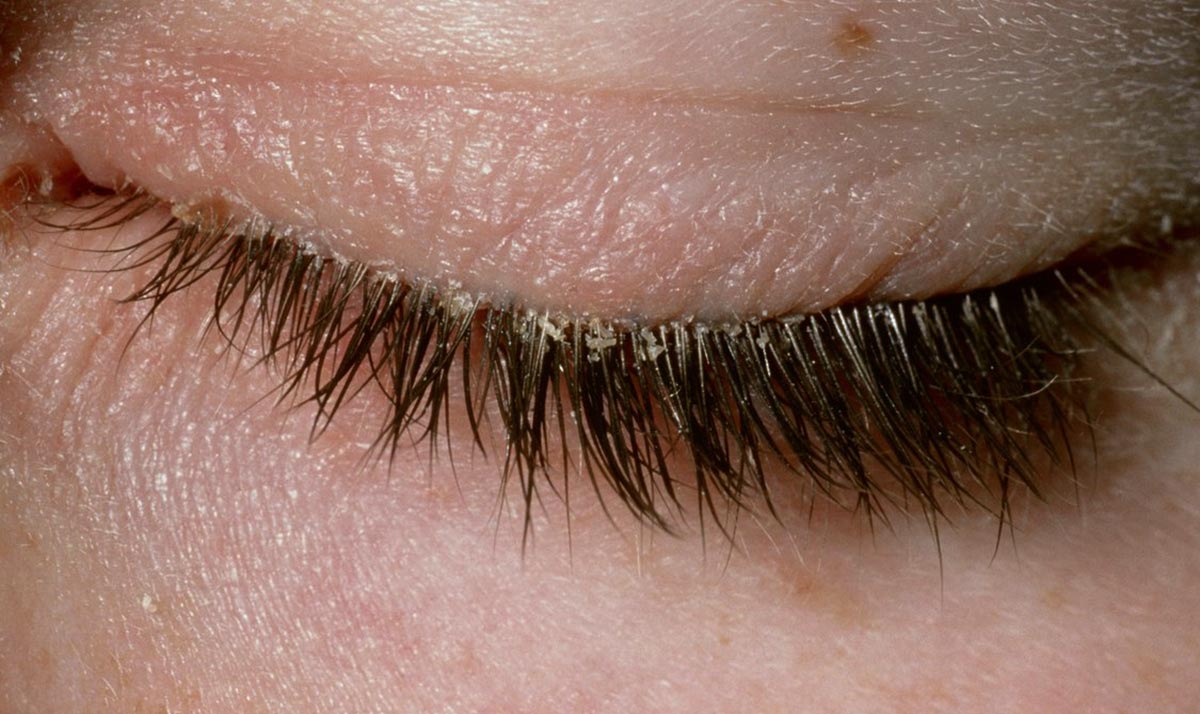
Здоровье глаз ребенка во многом зависит от усвоенных им навыков гигиены, состояния иммунитета, склонности к аллергиям различного происхождения.
В этой статье
Блефарит себорейный может развиваться на фоне перенесенных инфекций, простуд, переохлаждения, а также из-за попадания в глаза грязи и пыли с рук. Первые симптомы заболевания: налет на ресничном крае, покраснение век, зуд, слезотечение, могут показаться родителям неопасными, и они начинают самостоятельное лечение болезни, в то время, как само заболевание продолжает развиваться уже с новыми осложнениями. В этом и кроется главная опасность блефарита.
Симптомы витилиго
Проявление заболевания начинается с появления первичного белого пятна. Пятно может появиться как на гладкой кожи, так и на слизистых оболочках, пятна могу увеличиваться в размерах и начать сливаться между собой, чаще всего очаги носят симметричный характер.
Очаги локализуются очаги чаще всего на конечностях, преимущественно на сгибательных и разгибательных поверхностях, лице, кожных складках, в местах постоянной травматизации, трения. Надо отметить, что витилиго не появляется в области ладоней и подошвы
Усиление пигментации вокруг очага
Одним из характерных признаков витилиго является ободок гиперпигментации вокруг очага, он может быть лишь незначительно темнее здоровой кожи на данном участке.
Обесцвечивание волос внутри очага
Обесцвечиваются волосы кожи тела, головы, брови, борода и т.д.
Обильное отделение слюны
Кожа у новорожденных очень нежная. Она постепенно приспосабливается к условиям окружающей среды. Из-за большого выделения слюны у грудничков в области рта появляется раздражение. Эта зона постоянно увлажняется слюной из-за того, что малыши подолгу сосут пустышки. В результате на коже появляются красные пятна с нечеткими контурами.
Появление раздражения по таким причинам не относится к патологическим. Длительное воздействие слюны способно вызвать раздражение и у взрослого человека. Помимо покраснений во время прорезывания зубов у малышей может появляться сыпь вокруг губ.
Народные средства лечения блефарита
Опыт народной медицины достаточно эффективен при болезнях глаз. Медицинские препараты — капли, таблетки, мази — помогают снять воспаление, уменьшить отеки век, увлажнить глаза, устраняя жжение и рези, а растительные отвары широко применяются для компрессов и промывания, очищения век от гноя, чешуек кожи.

Все используемые отвары, должны быть теплыми, так как холодные жидкости могут спровоцировать застойные процессы.
При выборе состава травяного сбора нужно учитывать склонность ребенка к аллергии.
Желательно при выборе растительных компонентов для компресса проконсультироваться с врачом. Он может назначить промывание настоями листьев эвкалипта, ромашки, календулы, клевера, семян укропа. Гигиенические процедуры проводят ежедневно для снятия отмерших частичек эпидермиса. С помощью смоченного в теплом настое трав марлевого тампона нужно аккуратно снимать прилипшие частицы кожи, направляя движение в сторону. Нельзя совершать вертикальные движения, так как это может быть травматично для век.
Можно обрабатывать кожу век лечебными маслами, например, розовым маслом, изготовленным из лепестков роз. Кожа при этом должна уже быть очищена от чешуек и не иметь язвочек. Розовое масло оказывает противомикробное действие, тонизирует кожу век, снимает воспаление, заживляет эпидермис и способствует быстрому восстановлению кожи.
Классификация
Классификация ожогов основана на глубине и типе повреждений, но существует разделение по клиническим проявлениям, врачебной тактике или виду травмы.
По глубине различают ожоги:
- Первая степень характеризуется поражением только верхнего слоя кожи. Внешне это проявляется покраснением, незначительным отеком и болевыми ощущениями. Симптомы исчезают через три-четыре дня, а пострадавший участок эпителия замещается новым.
- Повреждение эпидермиса до базального слоя указывает на ожог 2 степени. На поверхности кожи появляются пузыри с мутным содержимым. Заживление длится до двух недель.
- При третьей степени ожога термическое повреждение получает не только эпидермис, но и дерма. — Степень А: дерма на дне раны оказывается частично не повреждена, но непосредственно после травмы выглядит как черный струп, иногда появляются пузыри, которые могут сливаться между собой. Боли в месте ожога не чувствуется из-за повреждения рецепторов. Самостоятельная регенерация возможна только при условии, что не присоединится вторичная инфекция.— Степень Б: полная гибель эпидермиса, дермы и гиподермы.
- Четвертая степень – это обугливание кожи, жирового слоя, мышц и даже костей.
Классификация ожогов по типу повреждения:
- Воздействие высоких температур: — Огонь – площадь поражения большая, но относительно маленькая глубина. Первичная обработка осложняется тем, что трудно очистить рану от инородных тел (нити из одежды, кусочки расплавившихся пуговиц или молнии). — Жидкость – ожог небольшой, но глубокий (до третьей А-степени). — Горячий пар – значительная протяженность ожога, но глубина редко достигает второй степени. Часто поражает дыхательные пути. — Раскаленные предметы – рана повторяет очертания предмета и может иметь значительную глубину.
- Химические вещества: — Кислоты вызывают коагуляционный некроз, и на месте поражения появляется струп из свернувшихся белков. Это не дает веществу проникнуть в подлежащие ткани. Чем сильнее кислота, тем ближе к поверхности кожи находится пораженный участок. — Щелочи формируют колликвационный некроз, он размягчает ткани и едкая субстанция проникает глубоко, возможен ожог 2 степени. — Соли тяжелых металлов напоминают внешне ожоги кислотой. Они бывают только 1-й степени.
- Электрические ожоги появляются после контакта с техническим или атмосферным электричеством и, как правило, бывают только в месте входа и выхода разряда.
- Лучевые ожоги могут возникнуть после воздействия ионизирующего или светового излучения. Они неглубокие, и их воздействие связано с поражением органов и систем, а не непосредственно мягких тканей.
- Сочетанные ожоги включают в себя несколько повреждающих факторов, например газ и пламя.
- Комбинированными можно назвать те повреждения, где помимо ожога есть еще и другие виды травм, например переломы.
Виды блефарита
Так как причины блефарита у детей могут быть разные, то принято выделять несколько видов заболевания. Различают аллергический, язвенный, демодекозный, чешуйчатый блефариты. Во всех случаях необходима диагностика в условиях клиники, чтобы точно определить причину болезни, иначе лечение может быть длительным и не результативным.
Основные виды блефаритов:
- себорейный блефарит — сопровождается отеком век, называется так, потому что поражает эпидермис у основания ресниц, кожа в этих местах отслаивается чешуйками;
- язвенный — для этого вида блефарита характерно появление гнойных язвочек на поверхности век, болезнь по симптомам похожа с себорейным блефаритом, протекает тяжело;

- демодекозный — возбудителем болезни является железничный клещ, который обитает в сальных железах и волосяных фолликулах;
- аллергический — болезнь активируется определенным аллергеном, которым может выступать домашняя пыль, шерсть животных, пыльца растений.
Обычно для того, чтобы у ребенка начался воспалительный процесс век, должны присутствовать несколько негативных факторов: низкая сопротивляемость организма инфекциям, паразитам, несоблюдение правил гигиены рук, чрезмерная выработка сальными железами секрета, активация аллергена.
Осложнения заболевания
Лечение демодекоза на лице должно проводится исключительно с привлечением врача. Самолечение или игнорирование этой проблемы может не только не принести желаемого результата, но и ухудшить течение патологии. Кожные расчесы и регулярное травмирование кожи (вследствие сильного зуда и желания больного удалить высыпания механическим путем) приводят к нарушению барьерной функции. В результате этого значительно повышается риск развития гнойничковой инфекции, которая может иметь разлитой характер и поражать большие участки тела.
Помимо этого, данное заболевание (особенно демодекоз на лице у женщин) приводит к психологическим проблемам. Вследствие появления видимых дефектов пациент становится замкнутым, начинает стесняться своей внешности и перестает вести полноценный образ жизни (закрывается от внешнего мира, перестает общаться с людьми, предпочитает находиться в одиночестве). При усугублении этой проблемы развившиеся комплексы могут перерасти в психозы, неврозы и затяжные депрессии.
У большого количества людей с данным диагнозом выявляются сопутствующие патологии (желудочно-кишечного тракта, желез внутренней секреции и прочие) и хронические инфекционные очаги. Демодекозное поражение организма способствует усугублению этих состояний и, соответственно, ухудшению самочувствия.
Причины

- Умеренная, но повторяющаяся травма является наиболее частой причиной. Например, люди, которые опираются на локти, вызывают фрикцию и легкую травму тканей над локтевым отростком. К примеру, существуют такие термины как « локоть студента « локоть водопроводчика или локоть шахтера и в основе этих терминов длительная опора на локти.
- Единичные травмы, такие как удар, в заднюю часть локтя может вызвать воспаление.
- Артрит. Одна или несколько сумок могут воспалиться в результате полиартрита (но в большинстве случаев бурсит локтевого отростка, не связан с артритом).
- Инфекция бурсы. Это может произойти, если есть разрез на коже над сумкой, в которую попадают бактерии.
- Идиопатический. Во многих случаях бурсит возникает без всякой видимой причины. Однако, вполне возможно, что в некоторых бурсит связан с небольшой травмой, которая была забыта.
Что делать, если ребенок заболел блефаритом: лечение
При появлении первых подозрений на воспаление глаз необходимо на период, пока не будет поставлен точный диагноз, отказаться от контактных линз, если ребенок пользуется такой оптикой. Это поможет избежать потенциального инфицирования конъюнктивы и глазного яблока.
Самостоятельно лечить блефарит у детей категорически запрещается. Народные средства можно использовать лишь в случае одобрения лечащим врачом
Посетить офтальмолога важно в первые несколько дней после того, как был выявлен воспалительный процесс. Только специалист может назначить корректное лечение

Для терапии чешуйчатого блефарита в большинстве случаев используют консервативные методы. Исключением могут стать ситуации, когда воспаление стало следствием дерматологических, стоматологических заболеваний, а также патологий желудочно-кишечного тракта. Медикаментозные средства назначает сугубо специалист после проведения диагностики и постановки точного диагноза. После этого можно начинать лечение. Как правило, для этого используются мази и капли, которые в составе содержат антибиотики и гормоны. В сложных случаях или при долго не купирующемся блефарите вместе с лекарственными препаратами часто назначаются физиотерапевтические процедуры (например, магнитотерапия или электрофорез). Также используются гели, содержащие солкосерил или актовегин.
В числе офтальмологических заболеваний, которые диагностируют у детей, блефарит встречается чаще всего. Бывает, что воспаление протекает практически бессимптомно в первые дни и даже недели, поэтому многие родители могут ошибочно не придавать серьезного значения патологии. На самом же деле нужно не только лечить блефарит, но и предпринимать профилактические меры, позволяющие исключить возможность инфицирования.
Причины шелушения кожи у младенца
Молодые родители часто излишне переживают по поводу сухости, шелушения и красного цвета кожи своего малыша. Первые дни после рождения кожа ребенка, как правило, ярко-красная. Это нормально: так проходит адаптация к воздушной среде обитания после перехода из водной среды. В это время расширяются мелкие подкожные сосуды, поэтому кожа яркая.
Не стоит пугаться, если вы заметили, что чешуйки кожи отслаиваются — это совершенно здоровый процесс. Примерно на 6-8 день кожа малыша особенно заметно шелушится, что не является патологией, аллергией или дефектом ухода. Это тоже часть процесса адаптации к жизни на воздухе, кожа меняет свою структуру.
Надо знать, что у новорожденного первые 6-8 месяцев сальные и потовые железы почти не функционируют, поэтому кожа лишена самого необходимого — липидной пленки, способствующей удержанию влаги в организме. Именно поэтому кожа младенцев особенно склонна к сухости.
Родителям стоит помнить, что большинство процессов, будь то покраснение, шелушение или специфические выделения — часть формирования детского организма и его привыкания к новым условиям жизни, которые разительно отличаются от материнской утробы. И задача родителей – помочь (или не мешать) созреванию кожи малыша, а при необходимости – обеспечить ее защиту.
Профилактика
Чтобы не допустить появления нежелательных явлений не только на коже, но и на слизистых и других участках, следует придерживаться некоторых правил. Существует несколько мер профилактики, которые позволят поддерживать в тонусе местные защитные силы организма и не допустить проникновение инфекции внутрь:
- соблюдать основные правила гигиены, менять часто подгузники и пользоваться другими средствами;
- правильно питаться и поддерживать активный образ жизни;
- принимать лекарственные препараты, назначенные лечащим врачом, строгими курсами и оптимальными дозировками;
- пользоваться увлажняющими средствами после прогулки, мытья и особенно перед сном;
- ограничить или максимально снизить применение агрессивных моющих средств;
- поддерживать оптимальный водно-солевой уровень в организме, пить достаточное количество жидкости каждый день;
- использовать при ежедневном уходе гипоаллергенные средства, которые не вызывают острых аллергических реакций.
Профилактические меры позволяют снизить риск появления и развития данной патологии у ребенка. Терапия дерматологических заболеваний — это сложный и тяжелый процесс, который контролирует не только лечащий врач, но и сам родитель, а также ребенок.
Методы лечения демодекоза
Лечение демодекоза – процесс длительный. В среднем он занимает 4-6 недель, но в некоторых случаях может потребоваться несколько месяцев.
Сложность лечения демодекоза, в частности, в том, что наиболее эффективные средства против клеща довольно токсичны. Поэтому средства для лечения демодекоза подбираются индивидуально, в зависимости от степени поражения и состояния больного.
Лечение должно быть комплексным. Курс лечения включает в себя как местную, так и системную терапию.
Местная терапия
Местная терапия при демодекозе направлена на подавление активности клеща. Без применения средств местной терапии рассчитывать на успех лечения нельзя.
Системная терапия
Системная терапия при демодекозе предполагает меры по укреплению иммунитета и нормализации обмена веществ.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Профилактика чешуйчатого блефарита
Причиной детского блефарита может послужить золотистый стафилококк. Он находится в организме любого человека, но проявляет себя негативно только в определенных условиях при снижении функций иммунной системы. В результате ослабления иммунитета или на фоне некоторых других инфекций может появляться блефарит.
Для профилактики заболевания у детей врачи советуют:
- Избегать переохлаждения во время купания в открытых водоемах и при прогулках;
- Вылечивать до конца болезни инфекционного характера, не пускать их течение на самотек (в том числе грипп и ОРВИ);
- Исключить физическое переутомление.

Блефарит чешуйчатый может появляться при попадании инфекции на фоне:
- Сахарного диабета;
- Демодекозного клеща;
- Сбоев в работе иммунной системы;
- Аллергических реакций;
- Хронических болезней желудочно-кишечного тракта;
- Нарушений обменных процессов в организме;
- Авитаминоза;
- Стоматологических заболеваний.
В большинстве случаев ребенок сам инфицирует глаза, например, когда касается их грязными руками)
Поэтому важно с малых лет прививать детям правила гигиены.
Причины шелушения кожи у ребенка
Дети быстро реагируют на факторы окружающего их пространства. Помимо сухости воздуха и адаптационного периода после рождения есть еще ряд причин для появления шелушения:
- неправильный уход и нарушения гигиены;
- реакция на сухость воздуха или холод;
- аллергическая реакция на средства гигиены, пищу;
- одежда из синтетических материалов;
- врожденные заболевания;
- недостаток витаминов А и Е.
Каждая из этих причин имеет широкую распространенность, но не всегда они сразу исключаются в качестве провоцирующего фактора. Сухой воздух можно увлажнить. Оптимальный показатель для грудного малыша – 50-60%. При необходимости шампуни, мыло и гели для купания рекомендуется поменять на гипоаллергенные. Дети от 1 года и старше могут иметь глистную инвазию. Это провоцирует интоксикацию организма, а отсюда и кожные проявления. При лечении и регулярном уходе шелушения проходят.
Неинфекционные заболевания
Иногда раздражение на подбородке является симптомом крапивницы. В таком случае сыпь возникает в результате воздействия холода или жары. Также высыпания и раздражение на лице нередко являются ответной реакцией организма на принимаемые системные препараты. Чаще всего аллергию вызывают антибактериальные или гормональные препараты, реже — поливитаминные средства и фитопрепараты.
Раздражение на щеках, сухость, шелушения могут быть признаком атопического дерматита. Провоцировать его могут пищевые или другие виды аллергенов.
Также существует такое понятие — акне новорожденных. Оно возникает у 20-30% грудничков. Пик высыпаний приходится на третью неделю жизни. Такая сыпь не считается опасной и проходит самостоятельно.
Важно! Многие дефекты на кожных покровах проходят после того, как у новорожденного налаживается гормональный фон
Как помочь
Что делать, если кожа новорожденного шелушится?
Сложных специальных действий предпринимать не нужно, если ребенка ничего не беспокоит. Если шелушение не вызывает проблем со сном, настроением, можно просто подождать, пока кожа адаптируется.
Но если возникает беспокойство, проблему необходимо решать. Принцип прост:
- Находите предполагаемую причину шелушения;
- Устраняете;
- Смотрите, изменится ли состояние кожи младенца.
- Если шелушение возникло из-за аллергенов в Вашем меню, исключите их. Проанализируйте съеденные продукты, выясните, что именно могло вызвать реакцию на коже;
- При появлении шелушения из-за сухости воздуха, его нужно увлажнить. Существуют специальные приборы – увлажнители, которые автоматически поддерживают необходимый уровень влажности в помещении, где находится новорожденный. Это поможет избежать шелушения или устранить его;
Если нет возможности купить прибор, повысьте влажность самостоятельно: несколько раз в день проводите влажную уборку, расставьте емкости с водой по комнате, развешайте мокрые полотенца, простыни по горячим батареям.
Если проблема появилась из-за неправильного ухода, устраните все средства, которые могут вызвать шелушение и сухость кожи новорожденного. Используйте при мытье шампунь, мыло, гель только раз в неделю, уберите марганцовку подальше. Чтобы избежать шелушения, купайте новорожденного в обычной воде без добавок;
Если качество воды низкое, прокипятите ее предварительно. Это следует делать только в первый месяц, пока заживет пупочная ранка, и малыш в какой-то степени адаптируется к внешнему миру. Можно добавить в воду отвар ромашки, эта трава не вызывает сухости и аллергии, смягчает воду, помогает устранить шелушение у новорожденного.
Следите за реакцией на косметические средства. Если после использования шампуня или пены для купания у новорожденного шелушится кожа на ногах, руках или других частях тела, поменяйте марку, производителя;
Выбирайте косметику без красителей и резкого запаха. Сильно пахнущие порошки и гели для стирки также с большой вероятностью вызовут аллергию у новорожденного. Шелушения на коже могут появиться при контакте с одеждой. Поэтому к выбору порошка, кондиционера для белья отнеситесь очень внимательно.
При необходимости поменяйте производителя. Откажитесь от кондиционера, чтобы снизить вероятность шелушения. Детские вещи прополаскивайте несколько раз (ставьте в стиральной машине режим «дополнительное полоскание»).
- При шелушении кожи на голове ребенка не трогайте образовавшиеся корочки, не травмируйте кожу новорожденного. Через микротрещины в организм может попасть инфекция. Если шелушение беспокоит малыша или очень не нравится Вам, после купания используйте средства для размягчения корочек. Например, вазелиновое или растительное масло. Через некоторое время аккуратно удалите чешуйки;
- Если у новорожденного шелушится кожа на лице от ветра и холода, следите, чтобы на прогулке малыш был защищен от непогоды. За полчаса до выхода на улицу мажьте детское личико специальным защитным кремом. В летнее время избегайте длительного нахождения на солнце. Для нежной детской кожи это может иметь неприятные последствия в виде шелушения.
Используйте защитные средства с UF-фильтром (крем, лосьон, молочко), разработанные специально для детей. Как правило, такая косметика имеет высокую степень защиты. Помните, что защищать следует не только голову и лицо, часто после пребывания на солнце у новорожденного шелушится кожа на руках. Эта часть тела обычно ничем не прикрыта.
Если точная причина шелушения неизвестна, нужно создать для кожи новорожденного максимально комфортные условия, то есть учесть все факторы. Это поможет победить шелушение, и Ваш малыш будет здоров и весел.
- Почему новорожденный икает
- Насморк у новорожденного
- Жидкий стул у грудничка
Как записаться к дерматологу
Записаться на прием к дерматологу в педиатрического отделении АО «Медицина» (клиника академика Ройтберга) можно с помощью формы на главной странице сайта. Необходимо внести данные для обратной связи, чтобы согласовать удобное время и дату для визита с ребенком.
При необходимости постановки точного диагноза врач может дополнительно направить на обследование к другим узким специалистам: аллергологу, иммунологу и др. Контактный номер рецепции для вопросов и записи к докторам: +7 (495) 995-00-33. Клиника имеет удобное расположение в ЦАО рядом с метро «Маяковская» по адресу: Москва, 2-й Тверской-Ямской переулок, дом 10. В пешей доступности находятся и другие станции: «Белорусская», «Чеховская», «Новослободская», «Тверская». Квалифицированные врачи с большим опытом работы внимательно и заботливо относятся к маленьким пациентам.
Заботьтесь о здоровье детей вместе с АО «Медицина» (клиника академика Ройтберга).
Профилактика
Минимизировать риски появления раздражения на лице помогут такие меры профилактики:
с малых лет ребенку необходимо прививать правила личной гигиены и контролировать его в том, как он их придерживается;
важно сделать рацион малыша полноценным и сбалансированным, а все прикормы вводить постепенно и контролировать реакцию его организма;
нельзя допускать появления запоров, чтобы в детском организме не нарушались обменные процессы;
важно проводить профилактику глистной инвазии;
необходимо своевременно вакцинировать ребенка, согласно графику прививок;
перед выходом на улицу следует использовать специальный защитный крем;
после контакта с водой применять эмоленты.
Для умывания ребенка важно использовать средства без мыла, которые не разрушают естественную гидролипидную пленку кожи. Также важно подбирать косметику для ухода и бытовую химию, которые не содержат красителей и ароматизаторов, провоцирующих аллергические реакции
А в помещении, где ребенок проводит больше всего времени, необходимо поддерживать правильный уровень влажности.
Что нельзя делать
Педиатр Детской клиники Фэнтези, к. м. н. Светлана Мухортова не рекомендует:
- смазывать ожог растительным маслом, кремом, сметаной и прочими кисломолочными продуктами. На коже образуется пленка, воздух перестает поступать к ране — она перегревается, и глубина поражения увеличивается. Молочные кислоты и продукты брожения могут привести к попаданию микробов в рану
- обрабатывать обожженную кожу зеленкой, йодом, косметическими лосьонами — спирт высушивает кожу и вызывает жжение и боль
- прикладывать к ране повязки с мочой. Эффективность уринотерапии не доказана
- прокалывать волдыри — микробы с жидкостью могут попасть в рану. Пузыри вскроются самостоятельно — как правило, это происходит, когда кожа уже обновилась и рана «затянулась»
- удалять прилипшую одежду самостоятельно, чтобы не травмировать место ожога
- прикладывать снег и лед дольше: обожженная кожа не чувствует перепадов температуры — можно получить обморожение
- посыпать ожог содой, мукой, горчичным порошком, крахмалом или детской присыпкой — пленка препятствует охлаждению, а мелкие частички могут нагноиться
- накладывать тугие повязки и заклеивать рану лейкопластырем — снижается доступ воздуха
- промывать проточной водой, если вскрылись пузыри — это больно и может привести к проникновению микробов глубже.
Какие виды блефарита бывают?
Помимо чешуйчатого, дети могут болеть такими видами блефарита:
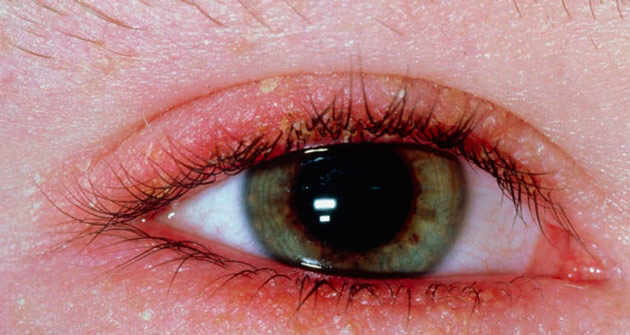
- Язвенный — для него характерен гнойный воспалительный процесс, очагом которого являются волосяные фолликулы ресниц. По краю век образуются небольшие кровоточащие язвочки.
- Мейбомиевый — воспаляются сальные железы на веках. Из-за этого они закупориваются, что приводит к их патологическому увеличению.
- Розацеа — при такой форме на веках можно наблюдать узелки серовато-красного оттенка.
- Демодекозный — чаще всего он возникает из-за попадания в организм ребенка клеща-паразита, который оседает в мейбомиевых и сальных железах, волосяных фолликулах.
- Ангулярный блефарит — воспаление локализуется в уголках глаз.
Что такое чешуйчатый блефарит?
Блефарит — офтальмологическое заболевание инфекционной природы, имеющее разные формы. Чешуйчатый обычный блефарит — один из распространенных вариантов патологии у пациентов в детском возрасте. Заболевание может поражать глаза даже новорожденных детей.
Чешуйчатым называют простую, обычную форму блефарита. В рамках течения этой болезни у маленьких пациентов появляется гиперемия кожи век. Постепенно отек, локализующийся по краям, нарастает, а затем появляются чешуйки, то есть небольшие частички отслаивающегося эпителия. Причиной возникновения заболевания может стать несоблюдение норм гигиены.
Хирургическое лечение
Иногда при хроническом бурсите или септическом бурсите может потребоваться хирургическая операция. При традиционной бурсэктомии проводится надрез на локте и воспаленная сумка удаляется. Так как сумка находится под кожей, то локтевой сустав при операции не затрагивается.
Осложнениями хирургического удаления сумки могут быть проблемы с заживлением кожи в месте разреза и болезненность. Через несколько месяцев после операции как правило на месте удаленной бурсы вырастает новая бурса.
После операции пациентам рекомендуется некоторое время фиксировать локоть специальной повязкой с удержанием руки под углом 90 градусов.
ЛФК. После стихания симптомов бурситом достаточно эффективно назначение ЛФК для укрепления мышечного тонуса.
Гнойный блефарит: симптомы и лечение
При чешуйчатом блефарите края век несколько утолщены, видны участки с поврежденным эпидермисом. Для язвенного блефарита характерно появление гнойничков, при вскрытии которых, обнажаются кровоточащие язвы. Такая форма заболевания крайне опасна, потому что при гнойном блефарите у детей в раны могут попадать бактерии, инфекции. Рубцевание таких очагов приводит к появлению небольших уплотнений на коже, выпадению и неправильному росту ресниц.
Гнойный блефарит у ребенка лечится бактерицидными препаратами, действие которых направлено на подавление микроорганизмов, уменьшение количества патогенной микрофлоры. В острый период болезни, когда болевые ощущения еще сильны, не стоит пребывать на солнце без солнцезащитных очков, так как глаза будут сильнее слезиться и вызывать еще больший дискомфорт.
Гнойный блефарит — лечение:
- санация в области поражения век;
- антисептические и противомикробные средства;
- антибиотики, мази;
- противовирусные препараты;
- увлажняющие капли для глаз, заменители слезы при чрезмерной сухости глаз.
Блефариты возникают в результате ослабления иммунитета ребенка из-за болезней и психосоматических расстройств
При лечении гнойного блефарита рекомендуется уделить внимание и психическому здоровью ребенка, снизить тревожность и свести к минимуму состояния крайней возбужденности


