Симптомы и лечение пневмонии у грудничка
Содержание:
- Чем различаются обычный кашель и кашель с хрипами?
- Сколько раз болеть?
- Как лечить кашель с хрипами?
- Виды пневмонии
- Реабилитация детей после пневмонии
- Когда иммунитет в дефиците
- Рекламируемые средства для «усиления иммунитета» у детей
- Температура при воспалении легких у детей
- Профилактика
- Причины ларингита
- Пневмония у младенцев в первые дни жизни
- Пневмония у детей
- Возможные осложнения и последствия пневмонии у детей
- Особенности лечения пневмонии
- Дети, иммунитет и простуда
- Симптомы пневмонии у грудничков без температуры
- Методы лечения пневмонии
- Методы диагностики ларингита
- Оглавление:
- Возбудители болезни
- Осложнения
- Клинические рекомендации (общие рекомендации по лечению пневмонии)
- Виды пневмонии
- Другой вариант помощи иммунитету – это вакцинация.
- Разновидности заболевания
- Так что же делать с «иммунными йогуртами»? есть или нет? Подводим итоги:
Чем различаются обычный кашель и кашель с хрипами?
Обычный кашель. Сильные, резкие выдохи вызваны раздражением рецепторов, расположенных на всей поверхности слизистой оболочки дыхательных путей. Благодаря кашлю просвет органов дыхания освобождается от скопления слизи, инородных частиц и всего, что препятствует прохождению воздуха.
Но при заболеваниях дыхательных путей характеристики кашля могу меняться:
- поверхностный «лающий» кашель часто наблюдается при ларингите, трахеобронхите и представляет собой отдельные кашлевые толчки, так называемое покашливание;
- приступообразный кашель – серия сильных кашлевых толчков, которая может продолжаться до нескольких минут, часто вызван бронхитом, коклюшем или недостаточным объемом/высокой вязкостью бронхиальной слизи, из-за чего ее выведение затруднено.
Кашель с хрипами. При таком кашле, вне зависимости от его продолжительности или интенсивности, при вдохе и/или выдохе слышны отчетливые хрипы в груди. Этот звук – результат прохождения воздуха через суженный просвет дыхательных путей или через скопление слизи. При этом хрипы могут быть сухими (при ларингите, трахеите, бронхите) или влажными (при заболеваниях, сопровождающихся скоплениями мокроты в органах дыхания, и при трении стенок бронхов о легкие).
Сами по себе хрипы могут быть свистящими, басовыми, звучными, незвучными. Они могут проявляться только при эпизодах кашля или даже вне них. Сочетание всех характеристик кашля дает врачу представление о том, с каким заболеванием он имеет дело.
Сколько раз болеть?
В реальности ребенок будет страдать простудными заболеваниями достаточно часто (в норме до 8-10 раз в год до младшего школьного возраста, и до 4-5 раз в год в средней школе). Высокая заболеваемость связана с постепенным развитием защитной иммунной системы и ее последовательным «знакомством» с различными штаммами вирусов, которые вызывают простуду. Лишь «запомнив» определенные виды вирусов, иммунитет способен эффективно бороться с возбудителями, предотвращая или смягчая тяжесть течения заболевания.
Однако родители, искренне желая своим детям лучшего, постоянно ищут средства и способы «усилить иммунитет» у ребенка, тем более что реклама настойчиво внушает, что это действительно возможно с помощью витаминов, пищевых добавок и «волшебных» йогуртов или напитков.
Как лечить кашель с хрипами?
Что делать при кашле с хрипами, как уже было сказано выше, зависит от заболевания, вызвавшего этот симптом. После комплексного обследования и постановки диагноза врач может назначить несколько препаратов из различных лекарственных групп.
Антибиотики. Назначаются при заболеваниях, вызванных болезнетворными бактериями. Антибактериальные препараты угнетают жизнедеятельность этих микроорганизмов и вызывают их гибель, но должны подбираться только врачом и исключительно с учетом чувствительности микробов к тем или иным препаратам.Антигистаминные. Эта группа лекарственных средств назначается при кашле и других респираторных, кожных или желудочно-кишечных симптомах, вызванных аллергией. Также антигистамины могут входить в комплекс средств, назначаемых при ОРВИ.Бронхорасширяющие. Эта группа препаратов рекомендована при кашле с хрипами, которые вызваны сужением просвета бронхов. Они помогают нормализовать дыхание, устранить одышку, восстановить функцию выведения мокроты из бронхов. Эта группа лекарственных средств имеет различные механизмы действия, поэтому конкретный препарат должен подбираться лечащим врачом на основании особенностей ситуации.Муколитические. Эти средства разжижают мокроту и препятствуют ее оседанию на стенках бронхов. Это облегчает выведение как собственно слизи, так и болезнетворных микроорганизмов, токсичных продуктов их жизнедеятельности.Сироп и растительные пастилки от кашля Доктор МОМ обладают выраженным муколитическим и бронхолитическим эффектами, которые основаны на действии комплекса лекарственных растений.Жаропонижающие. Они могут рекомендоваться при повышенной температуре тела.Важен комплексный подход к лечению кашля с хрипами любого происхождения, так как он является лишь одним из симптомов болезни.
Виды пневмонии
 Виды пневмонии
Виды пневмонии
В зависимости от степени поражения легочной ткани различают очаговую пневмонию (когда затрагивается лишь небольшой очаг легкого – например, бронхи с прилегающими респираторными отделами, такая форма заболевания называется бронхопневмонией), сегментарную, затрагивающую один или несколько сегментов легкого, и долевую, протекающую с поражением доли легкого (такая форма называется также крупозной пневмонией; в воспалительный процесс в этом случае может вовлекаться и плевра – оболочка, покрывающая легкие). Очаговая пневмония протекает сравнительно легко, а крупозная пневмония является наиболее опасной формой заболевания.
Если в воспалительный процесс вовлечено только одно легкое, такая пневмония называется односторонней. Двусторонняя пневмония, то есть воспаление сразу обоих легких протекает значительно тяжелее.
Воспаление легких, вызванное атипичной микрофлорой (микоплазмами, хламидиями) называется атипичной пневмонией. Течение атипичной пневмонии значительно отличается (в частности, её первичные проявления могут совпадать с обычной простудой).
Реабилитация детей после пневмонии
Восстановление после пневмонии у детей на первом месте после эффективно проведенного лечения и выписки из стационара.
Все реабилитационные меры при этом должны быть направлены на устранение остаточных явлений, рассасывание возможных рубцов на плевре и, конечно же, стимуляцию и повышение иммунитета.
К основным реабилитационным мероприятиям можно отнести:
- применение рассасывающих препаратов и биоактиваторов;
- физиотерапевтические процедуры;
- применение отваров и настоев лекарственных трав;
- восстановление кишечной флоры после применения антибиотиков;
- витаминотерапию.
Следует особенно отметить, что реабилитация после пневмонии у детей – обязательная мера после прохождения основного курса лечения.
Обращайтесь к детским врачам нашего медицинского центра «Он Клиник бейби» для получения индивидуальных рекомендаций по реабилитации ребенка после перенесенного заболевания!
Когда иммунитет в дефиците
- из-за генетических нарушений,
- химиотерапии
- при иммунодифицитных заболеваниях
Многие из таких детей действительно нуждаются в «усилении» иммунной системы. Но сделать это возможно только врачу-иммунологу, который внимательно изучит причины и характер иммунных нарушений, выяснит текущий уровень иммунитета и только после этого займется лечением нарушений иммунитета. Врач будет использовать такие методы, как введение антител, полученных от доноров, введение факторов роста для стимуляции выработки белых кровяных клеток, или даже прибегнет к трансплантации костного мозга. Для людей с истинным иммунодефицитом было бы опасно (и потенциально смертельно) полагаться на витамины, добавки или «суперпродукты» для «усиления» иммунитета, вместо проведения медикаментозного лечения, нацеленного в первую очередь на устранение причины иммунодифицита.
Рекламируемые средства для «усиления иммунитета» у детей
За прошедшие годы появилось множество «стимулирующих иммунитет» добавок, витаминов и других средств из серии «съешь меня». Однако, когда ученые проверили все заявленные в рекламе свойства с позиций доказательной медицины, оказалось, что почти все «иммуностимулирующие» свойства не имеют статистически значимого подтверждения,
- большие дозы витамина С (1000 мг на прием) не оказывают профилактического или лечебного действия при уже развившейся простуде. Витамин С укрепляет клеточную стенку и не дает вирусам пробраться внутрь клетки при контакте, но если заражение уже произошло, значимого эффекта не будет. Да и для профилактики вся соль – не в количестве витамина С, а в том, чтобы начать принимать его заранее, за месяц-два до сезона заболеваний. «Аховая» разовая доза витамина С в сезон простуд приведет разве что к аллергической реакции на него.
- Прием витамина D конечно помогает, но только в случаях недостатка этого витамина в организме. Он бесполезен если дефицита витамина не наблюдается, а в «гипер-дозах» — еще и вреден. Так-же и для большинства витаминов, назначение дает эффект только на фоне их недостатка или клинического дефицита.
- Эхинацея, гомеопатические средства (такие как Оциллококциннум) не способны излечить уже развившуюся вирусную инфекцию.
- Употребление чеснока оказывает некоторый положительный эффект для профилактики ОРВИ, но статистических данных недостаточно, чтобы доказать это наверняка.
- Прием препаратов цинка может сократить срок течения простуды на один день, но не способен предотвратить само заболевание. При этом цинк может вызвать у ребенка тошноту, а при бесконтрольном применении в виде спрея – потерю обоняния.
Также на рынке представлено множество пищевых добавок и «суперпродуктов» («суперфуд»), которые, как утверждает реклама, способны усиливать иммунную систему тем или иным способом. Откуда взялся этот термин «суперпродукты», зачем они нужны? В некоторых странах действительно из за развития «рафинированных» продуктов наблюдается дефицит ежедневного употребления витаминов и микроэлементов. При этом, сначала врач должен зафиксировать такой дифицит, и лишь потом – определить ежедневный рацион тех или иных обогащенных продуктов и добавок. К сожалению, «Больше да лучше» — это лишь маркетинговая стратегия. Конечно, некоторые продукты более питательны или калорийны чем другие, но не существует такой пищи, которую нужно просто есть, чтобы защититься от простуды. Очевидно, что организму необходим достаточный запас питательных веществ для борьбы с инфекциями — но не больше, чем можно получить, придерживаясь обычной диеты, состоящей из разнообразных органических продуктов. Фактически, из всех пищевых добавок и продуктов лучшим средством, дающим какую-либо пользу иммунной системе, являются пробиотики. Эти полезные бактерии, которые живут в кишечнике и участвуют в биохимических реакциях, синтезируют витамины и участвуют в усвоении питательных веществ.
Хороший сон и снижение уровня стресса способны улучшить иммунную систему. Но это просто решения для поддержания здорового образа жизни и сохранения общего физического и психического здоровья: достаточное количество сна и минимум стресса способны поддержать работу иммунной системы, но не могут ее стимулировать.
Так что же делать родителям? Как «укрепить иммунитет» ребенка, если добавки и витамины не способны этого сделать? А вдруг ничего «укреплять» вообще не нужно? Что бы ответить на этот вопрос, необходимо понять, как работает иммунитет у детей.
Температура при воспалении легких у детей
У малышей старше трех лет лихорадка при пневмонии почти всегда является главным симптомом. Температура может нарастать стремительно, а может подниматься постепенно, однако в любом случае достигнет высоких значений: до 38-40оС.
Также у ребенка могут наблюдаются и сопутствующие температуре признаки заболевания: выделения из носа (сначала прозрачные, обильные, затем сменяются желтыми или зеленоватыми (через 3-4 дня от начала заболевания); кашель (сначала сухой, приступообразный с отделением скудной мокроты ржавого цвета, через три дня кашель становится влажным, а мокрота зеленоватого, гнойного характера). У ребенка развивается одышка, кожные покровы становятся бледными или синюшными.
Профилактика
Самым распространенным возбудителем пневмонии является пневмококк, поэтому в качестве профилактики выступает вакцинация. Она проводится в 2, 4 и 6 месяцев с последующей ревакцинацией в полтора года. Вакцинация на дает стопроцентной гарантии отсутствия воспаления легких у ребенка, но она позволяет протекать заболеванию в легкой форме. Попутно пневмококковая вакцина оберегает малыша от бактериального отита, менингита, тонзиллита. От остальных бактериальных и вирусных возбудителей детки первого года жизни тоже прививаются.
Прочие меры профилактики воспаления легких у младенцев:
- избегать заболевания гриппом и другими респираторными заболеваниями вирусной природы на протяжении первого года жизни;
- стараться сохранять лактацию для грудных деток хотя бы до 1 года;
- прогулки на свежем воздухе;
- гигиена помещения, в котором живет ребенок, ежедневные проветривания и регулярная влажная уборка помогают поддерживать оптимальный температурный режим и влажность воздуха;
- своевременное и полное лечение насморка и кашля у ребенка, а также регулярные визиты к педиатру;
- наблюдение беременной женщины в женской консультации сводит к минимуму риск развития внутриутробной пневмонии;
- тщательный уход за малышом, заболевшим ОРВИ, обильное теплое питье, покой и адекватная терапия.
Родители в состоянии оградить своего ребенка от заболевания пневмонией в грудном возрасте, находясь в домашних условиях.
Причины ларингита
Острый ларингит
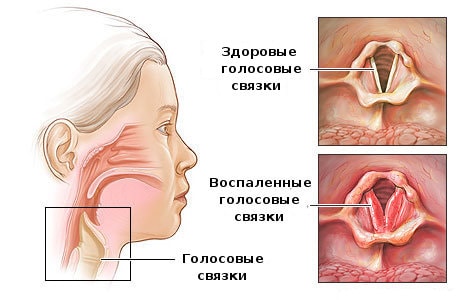 Острый ларингит
Острый ларингит
В большинстве случаев острый ларингит является следствием вирусной инфекции. Поэтому он редко развивается изолированно. Обычно ларингит сопутствует воспалению носовой полости (риниту) и воспалению глотки (фарингиту). Именно там возникает очаг инфекции, которая потом спускается ниже и поражает гортань. Вызвать ларингит может ОРВИ, вирус гриппа, а также и более серьёзные заболевания, – например, корь.
Факторами, способствующими развитию острого ларингита являются:
- переохлаждение – как общее, так и местное (т.е. переохлаждение горла);
- курение;
- злоупотребление алкоголем;
- перенапряжение голосовых связок;
- злоупотребление острой пищей.
При остром ларингите может ощущаться ухудшение общего состояния и болеть голова, нередко повышается температура. В начале заболевания кашель сухой, затем сменяется влажным, с выделением слизистой мокроты. Иногда может наблюдаться затруднение дыхания, связанное с сужением головой щели в результате отека слизистой.
При ларингите, развивающемся на фоне гриппа, могут обнаруживаться кровоизлияния в слизистую оболочку гортани. Такая форма заболевания называется геморрагическим ларингитом.
Хронический ларингит
Хронический ларингит
Хронический ларингит может развиться как осложнение его острой формы. Если симптомы заболевания сохраняются более двух недель, это говорит о том, что ларингит стал хроническим.
Довольно часто, однако, хронический ларингит развивается как самостоятельное заболевание. Причиной возникновения хронического ларингита могут быть:
- регулярное вдыхание раздражителей – аллергенов, химических испарений, дыма, пыли (особенно, если носовое дыхание по какой-либо причине нарушено и дышать приходится через рот);
- длительное перенапряжение голосовых связок (это характерно для таких профессий как диктор, педагог, певец и т.п.);
- заброс в пищевод содержимого желудка, при котором желудочная кислота начинает разъедать слизистую пищевода;
- бактериальная и грибковая инфекция. Инфекция, в частности, может попасть в гортань не только сверху, но и снизу – из легких, если в них есть очаг воспаления. Поэтому ларингит может быть осложнением хронического бронхита или пневмонии (воспаления легких).
Для хронического ларингита характерен постоянный сухой кашель. Однако у тех, кто много курит, по утрам наблюдается так называемый «кашель курильщика» – болезненный кашель с выделением мокроты.
Длительный хронический ларингит способен привести к повреждению голосовых связок и образованию наростов на них.
Пневмония у младенцев в первые дни жизни
Для возникновения воспаления легких у детей в первые дни жизни может быть несколько причин: осложнения вирусных и бактериальных инфекций, попадание инородных тел в дыхательные пути, а также агрессивная внешняя среда, куда ребенок попадает после выписки из роддома. Чаще всего болезнь проявляется в холодное время года, когда возрастает нагрузка на только формирующуюся иммунную систему ребенка. Какие внешние факторы могут спровоцировать развитие пневмонии?
- переохлаждение организма;
- хронические инфекции носоглотки;
- дистрофия или рахит;
- авитаминоз;
- общее истощение организма;
- врожденные заболевания нервной системы;
- аномалии и пороки развития
Поэтому после выписки рекомендуется ограничить некоторое время общения ребенка с другими людьми
Папы, бабушки, дедушки, приходя в помещение с улицы, прежде чем начать общение с ребенка должны принять меры предосторожности: помыть руки, надеть защитную маску, в идеале сменить уличную одежду на домашнюю. Ну и, разумеется, если кто-то из взрослых подозревает у себя какое-то вирусное заболевание, то ни в коем случае не надо общаться с ребенком
Пневмония у детей
 Пневмония у детей
Пневмония у детей
Дети первых лет жизни чаще болеют пневмонией, чем взрослые. Это объясняется, в первую очередь, тем, что дыхательная система малышей ещё только формируется, и поэтому имеет ряд особенностей, делающих её особенно уязвимой, таких как:
- незрелая легочная ткань;
- узкие и короткие дыхательные пути;
- маленький объем легких;
- слизистая оболочка дыхательных путей быстро отекает, а слабые и хрупкие реснички эпителия плохо удаляют мокроту.
У детей часто встречается атипичная пневмония. Возбудители, которые у взрослых сравнительно редко вызывают воспаление легких – вирусы, микоплазмы, хламидии, попадая в дыхательную систему ребенка, легко оказываются причиной пневмонии. А это означает, что болезнь может протекать не так, как мы привыкли это наблюдать во взрослой среде. Поэтому родители должны быть особенно бдительными и не пропустить начало развития заболевания. Подозревать пневмонию у ребенка можно в случае сочетания некоторых из следующих признаков:
- высокой температуры (38°C и выше), которая держится более 3-х дней;
- одышки (учащенном дыхании);
- бледности и посинения носогубного треугольника (Носогубный треугольник – это область, включающая нос от основания переносицы, снизу ограниченная ртом, а с боков – носогубными складками);
- необоснованной потливости;
- слабости и отказа от еды.
При атипичной пневмонии кашель может отсутствовать или казаться поверхностным. Главным признаком заболевания считается сочетание устойчивой высокой температуры и одышки.
Возможные осложнения и последствия пневмонии у детей
Осложнения после пневмонии у детей являются длительно протекающими, изматывающими ребенка. Кроме того, могут оставить след на всю жизнь и даже представлять серьезную опасность для самой жизни.
К наиболее часто встречающимся осложнениям относятся:
- плеврит – воспаление плевры (внутренней оболочки, выстилающей грудную полость);
- легочная деструкция – массированное разрушение легочной ткани;
- сердечно-легочная недостаточность – одна из основных причин смертности среди младенцев.
Плеврит может вызывать у детей сильные боли и даже приводить к компрессии (сжатию) легкого. Как самостоятельное заболевание плеврит у детей, как правило, не встречается, а является осложнением после перенесенных болезней, в том числе пневмонии.
Легочная деструкция – полное разрушение легочной ткани. Это осложнение смертельно опасно для ребенка. Возникает оно чаще всего после пневмонии, которая вызвана стафилококками и стрептококками.
На фоне массированной интоксикации организма и нарушения работы сердца вследствие дыхательной недостаточности развивается еще одно смертельно опасное для ребенка осложнение – сердечно-легочная недостаточность.
Относительно безобидным последствием пневмонии у ребенка является длительный кашель. Он возникает как следствие хронизации инфекции в миндалинах, аденоидах и слизистой оболочке верхних дыхательных путей. Слизистая оболочка при этом становится рыхлой и легкоранимой, что и является провоцирующим кашель фактором.
Также вследствие перенесенного воспаления легочной ткани образуется большое количество мокроты. Для ее эвакуации в организме предусмотрен кашлевой рефлекс. До тех пор, пока будет повышена секреция мокроты, у ребенка будет наблюдаться влажный кашель с отхождением секрета.
Такая защитная реакция наблюдается во всех случаях, когда ребенок переболел пневмонией, она способствует выводу из дыхательных путей мокроты, которая является побочным продуктом гибели фагоцитов, лейкоцитов и прочих антител и бактерий.
Последствием перенесенной пневмонии у детей является и так называемый астенический синдром (быстрая утомляемость, слабость, сниженный аппетит и т. д.).
Особенности лечения пневмонии
Если при возникновении заболевания грудничков и детей раннего возраста обязательно госпитализируют, то пневмония у ребенка, которому исполнился 1 год и более, может лечиться амбулаторно.
Исключение составляют лишь ситуации с развитием острой дыхательной недостаточности и лавинообразно нарастающими признаками ухудшения состояния.
В арсенале современной медицины есть большое количество эффективных антибиотиков, а также антибактериальных средств, которые с успехом подавляют развитие инфекции.
Лечение должно быть назначено только квалифицированным детским врачом-пульмонологом или педиатром. И проводиться лечебные мероприятия обязаны под строгим медицинским контролем.
Неукоснительное исполнение врачебных назначений – верный способ вылечить пневмонию у ребенка, не допустить рецидива заболевания и избежать серьезных осложнений.
Обращайтесь за консультацией к опытным детским врачам в «Он Клиник бейби». Здесь Вам обязательно помогут!
Дети, иммунитет и простуда
Абсолютное большинство родителей искренне желает самого лучшего своим детям и, прежде всего, здоровья. Но дети все равно, как назло, постоянно болеют. И самая частая болезнь у малышей — это обычная простуда (ОРЗ или ОРВИ), особенно у тех, кто посещает ясли или детский сад. Такие дети могут переносить до 8-10 острых респираторных вирусных инфекций за год, и даже больше. Хотя простуды, даже частые, редко приводят к серьезным осложнениям, они, безусловно, вызывают серьезный дискомфорт не только у самого малыша, но и папы с мамой, из-за недосыпания и вынужденных пропусков работы или учебы. Поскольку такие болезни, как простуда, очень распространены у детей до среднего школьного возраста, нет недостатка в родителях, которые ищут способы предотвращения высокой заболеваемости детей.
Симптомы пневмонии у грудничков без температуры
Поскольку у грудничков иммунная система только формируется, то часто заболевания могут проходить и почти бессимптомно и без температуры. Что должно насторожить родителей, и заставить сразу же обратиться к врачу, если температура кажется нормальной или ниже нормы?
- малыш капризный и вялый, спит больше чем обычно и капризность после сна не проходит;
- вялое сосание груди или бутылочки со смесью;
- частые, чаще чем обычно, и в вертикальном положении, срыгивания;
- нарастающие признаки интоксикации (бледность, иногда синюшность слизистых);
- диарея;
- бледность кожных покровов, синюшность носогубного треугольника, усиливающаяся при кашле и плаче;
- кашель и одышка;
- по мере прогрессирования заболевания, при дыхании можно увидеть, как во время вдоха у малыша втягиваются межреберные промежутки и западает яремная ямка, а если легкие имеют двусторонне поражение, то возможны и кратковременные остановки дыхания (апноэ), эти признаки говорят о развитии у ребенка дыхательной недостаточности.
Нужно помнить, что своевременное обращение к врачу может спасти жизнь вашему ребенку.
Методы лечения пневмонии
 Диагностика и лечение пневмонии
Диагностика и лечение пневмонии
Больного с подозрением на пневмонию должен осмотреть врач. В «Семейном докторе» Вы можете вызвать на дом врача-терапевта или педиатра.
Больным назначается постельный режим. При тяжелых формах воспаления лёгких требуется госпитализация. В случае пневмонии, протекающей в лёгкой форме, лечение проводится на дому, но обязательно под контролем врача.
Больному необходимо обильное питьё (желательно тёплое) и рациональная диета, исключающая жирную пищу и сладкие блюда. Помещение, где находится больной, должно регулярно проветриваться и подвергаться влажной уборке.
Врачи «Семейного доктора» имеют большой опыт диагностики и лечения пневмонии. Наблюдаясь в «Семейном докторе», Вы снизите риск развития осложнений и рецидива заболевания.
Медикаментозное лечение
Медикаментозное лечение направлено, прежде всего, на подавление возбудителя заболевания. Также обычно предпринимаются меры по снижению температуры и очищению дыхательных путей от мокроты.
Физиотерапия
Физиотерапия назначается после нормализации температуры. Используются такие методы, как УВЧ-терапия, электрофорез, УФО и некоторые другие. Также полезно пройти курс массажа.
Лечебная физкультура
К лечебной физкультуре прибегают после нормализации температуры. Целью ЛФК при пневмонии является укрепление общего состояния больного, улучшение кровообращения, недопущение формирования плевральных спаек, укрепление сердечной мышцы.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Методы диагностики ларингита
Диагноз ларингит устанавливается врачом на основании осмотра пациента, включающем ларингоскопию.
При хроническом ларингите важно установить причину заболевания, от этого будет зависеть тактика лечения. Картину должны прояснить лабораторные исследования (анализы)
Стоит иметь в виду, что проблемы с голосом могут объясняться не только воспалением, но и рядом других причин, например, быть следствием травмы, инсульта, возрастных изменений голосовых связок, а также возникнуть в результате разрастания доброкачественной или раковой опухоли.
Бактериальный посев
Если есть подозрение, что ларингит вызван бактериальной инфекцией, проводится культуральное исследование (бактериологический посев), материалом для которого служит отделяемое (или смывы) из ротоглотки.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Оглавление:
Пневмония, или воспаление легких – острое локальное воспаление легочной ткани инфекционного характера. Чаще поражаются респираторные отделы легких – альвеолы, бронхиолы. Воспаление может затрагивать интерстициальную ткань, однако в современной классификации его относят к альвеолитам.
В России ежегодно пневмонию диагностируют примерно у 1,5 млн человек. В группе болезней органов дыхания на воспаление легких приходится 50 % летальных исходов. В среднем смертность от заболевания составляет 21 случай на 100 тыс. жителей. Среди всех причин смертности воспаление легких находится на 5 месте после сердечно-сосудистых патологий, онкологических заболеваний, травм и отравлений.
Чаще других риску развития пневмонии подвержены дети до двух лет и люди старше 65 лет. Вероятность летального исхода выше у людей пожилого возраста, имеющих сопутствующие заболевания.
Возбудители болезни
В большинстве случаев пневмония вызывается инфекционными агентами – бактериями, вирусами, грибками.
Бактериальная пневмония находится на первом месте по частоте случаев. Чаще всего ее вызывают грамположительные организмы: пневмококки (40-60 % случаев), стафилококки и стрептококки (от 2 до 5 %). К грамотрицательным бактериям, провоцирующим возникновение воспаления легких, относятся палочки (кишечная, гемофильная), протеи, легионеллы.
Вирусная пневмония возникает под воздействием вирусов гриппа, парагриппа, адено- , коронавируса. Заболевание могут вызывать простейшие микроорганизмы (микоплазма), грибки. Пневмония может быть смешанной (бактериально-вирусной), такой вид патологии наиболее опасен.
Осложнения
Последствия пневмонии у новорожденных достаточно серьезные, так как отсутствие оперативно полученного лечения приводит к летальному исходу. При современном уровне развития медицины процент детской смертности от воспаления легких составляет 40%. При наличии своевременного лечения пневмонии у новорождённых прогноз благоприятный.
Последствия после пневмонии у новорожденных почти всегда выражаются в остаточных явлениях и патологиях. Среди осложнений от воспаления легких у малышей выделяют следующие:
- длительный затяжной кашель;
- отит;
- менингит обусловлен наличием возбудителя пневмококка;
- плеврит развивается от повреждения плевры;
- сепсис легких;
- хроническая пневмония – это недолеченная форма заболевания, при которой каждое простудное заболевание будет приводить к воспалению легких;
- спадение легкого;
- бронхолегочная дисплозия развивается у недошенных детей;
- полиорганная недостаточность;
- неврологические дефекты проявляются в случае наличия удушья (асфиксии).
При пневмонии у новорожденного последствия в виде осложнений чаще появляются в случаях запоздалого лечения, недошенности ребенка или его слабости.
Помните, любую болезнь легче предотвратить или начать вовремя лечить, чем потом бороться с осложнениями.
Клинические рекомендации (общие рекомендации по лечению пневмонии)
Лечение пневмонии – это сложный и длительный процесс, который происходит в условиях стационара. При лечении этого заболевания применяется комплексный подход. Маленькому пациенту назначаются антибиотики, согласно выявленному бактериальному возбудителю, или же антибиотики широкого спектра действия, если установить возбудителя не удалось. Также назначаются средства от кашля, жаропонижающие (при необходимости), противовирусные и иммуномодулирующие препараты. При лечении «воспаления легких» важен постельный, питьевой режим и сбалансированная диета. Во избежание осложнений, вызванных антибиотиками, малышам также назначают пробиотики. Спустя неделю после начала лечения ребенку рекомендуют небольшие прогулки на свежем воздухе при благоприятных погодных условиях. Лечение пневмонии длится примерно 1,5 месяца, при запущенном характере болезни госпитализация может доходить до 3-х месяцев.
Часто родители спрашивает можно ли лечить ребенка дома. Решение о необходимости госпитализации в этом случае принимает врач, исходя из интересов ребенка. Детей в возрасте до года, независимо от тяжести болезни, госпитализируют в обязательном порядке из-за высокого риска резкого развития осложнений.
Справочно-информационный материал
Автор статьи
Врач общей практики
Qu J-X, Gu L, Pu Z-H, et al. Viral etiology of community-acquired pneumonia among adolescents and adults with mild or moderate severity and its relation to age and severity. BMC Infectious Diseases. 2015;15:89. doi:10.1186/s12879-015-0808-0.
Виды пневмонии
Классификация заболевания проводится по разным критериям.
По этиологии:
- бактериальная;
- вирусная;
- микоплазменная;
- грибковая;
- смешанная;
- невыясненной этиологии.
По характеру течения выделяют острую пневмонию (до 3 недель) и затяжную (до 2 месяцев). Заболевание может иметь легкую, среднюю или тяжелую степень течения.
В зависимости от того, развилась ли болезнь самостоятельно, или на фоне другой патологии, ее делят на первичную и вторичную. Также выделяют аспирационные, посттравматические, постожоговые, постинфарктные воспаления легких.
Пневмония может быть односторонней и двухсторонней. По степени поражения ее разделяют на:
- очаговую – занимает небольшой очаг легкого;
- сегментарную – поражает один или несколько сегментов легких;
- долевую – захватывает одну долю легкого;
- сливную – несколько очагов сливаются в один крупный;
- тотальную – полностью поражены одно или два легких.
Пневмонии делят на внебольничные, внутрибольничные (госпитальные) и атипичные.
Внебольничные (амбулаторные, или домашние) – возникают вне лечебного учреждения. Они могут вызываться инфекционными возбудителями на фоне нормального или сниженного иммунитета либо развиваться вследствие аспирации дыхательных путей.
Госпитальные пневмонии делятся на ранние, которые развиваются в срок до 5 суток пребывания больного в стационаре, и поздние, развивающиеся не ранее шестых суток госпитализации. Они, как правило, имеют тяжелое течение и устойчивы к антибиотикотерапии. Подразделяются на аспирационные, вентиляционные (после длительного нахождения на ИВЛ), цитостатические (вследствие приема препаратов химиотерапии) и воспаления легочной ткани, развивающиеся после пересадки органов.
Атипичные пневмонии вызываются нетипичными возбудителями (простейшие, вирусы) и имеют отличную от традиционного воспаления легких клиническую картину.
Другой вариант помощи иммунитету – это вакцинация.
Это действительно отличный и вполне «естественный» способ укрепить иммунную систему специфичным и эффективным способом. При вакцинации организм ребенка подвергается воздействию части патогенного микроорганизма или его ослабленной версии, этим стимулируется формирование специфического иммунного ответа, на конкретное заболевание, против которого создана вакцина. Такой иммунитет будет активен длительное время за счет выработки специфических антител. Некоторые люди утверждают, что иммунитет, обеспечиваемый вакцинацией, не такой длительный и сильный, как «естественный» иммунитет. Во многих случаях это действительно так. Но давайте не будем забывать, что для «естественного» иммунитета (например – пожизненного), надо инфекционным заболеванием переболеть, что в случае опасных инфекций может кончится печально. На наш взгляд, для приобретения иммунитета, все-таки, не стоит заболевать. Иммунизация — это один из самых безопасных и эффективных инструментов, которые можно использовать для снижения риска развития у ребенка определенных инфекций, многие из которых могут быть действительно опасными для жизни.
Разновидности заболевания
Выделяют несколько классификационных признаков пневмонии у грудного ребенка:
- по возбудителям заболевания бывает вирусная, грибковая и бактериальная пневмония, которая требует лечения антибиотиками;
- по степени поражения тканей в легких выделяют очаговую (небольшие участки), тотальную (одно целое легкое) и двустороннюю (сразу оба легких), при этом процесс от очаговой до двусторонней развивается очень быстро;
- по способу заражения выделяют внутриутробную, приобретенную, аспирационную (попадание околоплодных вод в дыхательную систему ребенка) и родовую (прохождение зараженных родовых путей).
Тип заболевания определяется с целью выбора соответствующего лечения.
Так что же делать с «иммунными йогуртами»? есть или нет? Подводим итоги:
Если иммунная система вашего ребенка работает нормально — реагирует должным образом на инфекции и не проявляет признаков гиперреактивности, то ничего специального делать не нужно. Нужно лишь перестать смотреть рекламу и постоянно неоправданно беспокоиться «об иммунитете», приняв тот факт, что как бы мы ни старались — дети будут заболевать, а как бы не старались патогенные микроорганизмы – дети будут выздоравливать.
По поводу «йогуртов» — пищевой продукт предназначен для питания и не более. Естественно, что питаться – полезно, а не питаться – вредно. Йогурт ничего не лечит, лечат правильно назначенные врачом лекарственные препараты, продающиеся в аптеке.
Если вы обеспокоены тем, что у вашего ребенка действительно есть проблемы с иммунной системой, поговорите с педиатром или проконсультируйтесь у иммунолога.
Вместо поиска «волшебной таблетки» для «усиления иммунитета» научите ребенка очень часто мыть руки, любить прогулки и закаливание, и проводите плановую вакцинацию. Эти простые меры принесут гораздо больше пользы.

