Пупочная грыжа у детей: что важно знать о заболевании
Содержание:
- Какие бывают методы пластики передней брюшной стенки?
- Как определить пупочную грыжу и ее защемление у грудничка?
- «Заговор» против грыжи
- Когда появляется естественная выпуклость
- Методы диагностики витилиго
- Рекомендации в послеоперационном периоде
- Чем опасна пупочная грыжа у собаки
- Как проводится диагностика
- Методика лечения и прогноз
- Где прооперировать пупочную грыжу ребенку?
- Как лечат в России пупочную грыжу у детей
- Оперативное лечение
- Сразу после операции
- Что это и для чего они нужны?
- Осложнения заболевания
- Признаки диастаза мышц живота
- Симптомы витилиго
- Грыжа по наследству
- Причины
- Лечение
- Оперативное лечение детской пупочной грыжи в Центре Лазерной Медицины
- Когда нужно срочно обращаться к доктору
- Методы лечения демодекоза
Какие бывают методы пластики передней брюшной стенки?
Методы пластики бывают натяжными и ненатяжными.
Натяжным называется вид пластики, выполняемый собственными тканями пациента. Этот метод получил такое название, потому что, для ликвидации грыжевого дефекта, ткани необходимо «подтянуть» и сшить друг с другом.Сформированное натяжение тканей может явиться причиной болевого синдрома после операции и следствием возможного рецидива.На современном этапе развития медицины, данный способ закрытия грыжевых дефектов значительно уступает ненатяжным методикам.
Ненатяжная пластика подразумевает использование современных сетчатых протезов для укрепления передней брюшной стенки. Протез представляет собой полипропиленовую сеть, которая за счет своей гибкости, прочности и высокой степени «прорастаемости» тканями показала свою надежность и безопасность при использовании в пластике грыж. Сетчатые протезы бывают разных размеров, от маленьких диаметром 5 см для пупочных грыж, до больших 50 х 50 см для гигантских послеоперационных грыж. Современные трехмерные сетчатые системы позволяют не только укрепить грыжевой дефект в виде «заплатки», но полностью заполнить его, значительно снижая риск рецидива. В некоторых ситуациях устанавливается специальная сетка, поверхность которой покрыта специальным составом, позволяющим ей безопасно контактировать с органами брюшном полости и избежать образования спаек между ними.
Операция грыжесечения открытым способом состоит из нескольких этапов:
- Выделение грыжевого мешка. Производится разрез кожи над грыжевым выпячиванием, грыжевой мешок освобождается от окружающей его подкожно – жировой клетчатки. Выделяются «грыжевые ворота».
- Вскрывается грыжевой мешок, производится оценка состояния содержимого грыжевого мешка, при отсутствии осложнений содержимое погружается в брюшную полость.
- Грыжевой мешок иссекается, прошивается и погружается в брюшную полость.
- Восстанавливается целостность (выполняется пластика) передней брюшной стенки.
Как определить пупочную грыжу и ее защемление у грудничка?
Предлагаем ознакомительные симптомы, чтобы определить защемленную пупочную грыжу:
- Иногда кишечник попадает в ловушку пупочной грыжи. Это называется ущемление грыжи. Когда это происходит, ребенок обычно испытывает сильную боль, а выпуклость может быть твердой и красной. Необходимо срочное медицинское обследование, чтобы поставить грыжу на место вовремя, дабы предотвратить возможное повреждение кишечника.
- Если при прикосновении к дуге у ребенка не возникает болевая реакция, дугообразную сумку можно слегка надавить на живот. Если новорожденный не подает признаков боли, не плачет и не кривится, то все в порядке.
- Признаком возможных проблем, даже в будущем, будет боль в животе у ребенка, особенно после активных движений. Например, вы сделали ребенку утреннюю гимнастику, а он начинает сильно плакать. Это является подтверждением того, что вам нужно обратиться к специалисту.
- Иногда может потребоваться дополнительное ультразвуковое исследование. Оно служит для мониторинга прогресса пупочной грыжи. Особенно, если выпуклость относительно велика и может содержать петли кишечника, для дальнейшего исследования не обойтись без ультразвука.
Защемление!
Посетите врача в следующих случаях:
- Выпуклость становится болезненной
- Происходит рвота и/или диарея при наличии выпуклости
- Живот увеличивается
- Поднимается температура тела
- Выпуклость больше опухает, обесцвечивается или становится синюшно-красной
- Выпуклость перестала прятаться назад в брюшную полость
Если пупочная грыжа не ушла сама по себе до трехлетнего возраста, ее следует хирургически устранить до дошкольного возраста. Операцию обычно проводят с 5 лет, но многое зависит от ситуации. Если вовремя не провести операцию, риск защемления повышается. У девочек имеющаяся пупочная грыжа может создать проблемы с более поздней беременностью.
«Заговор» против грыжи
Грыжи нижнего отдела передней брюшной стенки у детей и взрослых имеют различное происхождение, а, следовательно, методы их лечения у детей и взрослых различаются. Лечение грыжи возможно только хирургическим методом. Показанием для проведения операции является установленный диагноз наличия грыжи, вне зависимости от возраста. У детей до 1 года показанием для являются неоднократные ущемления. Основной целью операции является выделение и высокое иссечение грыжевого мешка. Методика традиционна, однако искусство хирурга состоит в том, чтобы правильно оценить ситуацию во время операции и постараться, по возможности, сохранить нормальные анатомические соотношения органов в паховой области. Дело в том, что в паховом канале у мальчиков проходит семенной канатик, элементами которого являются вена и артерия, питающие яичко, а так же семявыносящий проток. Сдавление этих элементов во время хирургического вмешательства может привести к гибели яичка, а недостаточное укрепление стенки пахового канала к рецидиву грыжи. У девочек при выделении грыжевого мешка в обязательном порядке следует освободить круглую связку матки, повреждение которой может являться причиной бесплодия. Следует так же учесть, что ущемление грыжи у девочки не менее опасно, чем у мальчика, поскольку в грыжевой мешок у девочек очень часто спускается яичник, который при ущемлении может погибнуть через 20 — 30 минут.
Когда появляется естественная выпуклость
В естественных условиях у новорожденного выпирает пупок, если акушер его слишком высоко перевязал. При этом малыш не будет ощущать неприятных симптомов: он нормально себя ведет, при пальпации пупка нет боли, не появляется отечность и другие плохие признаки. Возможно применение хирургических методов для удаления выпуклости в таких случаях:
- она мешает одевать ребенка, что в будущем может привести к механическим травмам, язвам, свищам;
- выпуклость не дает нормально носить трусы, подгузники, надевать брюки;
- в будущем эта особенность может стать серьезной эстетической проблемой, особенно у девочек.
Операцию по восстановлению пупка легко проводят в первые месяцы жизни без риска для здоровья ребенка.
Методы диагностики витилиго
Как правило диагноз витилиго ставится на основании:
-
клинической картины (характерных для заболевания симптомов);
-
сбора анамнеза (уточнения наследственного характера заболевания, наличие аутоиммунных заболеваний и т.д);
-
данных лабораторных и инструментальных исследований.
Лабораторные исследования
Оцениваются показатели общего и биохимического анализа крови, общего анализа мочи, анализа на гормоны щитовидной железы. Также могут потребоваться дополнительные исследования крови на витамины, минералы.
Инструментальные исследования
Проводятся исследования в лучах лампы Вуда: для витилиго характерно голубовато-белое свечение. В очень редких случаях применяется биопсия кожи.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Рекомендации в послеоперационном периоде
Необходима регулярная замена стерильной повязки на местах прокола и обработка швов антисептиком (после душа).
Следует отказаться на время от газированных напитков и пищи, которая вызывает повышенное газообразование в кишечнике.
Нельзя поднимать тяжести в течение двух недель после лапароскопической операции, в течение последующих 3 месяцев – ограничение нагрузки (не более 10 кг).
При появлении покраснения, боли, кровоточивости из мест проколов необходимо обратиться к врачу.
Если соблюдать все рекомендации врача, то можно рассчитывать на быстрое восстановление после операции по устранению паховой или бедренной грыжи.
- Staubitz, J.I., Gassmann, P., Kauff, D.W. et al. Surgical treatment strategies for giant inguinoscrotal hernia – a case report with review of the literature. // BMC Surg (2017) 17: 135. https://doi.org/10.1186/s12893-017-0331-x
- Yuri W. Novitsky (editor). Hernia Surgery: current principles. Springer, 2016 https://doi.org/10.1007/978-3-319-27470-6
- Jarrad JA, Arroyo MR, Moore BT. Occult contralateral inguinal hernias: what is their true incidence and should they be repaired? // Surg Endosc 2019 Aug;33(8):2456-2458 https://doi.org/10.1007/s00464-018-6528-y
Чем опасна пупочная грыжа у собаки
Пупочные грыжи могут быть вправляемыми, невправляемыми и ущемленными. Вправляемая грыжа при прощупывании уходит в брюшную полость, при этом можно нащупать края грыжевого кольца, через которое происходит ущемление. Невправляемая грыжа не исчезает. Нередко у щенков встречаются маленькие пупочные грыжи, с выпадением в них сальника, в этом случае они мягкие, безболезненные. Но даже такую грыжу рекомендуется тщательно наблюдать, и ушивать, не дожидаясь осложнений. Часто рекомендуется совмещать ушивание с процедурой кастрации или стерилизации, если они проводятся.
Более крупные грыжи у собак, особенно при выпадении петель кишечника, строго необходимо ушивать как можно раньше.
За собакой с пупочной грыжей любого размера владелец должен внимательно наблюдать. При увеличении грыжи, ухудшении общего состояния собаки, появлении рвоты, если грыжевой мешок становится плотным, болезненным, горячим, крссным – необходимо экстренно доставить собаку в ветеринарную клинику. Ущемление петель кишечника в грыже – это угрожающее жизни собаки осложнение. Через несколько часов после ущемления ткань кишечника отмирает, и собака гибнет от кишечной непроходимости, интоксикации и шока.
Как проводится диагностика
Для диагностики пупочной грыжи у новорожденного необходимо обратиться к врачу-хирургу. Но если у взрослой аудитории при постановке диагноза врач использует так называемые «вертикальные» и «кашлевые» тесты, то с малышом все обстоит проще. Доктор просто осмотрит ребенка в состоянии лежа, мягко пропальпирует область пупка, чтобы установить размер пупочной грыжи и кольца.
Конкретизировать диагноз по поводу прямой или косой грыжи, установить определенное место нахождения патологии и возможность риска ущемления поможет УЗИ брюшной полости. С помощью УЗИ-сканера можно будет визуализировать — какие органы разместились в грыжевом мешке. Чтобы исключить (или подтвердить) возможные осложнения (к примеру, W-образный загиб кишечных петель, спайки), необходимо пройти с малышом особое исследование — ирригоскопию. Родителям необходимо будет заранее подготовиться к ней. В процессе ирригоскопии ребенку будет поставлена клизма, но вместо воды в нее добавят особый раствор, который способен проявляться на рентгене. Таким образом у врача сложится полная картина происходящего, и он примет окончательное решение о выборе способа лечения пупочной грыжи.
Методика лечения и прогноз
Основной способ лечения грыжи — это хирургия. При выпадении органов и их ущемлении это вообще единственный способ спасения жизни. Сместившиеся органы возвращаются на место, в случае начала отмирания тканей их иссекают, пупочное кольцо ушивают.
Для улучшения заживления и препятствования развития инфекции животному назначают медикаментозную терапию, включающую обезболивающие, противовоспалительные препараты, антибиотики.
При своевременном вмешательстве прогноз положительный. Есть риск повторного образования грыж, поэтому огромное значение имеет уход за животным и профилактические меры.
Где прооперировать пупочную грыжу ребенку?
Эту операцию выполняют во многих государственных детских больницах: Филатовской, Морозовской, Св. Владимира, им. Сперанского. Чаще всего ее делают в стационаре одного дня, и ребенка выписывают домой уже в тот же день. Сама операция длится около 20 минут. 7-10 дней после выписки маленький пациент остается дома под наблюдением, а затем приезжает в больницу, чтобы снять швы. Осложнения при операции на пупке крайне редки.
Наибольшую проблему для родителей дошкольников, как правило, представляет собой послеоперационное ограничение физической активности прооперированного, поскольку сами дети готовы бегать, прыгать и поднимать тяжести сразу, как только почувствуют себя лучше. К сожалению, волшебного рецепта не существует: единственный выход – заранее запастись материалами для спокойных игр и постоянно проговаривать с ребенком, почему ему нужно быть осторожным. По счастью, восстановительный период после удаления грыжи у детей занимает меньше месяца.
Как лечат в России пупочную грыжу у детей
Народное лечение
Народные методы лечения пупочной грыжи у детей хорошо прижились в историческом сознание населения России. Из поколения в поколение бабушки и тётушки малыша с синдромом пупочной грыжи рассказывают их мамочкам обнадёживающие истории о «чудесном» избавлении от грыж с помощью деревенских целителей. Среди этих изобретательно-находчивых врачеваний выделяются три метода:
- Заговоры с мануально-тактильными действиями в области пупка;
- Прикладывание к пупку кусочка сплава цветных металлов, в просторечье: «медных монеток»;
- Употребления в виде заварок смеси сушёных трав, авторство которых манерно приписывается отшельникам из христианско-церковного пантеона.
Здравый смысл обходит стороной эмпирическое содержание этих «методов», не обнаружив никаких причин обсуждать невозможное. Известно, что подобные общественные феномены являются предметом изучения специалистами юридического права и социальной психиатрии.
Феномен существования этих диких суеверий, в современном образованном обществе, врачи объясняют способностью организма ребёнка самостоятельно избавиться от симптомов пупочной грыжи (так называемое, самоизлечение). В классической медицине это факт является научно-обоснованной гарантией надежды родителей на самоизлечение от грыжи, для врачевателей же — это повод подменить истинную причину своими доморощенными приёмами.
Хорошая рекомендация для ответственных родителей заключается в обязательном посещении врача педиатра, если у вас есть подозрения на первые признаки приобретаемой пупочной грыжи. Если же вашему малышу поставили диагноз пупочной грыжи в роддоме, то через несколько недель запишитесь на приём к детскому-хирургу в Вашем муниципальном медицинском учреждении (направление дает педиатр на первом патронаже).
Чтобы Вы ничего не упустили из ценных рекомендаций специалиста, возьмите с собою и папу малыша. Мужчины лучше справляются с новой информацией и его дополнения к вашей памяти будут полезными. Строго соблюдайте рекомендации врача, помните, что Ваша старательность вместе с родительской любовью — это надежная гарантия ожидаемого результата лечения.
Сегодня в нашей стране система медицинского патронажа за детским здоровьем позволяет эффективно лечить многие заболевания на ранних стадиях. И приятная обязанность родителей всемерно пользоваться этим цивилизационным преимуществом перед прошлыми поколениями.
Консервативное лечение – или лечения пупочной грыжи без операции
До 5 лет пупочную грыжу не оперируют, так как существует возможность самостоятельного закрытия дефекта. Многие врачи считают, что грыжи, имевшие потенциал к самоизлечению, исчезают у детей в возрасте до 3, максимум до 4 лет; некоторые авторы говорят о возможности закрытия ПГ до 6-летнего возраста. Но и те, и другие специалисты сходятся во мнении, что у детей 6 лет и старше оперировать грыжи пупка нужно обязательно.
Оперативное лечение
Операция по удалению пупочной грыжи назначается детям в случае, если выпячивание:
- увеличивается в размерах в течение 1-2 лет,
- не проходит больше 4-х лет,
- провоцирует обструкцию кишечника,
- имеет риск защемления.
В процессе операции происходит вправление выпадения и ушивание пупочного кольца. Небольшой разрез производится в кожной складке. Вся процедура длится около получаса. Период восстановления занимает 1-2 недели. Ребенок младше 4-х лет находится в стационаре вместе с матерью.
Получить квалифицированную помощь по вопросам лечения пупочной грыжи, а также выпадений другого генеза можно в нашем отделении. Мы широко применяем современные эффективные методики лечения для достижения положительного результата. Отделение оборудовано по современным стандартам, поэтому Ваше пребывание в стационаре будет максимально комфортным.
Сразу после операции
Восстановление после абдоминопластики – это долгий процесс за счет масштабного травмирования тканей, и в раннем послеоперационном периоде всегда присутствует боль. Чтобы ее купировать, врач может назначить нестероидные противовоспалительные или наркотические препараты. Выбор средства зависит от интенсивности болевого синдрома и индивидуального порога чувствительности. Пациенты, помимо боли в мышцах, отмечают ощущение стягивания, которое тоже купируется обезболивающими, а через несколько недель проходит. Также присутствуют отеки, гематомы.
Сразу после окончания действия общего наркоза возникает тошнота, головокружение. Эти ощущения проходят через несколько часов. В «СМ-Клиника» применяются самые современные средства для общего наркоза, поэтому исключены галлюцинации, бред и прочие неприятные симптомы. Повторение головокружения и тошноты возможно после приема наркотических обезболивающих, но при соблюдении рекомендаций врача организм адаптируется и справляется с «симптомами».
В первые несколько дней:
- пациент находится в стационаре под круглосуточным наблюдением медицинского персонала;
- живот будет твердым и болезненным при прикосновении;
- на местах разрезов будут повязка и дренажи, которые чистят несколько раз в день;
- нужно соблюдать постельный режим, вставать с помощью медицинского персонала или родственников.
Что это и для чего они нужны?
Компрессионное белье необходимая вещь, как при беременности, так и во время родов.
Они изготавливаются из хлопчатобумажной или синтетической ткани с добавлением эластичной нити. Могут иметь различную расцветку и небольшие отличия в фасоне белья. Компрессионные чулки – это не модная часть гардероба. Зачем они нужны? Их предназначение – профилактика и лечение заболеваний ног.
Во время беременности женщина набирает от 9 до 15 килограмм веса и даже больше. Резкое увеличение массы тела сказывается на кровоснабжении ног. Кровоток перераспределяется. Возникает застой крови в венах ног.
Компрессионные чулки равномерно распределяют нагрузку по всей ноге, держат сосуды в тонусе, не дают венозным стенка излишне расширяться. Это основной принцип действия данного изделия.
Чулки помогают женщине в профилактике:
- усталости ног и нижней части тела;
- судорог ног;
- появления венозной сетки и варикоза;
- появления сосудистых звездочек;
- развития тромбофлебита;
- напряжения ног.
Перечисленные симптомы и заболевания могут возникать как во время беременности, так и при родах. Чтобы выбрать хорошее белье, необходимо разобраться в его классификации. Также стоит различать компрессионные чулки для беременных женщин и для рожениц.
Компрессионные чулки сертифицируют согласно их качественным характеристикам. Хорошие изделия маркируют отметкой RAL. Это европейский сертификат. Чулочные изделия имеют срок годности. Он не должен превышать 10 месяцев. После его окончания чулки перестают нормально утягивать ногу.
При беременности
Чулочные изделия для женщин в положении используют в профилактических и терапевтических целях. Они помогают снять усталость с ног, балансируют кровоток, снимают судороги и напряжение конечностей.
Лучше всего использовать чулки со 2-го или 3-го месяца беременности, когда вес мамочки начинает быстро расти.
Для женщин в положении с профилактической целью выбирают чулочные изделия с небольшой компрессионной нагрузкой. Их оптимальные показатели будут находиться в пределах до 33 мм.рт. ст. Это чулки 1-го и 2-го класса. Белье подбирают под индивидуальные размеры женщины. При имеющемся варикозе обычно назначаются чулки более высокого класса.
Перед покупкой чулок в аптеке, необходимо посетить врача-флеболога. Он помогает женщине выбрать оптимальный тип чулочного изделия. Также специалист оценивает общее состояние будущей мамочки. Диагностирует наличие заболеваний ног, их общее состояние. Эти факторы влияют на конечный выбор изделий.
Для родов и после них
Женщинам, готовящимся к родам, также назначают ношение утягивающего белья. Многие врачи настаивают на том, чтобы женщины надевали чулки, как во время родов, так и после их окончания. В каждый период они профилактируют различные сосудистые осложнения во время родовой деятельности, связанные с венозным застоем:
- При естественных родах. Компрессионный трикотаж способствует лучшему кровообращению и предотвращает застой венозной крови в сосудах, перерастяжение стенок и их возможные разрывы в родах. Также их ношение является хорошей профилактической мерой возникновения венозной сетки и варикоза в дальнейшем.
-
При кесаревом сечении. Операция Кесарево сечение, как и любая другая, повышает риски тромбоза и тромбоэмболии. Хирургическое вмешательство является стрессом для организма роженицы. Организм реагирует на разрез тканей. В кровь выбрасываются вещества, направленные на понижение рисков кровопотери. Женщина находится в малоподвижном лежачем состоянии.
Замедляется кровоток в венозных сосудах нижних конечностей. Все эти факторы приводят к увеличению вероятности появления тромбов в сосудах в еще большей степени, чем при естественных родах.В этой ситуации чулки будут равномерно распределять кровь по конечностям, стимулируя кровоток.
- После родов. После рождения ребенка организм женщины испытывает сильный стресс. Иммунитет падает, силы восстанавливаются. Для улучшения кровотока и общей профилактики варикозного расширения вен, а также для профилактики тромбозов и тромбоэмболий врачи советуют носить компрессионный трикотаж после родов.
Предлагаем посмотреть видео о необходимости применении компрессионных чулков на период родов:
https://youtube.com/watch?v=W8r8E28Ynes
Осложнения заболевания
Лечение демодекоза на лице должно проводится исключительно с привлечением врача. Самолечение или игнорирование этой проблемы может не только не принести желаемого результата, но и ухудшить течение патологии. Кожные расчесы и регулярное травмирование кожи (вследствие сильного зуда и желания больного удалить высыпания механическим путем) приводят к нарушению барьерной функции. В результате этого значительно повышается риск развития гнойничковой инфекции, которая может иметь разлитой характер и поражать большие участки тела.
Помимо этого, данное заболевание (особенно демодекоз на лице у женщин) приводит к психологическим проблемам. Вследствие появления видимых дефектов пациент становится замкнутым, начинает стесняться своей внешности и перестает вести полноценный образ жизни (закрывается от внешнего мира, перестает общаться с людьми, предпочитает находиться в одиночестве). При усугублении этой проблемы развившиеся комплексы могут перерасти в психозы, неврозы и затяжные депрессии.
У большого количества людей с данным диагнозом выявляются сопутствующие патологии (желудочно-кишечного тракта, желез внутренней секреции и прочие) и хронические инфекционные очаги. Демодекозное поражение организма способствует усугублению этих состояний и, соответственно, ухудшению самочувствия.
Признаки диастаза мышц живота
Длительное время патология имеет бессимптомное течение. Проявления нарастают по мере развития расхождения и появления осложнений. И если у женщин признаки диастаза прямых мышц живота максимально проявляются после беременности и родов, то у мужчин — только тогда, когда патология уже находится в запущенном состоянии.
Главным и самым заметным проявлением патологии является округлое выпячивание по вертикали живота. Если намеренно напрячь мышцы пресса, становится виден желобок между правой и левой половинами корпуса. При этом у мужчин даже при интенсивных силовых тренировках пресс не прорабатывается в достаточной мере и не приобретает желаемый рельеф.
Если болезнь прогрессирует, патологическое строение мышечной ткани и нарушения в работе мышц становятся причиной и других, более опасных характерных проявлений. Возникают:
- болевые ощущения в позвоночнике, пояснице;
- нарушения осанки;
- повышенная утомляемость;
- дисфункция желудочно-кишечного тракта, которая сопровождается изжогой, отрыжкой, болями, запорами, метеоризмом.
На третьей стадии патологии возможны опасные осложнения, которые проявляются в виде:
- птоза, опущения внутренних органов;
- кишечной непроходимости;
- недержания мочи;
- почечных колик;
- чувства тяжести в ногах во время ходьбы;
- атрофии мускулатуры в области живота.
Симптомы витилиго
Проявление заболевания начинается с появления первичного белого пятна. Пятно может появиться как на гладкой кожи, так и на слизистых оболочках, пятна могу увеличиваться в размерах и начать сливаться между собой, чаще всего очаги носят симметричный характер.
Очаги локализуются очаги чаще всего на конечностях, преимущественно на сгибательных и разгибательных поверхностях, лице, кожных складках, в местах постоянной травматизации, трения. Надо отметить, что витилиго не появляется в области ладоней и подошвы
Усиление пигментации вокруг очага
Одним из характерных признаков витилиго является ободок гиперпигментации вокруг очага, он может быть лишь незначительно темнее здоровой кожи на данном участке.
Обесцвечивание волос внутри очага
Обесцвечиваются волосы кожи тела, головы, брови, борода и т.д.
Грыжа по наследству
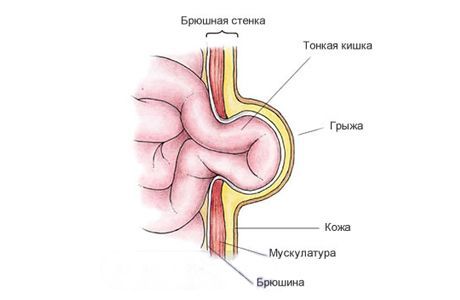
Пластика передней брюшной стенки при грыжах у детей
Стоимость: 52 000 — 80 000 руб.
Подробнее
составляют до 30% всех хирургических заболеваний у детей. Название отдельных видов грыжи обычно соответствует месту ее анатомической локализации. По частоте обращения они распределяются примерно следующим образом: паховые грыжи — 81%, пупочные — 15%, грыжа белой линии живота — 3,5%, бедренная грыжа — 0,5%. Согласно современным представлениям, причиной возникновения грыж передней брюшной стенки у детей являются:
1. Нарушение генной информации (многие наследственно обусловленные патологические синдромы включают в себя грыжу).
2. Разнообразные внешние воздействия на плод во время беременности (физические, химические, биологические, а чаще инфекционные).
3. Дефицит дифференцирующих гормонов матери и плода (нарушение баланса между «мужскими» и «женскими» гормонами).
Перечисленные факторы, воздействуя на соединительную ткань плода, вызывают общую задержку внутриутробного развития. Эта задержка выражается, в частности, в недостаточном развитии коллагеновых волокон соединительной ткани, что в свою очередь проявляется в неправильном формировании различных тканей, прежде всего мезенхимального происхождения — кожи, апоневроза, мышц, костей и в том числе структур пахового и бедренного каналов. У девочек грыжи наблюдаются в 9-10 раз реже, чем у мальчиков, что связано с физиологическими особенностями строения организма.
Причины
Выпуклый пупок у новорожденного появляется по трем основным причинам:
- пупочная грыжа;
- пупочный свищ;
- естественная анатомическая особенность.
Рассмотрим симптомы и факторы, способствующие появлению каждой из причин, подробнее.
Пупочная грыжа
Распространенное явление у грудных младенцев. Возникает сразу после рождения или в течение первого года жизни. У младенцев в возрасте нескольких дней образуется по следующим физиологическим причинам:
- слабость мышц брюшной полости и пупочного кольца;
- генетическая предрасположенность к патологии;
- негативное воздействие на плод в период беременности мамы (химическое, физическое, инфекционное);
- недоразвитость пупочного кольца;
-
аномальные особенности расположения внутренних органов.
Такой дефект считается врожденным. Грыжа на пупке формируется и становится заметной в течение первого месяца жизни малыша.
Приобретенная патология проявляется обычно до 1 года и провоцируется следующими причинами:
- понижение тонуса мышц брюшной полости из-за сопутствующих заболеваний, например рахита или гипотрофии;
- запоры, колики, повышенное газообразование;
- сильный плач;
- частый кашель.
Пупочная грыжа выглядит как выпирающий мешочек, плотный или мягкий.
Может быть почти незаметной в состоянии покоя и вылезать при напряжении мышц живота. Если не обращать внимания на дефект, не устранить его вовремя, патология приведет к опасным последствиям для жизни и здоровья ребенка:
- воспаление с отеком;
- кишечная непроходимость;
- некроз кишки;
- сепсис внутренних органов.
У большинства детей грыжа проходит к 5 годам, когда стенки брюшной полости укрепляются. Этому способствуют массаж пупка, гимнастика, выкладывание на животик. Если улучшений не отмечается, диаметр выпуклости более 2 см, назначается операция.
Пупочный свищ
Самый опасный вариант патологий пупка для грудных младенцев. Это врожденная аномалия развития желчных и мочевыводящих протоков в период вызревания малыша внутри утробы. Свищ представляет собой отверстие в пупке, которое соединяет пупочное кольцо с органами брюшной полости напрямую. Через пуп могут выходить отходы жизнедеятельности, желчь, моча, кровь.
Есть два вида свища: внешний и внутренний. Внешний менее опасен, появляется из-за неправильного ухода за пупочной ранкой вследствие занесения инфекции на место среза пуповины.
Причиной внутренней патологии являются:
- аномалии развития тканей у плода;
- слабые мышцы брюшины;
- курение будущей мамы;
- ошибки акушера при накладывании нити на пупок, его перерезании;
- травма кишечника;
- защемление пупочного кольца врожденной или приобретенной грыжей;
- инфекция, занесенная в период заживление пупочка у новорожденного из-за неправильного ухода.
Решить проблему внутреннего свища у младенца консервативно нельзя, используется единственно верный метод лечения – операция. Внешний тип лечится противовоспалительными мазями, противомикробными лекарствами и гигиеническими процедурами.
Понять, что у малыша свищ, можно по следующим симптомам:
Ткани краснеют, воспалены, могут гноиться.
Из пупа исходит неприятный запах, даже вонь.
Пупочек кровоточит, мокнет, заметны выделения мочи, фекалий.
Мамы обращают внимание на сквозное отверстие внутри пупочной ранки.
У малыша поднимается температура на фоне других внешних признаков патологии.
Естественная выпуклость
Пупок у малыша может надуваться и выпячиваться из-за высокой перевязки отсеченной пуповины акушером. Выпуклость при этом не болит, малыш чувствует себя спокойно, на прикосновения к животу не реагирует, отечность тканей не наблюдается. Страшного ничего нет, но удалить этот дефект все же стоит по следующим соображениям:
- Торчащий пупок мешает при одевании ребенка. Ткани в дальнейшем могут быть сильно повреждены механически.
- Выпуклость касается памперсов, трусиков, застежек на брючках. Это причиняет дискомфорт малышу, кожа зудит и воспаляется от трения.
- Длинный пупок выглядит неэстетично.
Восстановление обычного размера пупочка можно проводить в младенческом возрасте и в более старшем – выбор за родителями.
Лечение
Лечить заболевание нужно, как правило, при помощи операции. Она может проводиться как до, так и после рождения.
Перинатальная хирургия
Может быть назначена на 19-26 неделе беременности и признана самым эффективным методом избавления ребенка от грыжи. Операция позволит закрыть анатомическую аномалию в позвоночном столбе, в результате чего спинной мозг возвращается на место и является защищенным от воздействий. Среди причин появления спинномозговой грыжи у новорожденных в этом случае могут быть естественные роды, поэтому после операции родоразрешение женщины будет производиться путем кесарева сечения. Этот метод позволяет обеспечить максимально нормальную жизнь ребенку. Среди недостатков метода то, что делают такие операции, как и операции недоношенным детям, только за рубежом. Специалистов, способных произвести такую операцию в России, на данный момент единицы.
Послеродовая хирургия
Этот вид лечения возможен в первые несколько дней после появления на свет, далее оно не имеет смысла. Операция приведет к удалению разрастания, но будут наблюдаться существенные проблемы с развитием, может понадобиться дополнительная операция. На продолжительность жизни влияет не только тип грыжи, но и наличие гидроцефалии.
Оперативное лечение детской пупочной грыжи в Центре Лазерной Медицины
или почему не надо бояться идти к детскому хирургу
Если время, отпущенное природой здоровью Вашего малыша на самоизлечение подходит к концу, если все Ваши добросовестные усилия помочь ребёнку справиться с этой небезобидной патологией не дали результата, значит не стоит медлить и собравшись с духом принимайте решение об оперативном лечении грыжи.
Обратите внимание, что уникальность ребёнка для родителей не распространяется на его заболевание для врача. Если детский хирург имеет несколько десятков операций по устроению пупочной грыжи, то его профессиональный опыт достаточная гарантия успешности операции
Когда Вы имеете дело с врачом, выполнившим сотни подобных операций, то у родителей малыша есть объективная причина быть совершенно уверенными в успешном оперативном лечении их ребёнка.
Дорогие родители.
Получить квалифицированную помощь по вопросам лечения пупочной грыжи, а также грыжевых выпячиваний другого генеза, можно в отделении детской хирургии многопрофильной клиники «Центр Лазерной Медицины».
Мы широко применяем современные эффективные методики лечения для достижения положительного результата. Отделение оборудовано по самым современным стандартам, поэтому Ваше пребывание в стационаре будет максимально комфортным.
Когда нужно срочно обращаться к доктору
В домашних условиях достаточно точно можно отличить патологию от естественного состояния, когда у ребенка вылез пупок
Однако для определения точной причины нарушения важно обращаться к доктору. Делать это необходимо как можно скорее после появления первых признаков выпячивания
Особенно в таких случаях:
- у ребенка постоянно наблюдаются проблемы с работой кишечника;
- регулярно случаются запоры и вздутие, массаж не помогает;
- в области пупка появляется гиперемия;
- из ранки начинаются выделения любого характера, особенно опасны гнойные.
Если причиной выпячивания станет грыжа, высок риск ее ущемления и опасных последствий для жизни новорожденного.
Методы лечения демодекоза
Лечение демодекоза – процесс длительный. В среднем он занимает 4-6 недель, но в некоторых случаях может потребоваться несколько месяцев.
Сложность лечения демодекоза, в частности, в том, что наиболее эффективные средства против клеща довольно токсичны. Поэтому средства для лечения демодекоза подбираются индивидуально, в зависимости от степени поражения и состояния больного.
Лечение должно быть комплексным. Курс лечения включает в себя как местную, так и системную терапию.
Местная терапия
Местная терапия при демодекозе направлена на подавление активности клеща. Без применения средств местной терапии рассчитывать на успех лечения нельзя.
Системная терапия
Системная терапия при демодекозе предполагает меры по укреплению иммунитета и нормализации обмена веществ.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку

