Беременность после эко по неделям
Содержание:
- Что происходит с зародышем на 1 неделе беременности?
- Второе плановое УЗИ: на 20-24 неделе
- Как считается срок беременности при ЭКО
- Календарь беременности
- Современные способы рассчитать примерную дату родов
- Сроки беременности: методы подсчета
- Первый триместр: 1-13 неделя
- Акушерский и гестационный, гинекологический, эмбриональный срок беременности: в чем разница?
- Советы для женщин на 1 неделе беременности
- Чем акушерский срок отличается от эмбрионального?
- Чем акушерский срок отличается от эмбрионального
Что происходит с зародышем на 1 неделе беременности?
Всё начинается с того, что в промежутке с 10 по 19 день после последних месячных происходит овуляция: один из фолликулов в яичниках женщины увеличивается в размерах, созревает, и из него в брюшную полость выходит готовая к оплодотворению яйцеклетка. Её «ловят» ворсинки, которые находятся на конце маточной трубы. В течение 12–24 часов после выхода из яичника яйцеклетка сохраняет способность к оплодотворению. Сперматозоиды более «живучие» – они могут находиться внутри женщины и сохранять способность к оплодотворению в течение 6 дней. Поэтому секс за несколько дней до овуляции тоже помогает забеременеть. Яйцеклетка (которая, кстати, является самой крупной клеткой человека) встречается со сперматозоидом в маточной трубе. Образуется зародыш, который затем опускается в полость матки и прикрепляется к ее стенке. С этого момента он начинает быстро расти. Уже на этом этапе появляются самые первые зачатки сердца, мозга и позвоночника будущего ребенка. Сразу же определяется и пол, хотя будущие родители еще долгое время не будут о нем знать. Яйцеклетка всегда несет X-хромосому. Если она встретится со сперматозоидом, который несет аналогичную X-хромосому, получится девочка. Если же сперматозоид несет Y-хромосому, будет зачат мальчик. Как раз к концу первой недели зародыш успевает спуститься из маточной трубы в матку. Он внедряется в слизистую оболочку, частично разрушая её – в будущем она восстановится. В течение 1 недели беременности зародыш называется бластоцистом. Он делится на две части: в будущем одна из них (наружная) превратится в плаценту, другая (внутренняя) – в эмбрион. На 7–8 день беременности в развитии зародыша наступает первый критический период. В это время он особенно чувствителен к любым повреждающим воздействиям, будь то вредные привычки женщины, контакт с вредными веществами, стрессы, травмы или гормональные нарушения.
Второе плановое УЗИ: на 20-24 неделе
Обследование во втором триместре – крайне важное мероприятие. К 22 неделе беременности все внутренние системы и органы ребенка практически сформированы и наблюдается его активная двигательная активность, поэтому можно оценить состояние ребенка и детально рассмотреть его со всех сторон
Кроме того, именно тогда будущие родители могут узнать пол ребенка.
Основные цели второго исследования:
- проведение фетометрии – определение биометрических показателей (длина трубчатых костей, окружность головы, живота, бипариетальный и лобно-затылочный размер). По полученным данным вычисляется вес ребенка;
- выявление возможных патологий развития плода;
- оценка размеров, зрелости, структуры и расположения плаценты;
- проведение допплерометрии – исследования маточно-плацентарного кровообращения и кровотока в аорте и среднемозговой артерии плода;
- оценка пуповины – возможно обнаружение обвития вокруг шеи плода, однако на этом сроке это не опасно, поскольку ребенок активно двигается и ситуация может разрешиться сама собой;
- оценка шейки матки. Нормальный размер – не менее 3 см. С приближением родов она укорачивается и сглаживается. Внутренний зев должен быть полностью закрыт. Нарушение этих параметров указывает на истмико-цервикальную недостаточность, требующую наложения швов на шейку матки или введения акушерского пессария.

Как считается срок беременности при ЭКО
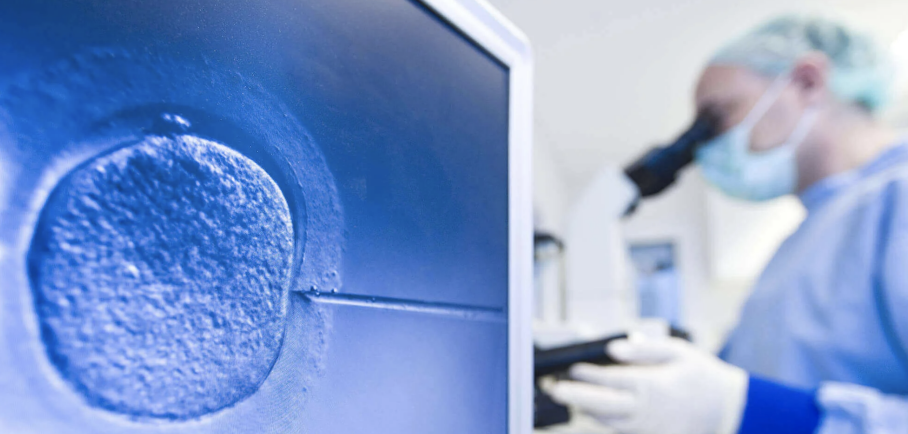
При естественном зачатии точно установить момент наступления беременности невозможно, особенно если будущие родители живут насыщенной половой жизнью. В случае с экстракорпоральным оплодотворением точная дата образования эмбриона известна, так как этот процесс проходит в строго контролируемых условиях. Однако, для определения сроков беременности при ЭКО могут использоваться сразу несколько методов расчета:
- Эмбриологический. Данный метод применяется врачами-репродуктологами и основан на том, что началом отсчета беременности является именно получение жизнеспособного эмбриона, время которого точно известно. После оплодотворения яйцеклетки в инкубаторе полученный из нее зародыш переносится в матку будущей мамы не сразу, а через 3-5 дней – по достижении им стадии бластоцисты. Этот временной отрезок также учитывается при определении сроков беременности. Из-за высокой точности этого метода анализ на ХГЧ, позволяющий установить факт успешного наступления беременности, пациенткам назначается уже на 2 неделе после процедуры.
- Акушерский. Этот метод является универсальным, он применяется для определения сроков беременности не только после ЭКО, но и после естественного оплодотворения. При акушерском способе начальной точкой гестации считается первый день последней менструации. Поэтому расхождение с реальным сроком беременности составляет около 2 недель. Использование менее точного акушерского метода при ЭКО обусловлено тем, что он является стандартом для всех медицинских учреждений. Поэтому, если будущая мама после ЭКО обратится за помощью в другую клинику, это исключит ошибки в сроке определения беременности. Акушерский способ позволяет достаточно точно определить срок родоразрешения – для этого от даты последней менструации отнимаются 3 месяца и прибавляются 2 недели.
- Гинекологический. Срок беременности врач может определить и по результатам гинекологического осмотра женщины. Однако, этот способ эффективен только до 10-14 недели гестации, так как в начальный период развитие эмбриона происходит у женщин практически одинаково и ошибки в данном случае маловероятны. Врач определяет срок беременности по размерам матки и положению ее дна, степени подвижности плода. Начиная со второго триместра развитие ребенка проходит более индивидуально, поэтому точность гинекологического метода снижается – врач сможет назвать лишь приблизительные сроки.
- Ультразвуковое обследование (сонография). УЗИ является стандартной диагностической процедурой для всех беременных женщин независимо от того, зачали они естественным или искусственным способом. Стандартом предусмотрено 3 прохождения этого исследования – на 11-14, на 18-21 и на 30-34 неделях беременности. Однако, женщинам, прошедших процедуру ЭКО, УЗИ может назначаться чаще. До 8 недели гестации сонография позволяет довольно точно определить возраст плода по различным физиологическим критериям – массе, длине, копчико-теменному размеру, толщине воротниковой зоны, окружности головы, живота и т. д. Далее эмбрион начинает развиваться более индивидуально, поэтому эффективность данного метода снижается. Он начинает использоваться главным образом для оценки соответствия параметров плода установленным нормам.
- Анализ на ХГЧ. Хорионических гонадотропин (ХГЧ) – гормон, который начинает выделяться плацентой практически сразу после имплантации эмбриона в матку женщины (примерно через 5-6 дней после переноса). Так как в первые дни это вещество вырабатывается в малых количествах, анализ на его содержание назначается на 4 неделе гестации. Тест на ХГЧ является вспомогательным методом определения сроков беременности. Это связано с тем, что концентрация этого гормона в организме женщины подвержена значительным колебаниям под воздействием различных факторов и не может дать точных данных.
Приблизительно рассчитать срок беременности при ЭКО женщина может и самостоятельно по шевелению плода. Как правило, активно двигаться будущий малыш начинает на 19-20 неделе. Поэтому, если будущая мама ощущает отчетливые толчки ребенка, в большинстве случаев это означает, что половина срока вынашивания уже прошла.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Календарь беременности
Чтобы облегчить жизнь будущим мамам и избавить их от лишних переживаний, существуют специальные мобильные приложения, которые позволяют следить за размерами плода, своим состоянием, правильно питаться, наконец, рассчитать приблизительную дату родов. В случае зачатия при помощи ЭКО сделать это значительно проще, поскольку дата переноса эмбриона в матку известна точно. Такие приложения дают возможность:
-
Узнать, какие анализы проводятся в указанный период;
-
Что происходит с телом будущей мамы в данный момент;
-
Рост, вес и прочие параметры малыша в конкретный момент;
-
Иногда – узнать подробности анатомического развития малыша.
Индивидуальные особенности беременности, а также способ зачатия (естественный или при помощи ЭКО), такие программы не учитывают. Однако, на данный момент это один из самых доступных способов для тех, кто не знает, как считается срок беременности при ЭКО.
Ведение календаря беременности – обязательная процедура, которая позволяет не только определить приблизительные сроки появления ребенка на свет и отслеживать нормы его развития, но и снять с себя лишний стресс, дискомфорт. Каким бы способом не осуществлялось зачатие, наблюдение в женской консультации обязательно.
В то же время стоит, особенно на ранних сроках, консультироваться со своим репродуктологом, чтобы избежать путаницы в определении сроков.
Современные способы рассчитать примерную дату родов
О том, что беременность длится в среднем 280 дней по сроку, указываемому в обменной карте гинекологами, известно давно. Осталось разобраться, как на основании этих знаний предположить день родов. На сегодняшний день существует несколько способов расчёта ПДР.
По последним месячным
Зная день, в который начались последние месячные перед беременностью, нужно прибавить к нему 280 дней для получения примерной даты родов. Например, менструальное кровотечение было с 1 по 5 мая, приплюсовываем к 1 мая десять лунных месяцев по 28 дней в каждом. Роды произойдут приблизительно 5 февраля. Ещё проще воспользоваться специальной формулой Негеле для беременных — ПДМ — 3 месяца + 7 дней, где ПДМ — это день начала менструации перед зачатием. Например, последние месячные начались 10 июня. Отнимаем 3 месяца и прибавляем 7 дней. ПДР у нас получается 17 марта. Расчёты, основанные на месячном цикле, именуются акушерским сроком беременности, включающим в себя время до овуляции и возможности зачатия.
Расчёт ПДР по началу месячных точнее, чем по овуляции и зачатию, хотя бы из-за того, что эта дата известна женщине, а остальные остаётся только предполагать
По дате зачатия
Если считать беременность от её фактического начала, то она длится 266 дней (280 — 14 дней до зачатия). Сложность состоит в том, что зачатие трудно определить самостоятельно, поэтому в карту заносится акушерский срок. Но если вам каким-то образом удалось установить дату зачатия, то прибавив к ней 266 дней, получим ПДР. Например, незащищённый половой контакт был 11 марта и зачатие произошло в тот же день, малыш появится на свет 23 ноября.
По дню овуляции
Высчитывая ПДР этим способом, сталкиваемся с похожими проблемами, как и по зачатию. Овуляция происходит на 12–14 сутки при цикле в 28 дней, но если цикл нерегулярный или стабильно больше либо меньше (22–35 дней), угадать её начало сложно. Только планирующим беременность и следящим за овуляцией с помощью аптечных тестов или измерения базальной температуры можно рассчитывать на более или менее точный результат. Яйцеклетка выходит из фолликула для оплодотворения обычно не чаще одного раза в месяц, а зачатие после этого возможно ещё максимум 2 суток. Таким образом, для подсчёта ПДР по овуляции к её предполагаемому дню нужно добавить 268 дней, из которых 2 — до оплодотворения и 266 сам срок вынашивания. Например, овуляция была 15 июля, значит, роды ждать 8–10 апреля.
По результатам ультразвукового исследования
Современная аппаратура позволяет узнать срок беременности вплоть до дня. Но при условии, что ультразвуковое исследование (УЗИ) проводится до 12 недель, когда все эмбрионы развиваются похоже. После первого триместра малыши различаются размерами в зависимости от генов. Чтобы высчитать ПДР, нужно уточнить, акушерский или эмбриональный (от зачатия) срок подразумевается врачом, а затем воспользоваться формулой Негеле либо расчётом по дате зачатия. Например, УЗИ 27 июля показало 4 недели и 3 дня беременности. По акушерскому сроку будем считать с 25 июня, формула Негеле подсказывает дату родов 1 апреля. А если срок эмбриональный, тогда ребёнок родится 17 марта.
УЗИ во втором и третьем семестрах даёт множество информации относительно пола и общего развития плода, но срок беременности вплоть до 2–3 дней можно узнать только в первые 12 недель
По дате первого шевеления
Когда первый триместр позади, подтвердить срок беременности вместо УЗИ может сам плод своими движениями. Первородящие начинают ощущать лёгкие пинки за 20 недель до родов, а уже рожавшие — за 22 недели до ПДР. То есть если шевеление начало чувствоваться 25 июля, впервые готовящаяся стать мамой женщина родит 12 декабря, а повторнородящая — 26 декабря.
По медицинскому осмотру
Опытные гинекологи способны методом ощупывания определить срок беременности. К четвёртой неделе матка достигает размеров среднего куриного яйца, к восьми неделям она увеличивается до крупного лимона, а к концу первого триместра начинает выдвигаться из лобковой кости. Точная диагностика возможна в первые 2 месяца беременности. Высота стояния дна матки в качестве определения срока беременности не очень котируется у медиков. Погрешность возможна из-за многоводия или просто крупных размеров плода. До 13 недель врач при осмотре предполагает срок беременности, опрашивает женщину о последних месячных и заносит в медицинскую карту акушерский срок с указанием предполагаемой даты родов. Затем ПДР подтверждается или корректируется результатами ультразвукового исследования.
Сроки беременности: методы подсчета
Существует несколько способов определения срока беременности при ЭКО:
Эмбриональный срок
рассчитывается с момента подсадки жизнеспособного эмбриона в матку женщины. Слияние яйцеклетки и сперматозоида происходит искусственным путем – в специальной чашке — планшете или методом ИКСИ, руками эмбриолога. Полученный эмбрион помещают в инкубатор и выдерживают при определенной температуре в течение нескольких дней. Подсадка эмбриона осуществляется на 3-5 день (зависит от состояния эмбриона, а также здоровья женщины, ее готовности). После переноса эмбриона календарь беременности составляется за вычетом этих дней. Первые анализы на ХГЧ назначаются уже на 12-14й день после переноса эмбрионов.
Акушерский срок
Универсальный способ определения срока беременности, к которому прибегают в женских консультациях. Точную дату зачатия с его помощью определить не получится, поскольку точкой отсчета принято считать первый день последней менструации. Расхождение между акушерским и эмбриональным способом составляет две недели, но дата родов, при регулярном цикле, получается одинаковой.
УЗИ
Обязательное обследование, которое назначается всем беременным пр установлении факта беременности (на 23-25й день после переноса), регистрации сердцебиения (на 34-35й день), а затем — на сроках 11-13 недель, 18-21 неделя и 30-34 недели. Если зачатие происходило при помощи ЭКО, УЗИ может потребоваться чаще – точные даты исследования назначаются лечащим специалистом. И, если до 8й недели УЗИ помогает убедиться в правильной имплантации плодного яйца, количестве эмбрионов и наличии сердцебиения, то дальнейшие исследования дают возможность очень эффективно контролировать течение беременности (всех аспектов – размера плода, наличия пороков развития, состояния плаценты и кровообращения в матке).
Несмотря на то, что эмбриональный способ позволяет составить точный календарь беременности при ЭКО по неделям, в женских консультациях срок ее беременности по-прежнему рассчитывают по неделям акушерским. Этот способ более привычен врачам – акушерам и учитывается при расчете дородового отпуска и срока родов.
Определить примерный срок беременности можно и способом регистрации первого шевеления. Как правило, малыш начинает толкаться на 19-20 неделе (у повторнобеременных на 17-18й неделе); событие волнительное, и дополнительно дает информацию для подсчета даты родов.
Анализы во время беременности после ЭКО
Анализ крови на хорионический гонадотропин (ХГЧ) является основным анализом при беременности, который также позволяет установить сам факт имплантации. Проводится обычно на 4-5 акушерской неделе (на 12-14й день после переноса эмбрионов).
Календарь беременности после ЭКО составляется с учетом и эмбрионального и акушерского сроков, и данных УЗИ. Ведение календаря позволит избежать путаницы в сроках.
Гинекологический осмотр
Для определения срока беременности так же используется оценка возраста плода по размерам матки. Точность подобного метода зачастую приблизительная, однако, она позволяет сориентировать будущую маму и наблюдающего беременность специалиста при рутинных осмотрах, без проведения УЗИ. Процедура проводится врачом-гинекологом и на ранних этапах беременности (до 14 недель) дает довольно точные результаты. С начала второго триместра корреляция между размерами матки и сроком беременности падает (у каждой женщины свои особенности), поэтому построение прогнозов таким способом становится проблематичным.
Первый триместр: 1-13 неделя
На «старте» после зачатия формируется зародыш, но признаки слабо ощутимы мамой. Подробности:
1 неделя — чтобы появилась беременность, необходимо прикрепление яйцеклетки, идущей по трубам к стенке матки. Будущая мама глубже ощущает мир, становится задумчивей. Многие женщины на этой стадии ощущают симптомы, как перед месячными — тянет поясницу, ноет в животе. Для определения срока беременности в неделях и вычисления даты родоразрешения по последним менструальным дням используйте наш калькулятор беременности. Старайтесь не пить таблетки и правильно питаться;
2 неделя — в яичниках созревает фолликул во время овуляции, затем он лопается, яйцеклетка выходит наружу, становится чувствительной грудь, немного повышается раздражительность, но и повышается либидо. Никаких саун и бань в этот период! Никакого подъема тяжестей! Только зарядка, плавание, отказ от курения, оранжевые соки и зеленые овощи, богатые фолиевой кислотой, помогающей усваивать железо! Изменяются вкусовые привычки, часто хочется в туалет, снижается давление;
3 неделя — зародыш живет в теле матери, яйцеклетка оплодотворяется сперматозоидом, делится, через 2,5 недели достигает матки, которая к концу это срока становится рыхлой. Ничто не мешает яйцеклетке надежно прикрепиться к слизистой оболочке. Изменяется обмен веществ, грубеют молочные железы. Нужно заменить конфеты орехами, употреблять продукты, богатые кальцием, белками, фолиевой кислотой, железом;
4 неделя — мама обнаруживает задержку менструации, может появиться подташнивание, недомогание. Гормоны, выделяющиеся при беременности, можно заметить уже в моче при лабораторном анализе. У зародыша закладываются внутренние органы, маме необходимы витамины;
5 неделя — утолщается матка, кроха похож на головастика, но у него уже формируются глаза и ноздри, уже имеется сердце, образуется основа скелета. Малыш получает из крови матери питание и кислород. Яичники женщины активно выпускают прогестерон, снижается иммунитет у матери. За 7 дней эмбрион вырастает до половины сантиметра;
6 неделя — идет формирование плодного пузыря, защищающего эмбрион от любых неприятностей, ежечасно развивается нервная и кровеносная системы. Происходят процессы создания головного мозга, печени, органов дыхания, поджелудочной железы. Малыш вырастает до 1,3 см;
7 неделя — размер головы зародыша достигает 0,8 см. Образуется зрительная система, нервные трубки утолщаются, верхняя часть кишечника выделяет пищевод, желудок и глотку, под нижней заметен мочевой пузырь, прямая кишка, у мужских эмбрионов — простата. У женщины кожа лица может стать жирной в этот период, как у подростка. Гормональные изменения могу вызывать зуд. При любых неприятностях лучше обращаться к врачу за консультацией;
8 неделя — максимальное развитие получает нервная система, продолговатый мозг готов к работе, уже окончательно сформировался спинной и головной мозг, глаза еще без век, имеется носик, на ручках появляются пальчики и локтевые суставы. Матери стоит беречься от инфекций;
9 неделя — начинается третий месяц, лицо обретает человеческие черты, образуются веки, появляется сосательный рефлекс, циркулирующая внутри крошечного организма кровеносная система, сердечко обретает три камеры, бронхи ветвятся. Грудь мамы увеличивается настолько, что требуется следующий номер бюстгальтера. Матка увеличивается, связки растягиваются, тянущие ощущения внизу живота для этого периода — норма;
10 неделя — 5-сантиметровый эмбрион уже считается плодом, на УЗИ можно рассмотреть его пол. Его нервная система разделилась на центральную и периферическую, полушария мозга становятся более самостоятельными. Увеличенная матка нащупывается даже руками, постоянно хочется в туалет;
11 неделя — тело малыша постепенно распрямляется, достигает 5,9 см, ножки начинают активно догонять ручки, у глаз образуется радужка, появляются лимфоциты. Почки матери испытывают двойную нагрузку, выводя продукты обмена за двоих;
12 неделя — 50-граммовый плод вырос до 7 с лишним сантиметров, заметно движение грудной клетки при дыхании, сердце бьется более 150 ударов в минуту, формируются молочные зубы, голосовые связки, диафрагма. Матери нужно высыпаться, заниматься физкультурой, хранить спокойствие;
13 неделя — плацента достигла 16 мм, став надежной защитой для малыша. С этого момента организм выдержит даже прием антибиотиков, если это будет необходимо. Для костей и ребер нужен кальций. Без подкожной жировой клетчатки кожа выглядит сморщенной. У мамы могут появиться запоры, снизится давление, беспокоят почки
Важно правильно питаться, чтобы набрать за всю беременность не более 11 кг, для многоплодной беременности — не более 17 кг;
Акушерский и гестационный, гинекологический, эмбриональный срок беременности: в чем разница?
Из разъяснений становится понятно, что акушерский срок и реальный возраст плода будут между собой отличаться, но гестационный возраст плода соответствует акушерскому сроку. Опять неразбериха? Не совсем.
Начнем по порядку. Акушерский срок и гестационный — это одно и то же, слова-синонимы. Гестация в переводе с латинского «gestatio» обозначает «ношение». Этим термином обозначают возраст плода, отсчитывая его от первого дня последних месячных, чтобы в связи индивидуальными особенностями, нюансами и отличиями у разных женщин не возникало путаницы.
Такого понятия, как гинекологический срок беременности, вообще не существует. Но опытный гинеколог во время осмотра женщины на гинекологическом кресле уже с первых недель беременности способен определить приблизительный срок по размеру матки.
Эмбриональный срок соответствует реальному возрасту плода, то есть он отсчитывается с момента зачатия, когда образовалось плодное яйцо. Поскольку это возможно лишь в дни овуляции, а у большинства женщин она происходит на 13-15 день менструального цикла, то обычно эмбриональный срок беременности составляет на 2 недели меньше, чем акушерский (в отдельных случаях эта разница может достигать и 3-4 недели, и даже больше). Отсюда и вытекает несоответствие Ваших подсчетов (если Вы знаете приблизительную дату зачатия) с подсчетами гинеколога или данными УЗИ: при проведении ультразвукового исследования специалист ориентируется тоже на акушерские недели.
Советы для женщин на 1 неделе беременности
В первую очередь, если у вас есть вредные привычки, от них нужно отказаться с самого начала беременности. Алкоголь, курение, кофеин – строго противопоказаны. Если вы принимаете какие-либо лекарства, нужно проконсультироваться с врачом – возможно, их прием придется прекратить. Доктор может порекомендовать вам принимать фолиевую кислоту в дозировке 400 мкг ежедневно. Это поможет предотвратить некоторые врожденные пороки развития сердца, головного и спинного мозга у ребенка. Обязательно запишите, в какой день у вас в последний раз были месячные. Это поможет точнее определить срок беременности. Если вы с партнером еще не посещали центр планирования семьи – самое время это сделать. Необходимо выяснить, есть ли у будущего ребенка риск генетических нарушений, и, если есть – насколько он высок. Если вы подозреваете, что у вас могла наступить беременность, стоит ограничить пребывание в общественных местах, особенно в сезон простуды. Переходить на здоровое питание нужно еще до беременности, на этапе планирования ребенка. Отказаться следует не только от кофе, но и от чая, и от других напитков, содержащих кофеин. Противопоказан шоколад, жареная пища. Рацион, который содержит легкоусвояемые углеводы, способствует возбуждению нервной системы будущей мамы. Если у вас есть возможность – получите консультацию диетолога. Во время всей беременности строго противопоказана рентгенография и компьютерная томография. Рентгеновские лучи могут причинить вред ребенку и вызвать врожденные пороки развития, особенно на ранних сроках.
Чем акушерский срок отличается от эмбрионального?
Оба эти способа определения срока можно считать относительно достоверными. Основные различия уже были рассмотрены выше, и можно лишь подытожить:
- Акушерский срок беременности отсчитывается от начала созревания яйцеклетки, эмбриональный — с момента слияния яйцеклетки и сперматозоида и создания эмбриона.
- Разница между двумя сроками обычно составляет 2-3 недели.
- При первом посещении врача и постановке на учет будет определен именно акушерский срок беременности, и именно на него будет ориентироваться специалист все 9 месяцев.
Оба эти способа определения даты родов считаются условно точными, поскольку расхождение в несколько дней или даже недель может обуславливаться рядом причин. Чем тщательнее женщина следит за своим здоровьем, циклом и тщательнее готовится к беременности, тем выше шанс наиболее точного определения срока. Кроме того, обязательно учитываются данные УЗИ, которые являются самыми точными и научно обоснованными.
Специально для beremennost.net – Елена Кичак
Чем акушерский срок отличается от эмбрионального
Например, если у женщины овуляция произошла на 53 день цикла, то разница в таком случае 53 дня. Такое возможно при синдроме поликистозных яичников, гормональных нарушениях, стрессах, приеме некоторых препаратов.
Также существуют случаи, когда последние месячные у женщины были перед предыдущей беременностью. Далее она кормила грудью, и в это время была лактационная аменорея (отсутствие менструации). При снижении количества кормления у нее начала созревать яйцеклетка, а далее при встрече со сперматозоидом в период овуляции наступила беременность. В данном случае об акушерском сроке как таковом говорить не приходится, ведь менструация была больше года назад!

