9 месяц беременности
Содержание:
- Рекомендации врачей
- Четвертый месяц беременности
- Встречи с врачом на 8-м месяце
- Предвестники родов
- Четвертый месяц беременности
- Когда ехать в роддом
- Медицинские обследования
- Выделения на 7 месяце
- Выделения
- Какие симптомы у токсикоза?
- На что следует обратить особое внимание?
- Третий месяц беременности
- Анализы и исследования
- Какие бывают фазы менструального цикла?
- 9 месяц беременности: что происходит с плодом?
- Когда у малышей выпадают молочные зубы
- Как считать неблагоприятные для беременности дни?
- Что происходит с плодом?
- Частые походы в туалет
Рекомендации врачей
Организм будущей мамы полным ходом готовится к предстоящим родам, происходят изменения в работе нервной системы, что определяет особое рассеянное состояние. Чтобы не спровоцировать роды преждевременно, женщине стоит себя беречь и использовать всё свободное время для отдыха. Умеренная физическая активность допускается и рекомендуется, но только если нет никаких противопоказаний. На последнем месяце также желательными остаются ежедневные неспешные прогулки на свежем воздухе, занятия йогой для беременных и посещение специальных занятий в бассейне. Основное правило — избегать переутомления. Беременной запрещено:
- поднимать тяжести;
- посещать сауны и бани, принимать горячие ванные;
- любые занятия, связанные с сильными вибрациями, в том числе длительные поездки в общественном транспорте;
- подвергаться воздействию стресса;
- принимать медикаменты без назначения врача.
Сексуальная жизнь в конце беременности может стихнуть в силу некомфортного состояния женщины. Однако если есть желание, то здоровые отношения с половым партнёром пойдут только на пользу, главное избегать резких и слишком активных движений. При возникновении тенденции к перенашиванию врачи даже рекомендуют беременным заниматься сексом — это стимулирует матку и на последних неделях часто становится толчком к началу родовой деятельности.
В рацион 9-й месяц беременности никаких новшеств не вносит. Женщине стоит продолжать следовать принципам правильного питания, избегая солёного, острого, копчёного, жаренного, мучного, а в особенности алкоголя. Основной упор должен быть сделан на полезные каши, свежий овощи, фрукты, нежирное мясо
Особое внимание стоит уделить питьевому режиму: чистую воду в объёме 2 литров в день выпивать нужно, но не стоит слишком превышать это количество, особенно если есть проблема с отёками
Четвертый месяц беременности
Мать. Обычно в этот период заканчиваются все недуги первого триместра. Проходят тошнота, налаживается мочеиспускание, улучшается аппетит.
Животик становится все более и более видимым. Могут быть небольшие отеки лодыжек и ног. Грудь продолжает расти, а чувствительность и болезненность сосков уменьшается. Постепенно женщина становится спокойной и довольной. Влагалище становится более эластичным, возможна активация полового возбуждения. В конце месяца можно почувствовать первые движения плода.
Тесты, которые вы должны сделать в 15-20 недель беременности: иммунные антитела (анти-Rh), анализ крови, анализ мочи, HBs, измерение артериального давления, масса тела, акушерское обследование (высота нижней части матки), тест PAPP-A и тройной ХГЧ, оценка pH вагинального секрета.
 Измерение массы тела
Измерение массы тела
Ребенок. Интенсивно окостеневает скелет плода, появляются суставы. Также присутствуют внешние гениталии. Если ребенок — девочка, в яичниках образуются яйцеклетки.
Появляется сосательный рефлекс, ребенок открывает рот и глотает околоплодные воды. Его движения становятся более интенсивными, он может реагировать на звуки.
С 16 недель беременности костный мозг приобретает кроветворную функцию, в кишечнике есть меконий, особый слой защищает нежную нервную ткань. Мозг имеет периоды сна и бодрствования. Тело ребенка становится чувствительным к прикосновению, он также чувствует вкус проглоченной воды, реагирует на свет, отчетливо слышит, потому что внутреннее ухо заполнено жидкостью.
Ребенок имеет размер около 16 см и весит около 130 грамм.
Встречи с врачом на 8-м месяце
В этом месяце вы посещаете доктора дважды, предварительно сдав общие анализы крови и мочи. На каждом приеме врач:
- проводит опрос, оценивая ваше самочувствие;
- делает осмотр на предмет явных и скрытых отеков (во избежание развития такого неблагоприятного состояния, как гестоз);
- измеряет ваш вес, артериальное давление и пульс, окружность живота и высоту стояния дна матки;
- слушает сердцебиение плода, а также определяет его положение в матке.
Если этого не произошло в предыдущем месяце, сейчас доктор может произвести гинекологический осмотр для исследования состояния шейки матки и определения предлежания плода, а также взять анализы на флору и инфекции.На сроке 32 – 34 недели вы пройдете скрининг третьего триместра. В него войдут: КТГ (кардиотокография) и УЗИ (ультразвуковое исследование) плода, а также допплерометрия.
- КТГ — метод ультразвукового исследования сердечной деятельности плода, фиксирующий частоту и характер сердцебиения в состоянии покоя, движения и при маточных сокращениях.КТГ позволяет выявить случаи кислородного голодания (гипоксии), которые требуют наблюдения, а иногда и фармакологического и другого медицинского сопровождения. Результаты этой процедуры не рассматриваются как основание для каких-либо врачебных рекомендаций в отрыве от данных других исследований, проводимых на этом сроке, — УЗИ и допплерометрии.
- Целью УЗИ в третьем триместре является определение степени зрелости и расположения плаценты в матке, количества и состояния околоплодных вод, развития плода, его размера и предлежания, положения пуповины.
- УЗИ в этом месяце будет сопровождаться проведением допплерометрии — ультразвукового исследования кровотока, которое направлено на изучение состояния кровеносной системы плода и сосудов пуповины и плаценты.
По результатам третьего скрининга делаются прогнозы, касающиеся сроков и методов родоразрешения. Некоторые состояния, которые могут обнаружиться во время исследований, рассматриваются как не очень благоприятные для естественного родоразрешения, например предлежание плаценты или тазовое предлежание плода.
Предвестники родов
О некоторых предвестниках родов мы уже сказали, это: опущение животика (из-за занятия ребенком удобной позы для родов) и снижение активности плода. Но существуют и другие предвестники скорых родов:
- Незадолго до родов у беременной может появиться диарея, которая сопровождается рвотой и тошнотой — это нормальное явление, так организм «освобождается» от лишнего перед родами. Такое явление может ожидать мамочку за 1-2 дня до родов.
- Другим предвестником можно считать — снижение аппетита, которое ведет за собой снижение веса или приостановление его роста. Максимальная потеря веса может составлять 1,5-2 кг.
- Уменьшаются отеки. Предвестники родов характеризуются исчезновением отечности, во многом этому способствуют предыдущие симптомы.
- Появляется синдром «гнездования», который заставляет мамочку как можно лучше обустроить свой дом и место пространство для нового члена семьи. Такой предвестник появляется за несколько недель до родов.
- Изменение болевых ощущений. Во третьем триместре беременная часто испытывает боль в спине. Но за несколько дней до родов, боль из-за размягчения костей и давления головки малыша на таз, меняет свою положение и переходит на область лобковой кости.
- Изменение психо-эмоционального состояния беременной. Эмоциональное состояние накануне рождения малыша у женщин может кардинально измениться: если беременная до этого боялась родов, то сейчас она может впасть в предродовую депрессию. Она не захочет ни с кем разговаривать, станет раздражительная, ее может сильно обидеть вопрос близких о ее самочувствии.
- Появляется боль при сокращении матки. Очень часто будущие мамы за несколько недель до родов ощущают схваткообразные сокращения матки (ложные схватки или схватки Брекстона-Хикса), при этом живот только каменеет и ощущается дискомфорт, но не более того. Однако, чем ближе роды, тем более болезненными становятся такие схватки.
- Учащаются позывы к мочеиспусканию.
- Увеличивается количество влагалищных выделений, их цвет меняется на розовый или коричневый.
Таим образом, если вы отметили у себя один или несколько признаков родов, можете быть уверенной — ваш организм уже начал подготовку к родам, и они уже не за горами. Что касается сроков предвестников, то все индивидуально.
Четвертый месяц беременности
У большинства беременных на этом сроке токсикоз прекращается, самочувствие улучшается. О состоянии будущей мамы:
- увеличиваются молочные железы;
- появляется характерная полоса пигментации, соединяющая пупок и лобок;
- живот начинает понемногу округляться и становится заметен;
- в этот период велик риск возникновения запоров – рекомендуется увеличить в рационе количество продуктов, богатых клетчаткой;
- быстрый рост матки может спровоцировать боли в животе, необходим врачебный контроль за ее тонусом.
Состояние плода:
- малыш свободно «плавает» внутри околоплодного пузыря;
- чаще всего именно на этом сроке мама впервые чувствует шевеления ребенка;
- у плода появляются сосательный и глотательный рефлексы;
- у ребенка формируются ногти, волосы, ресницы и брови.
Когда ехать в роддом
Во время первой беременности врачи советуют оставаться дома до тех пор, пока интервалы между схватками не сократятся до 5-7 минут. Роды в среднем длятся около 12 часов. Если в период вынашивания плода не было отклонений и отсутствуют показания на кесарево сечение, в роддом собираются, когда:
- при количестве схваток 12-15 за 1 час;
- схватка длится 1 минуту;
- схватки не прекращаются на протяжении часа;
- схватки не дают отдохнуть, поесть или поспать.
При второй беременности в роддом лучше собираться, когда схватки приходят с интервалом 10 минут. У повторнородящих женщин роды длятся 6-8 часов.
Медицинские обследования
9 месяц – самый сложный отрезок времени. Ведь будущей маме уже тяжело ходить, а посетить врача придется за этот месяц не единожды.
Врач будет проводить замеры артериального давления, направлять женщину на различные анализы, в том числе и на исследования основных показателей жизнедеятельности ребенка – УЗИ, КТГ.
Кроме того, гинеколог будет брать на анализ выделения из влагалища. Это необходимо, чтобы убедиться в отсутствии болезнетворной флоры, которая может передаться малышу во время прохождения родового пути.
Проводятся и другие исследования, решение об их проведении принимает врач на основании других показаний.
Выделения на 7 месяце
В третьем триместре у женщины появляются такие обильные выделения, каких у нее не было на протяжении всей беременности. Если в секрете из влагалища нет ни пены, ни кровянистых примесей, ни белых комков, их обилие не навредит будущей маме. Обратиться к врачу необходимо, если вдруг в белях появятся:
- Соплеобразные примеси желтого или зеленого цвета. Такие выделения бывают при инфекциях.
- Розовые примеси. Это иногда говорит о том, что у будущей мамы подтекают околоплодные воды. Если проигнорировать проблему, плод может пострадать.
- Кровянистые прожилки. Если в секрете будут видны прожилки крови, необходимо обязательно обратиться к врачу: такое состояние опасно вероятностью кровотечения или началом преждевременных родов.

Окрашивание влагалищных выделений в коричневый цвет – симптом патологий у плода, который нельзя оставлять без внимания. В таком случае нужно обязательно сделать дополнительное УЗИ. Беспокойство у беременной должны также вызвать бели с неприятным запахом.
В третьем триместре у будущей мамы появляются также выделения из сосков. Это говорит о готовности груди к кормлению.
Выделения
К концу беременности выделения усиливаются, защищая малыша от инфекций, которые могут проникнуть через влагалище
Сейчас кране важно, чтобы не развивалась инфицирование, так как это будет опасно в родах. Сразу же стоит обратиться к врачу при наличии творожистых, крошковидных или обильных молочных выделений, и особенно желтоватых, зеленых, серых, пенистых и с неприятным запахом
Их нужно немедленно пролечить. Такие выделения снижают эластичность тканей влагалища и ведут к осложнениям в родах и повышению вероятности послеродовых воспалительных процессов.
Также происходит постепенное отхождение слизистой пробки – это прозрачные или слегка окрашенные розовым комочки слизи, пробка может отходить как постепенно, так и одномоментно, комочком слизи. Роды начнутся уже скоро.
Какие симптомы у токсикоза?
Тошнота и рвота, если вам повезло — только тошнота. Иногда приступы недомогания происходят без видимых причин, но чаще всего являются реакцией на острые запахи и вкусы. Другие симптомы, такие как боли в животе, головная боль, высокая температура, нехарактерны для токсикоза и встречаются редко. Если вместе с рвотой вас посетил понос, скорее всего, это просто отравление.
Насколько тяжело протекает токсикоз при беременности?
По степени выраженности симптомов выделяют две разновидности токсикоза на ранних сроках беременности. Легкая или умеренная форма — это когда рвота приходит не более 5 раз в сутки, и женщина не теряет или почти не теряет в весе. Звучит не очень легко, но это еще цветочки 🙂
Тяжелая степень называется на латыни Hyperemesis gravidarum, а по-русски — чрезмерная рвота беременных. Для этой формы характерна неконтролируемая рвота, приводящая к обезвоживанию организма, потере веса и кетозу (углеводному голоданию клеток с образованием в печени ацетона и других вредных веществ). Hyperemesis gravidarum — не очень частое явление, мы желаем, чтобы вам не пришлось с ним познакомиться. Однако полностью сбрасывать его со счетов не стоит: чрезмерная рвота случается у 0,3–2,0% беременных и является причиной следующих неприятных последствий:
-
Потеря более 5% веса.
-
Обезвоживание, запоры.
-
Дефицит питательных веществ, в первую очередь витаминов B1, B6, B12.
-
Расстройства обмена веществ.
-
Физический и психологический стресс.
-
Значительное ухудшение качества жизни при беременности, проблемы в быту и на работе.
Современная медицина умеет бороться с этим состоянием, но раньше оно приводило к серьезным последствиям, вплоть до смерти будущей мамы. Например, все факты указывают на то, что известная британская писательница XIX века Шарлотта Бронте, автор знаменитого романа «Джейн Эйр», скончалась на четвертом месяце беременности именно от осложнений тяжелого токсикоза. При этом герцогиня Кембриджская Кэтрин Миддлтон, хоть и страдала от Hyperemesis gravidarum на ранних сроках при всех трех беременностях, успешно прошла через это и радует нас фотографиями с принцессой и двумя принцами.
На что следует обратить особое внимание?
Для ОРВИ характерны следующие симптомы:
- повышение температуры тела (часто выше 38°C);
- заложенность носа и слизистое отделяемое из него;
- слезотечение;
- першение и боль в горле;
- боль в мышцах;
- кашель (в первые дни заболевания кашель сухой, затем переходит во влажный);
- нередко тошнота и рвота;
- общее плохое самочувствие (слабость, быстрая утомляемость, сонливость).
Средняя длительность заболевания 7-12 дней.
В то же время, для отдельных ОРВИ характерны свои отличительные особенности:
- для парагриппа – осиплость голоса вплоть до полной его потери, боль в горле, сухой кашель;
- для респираторно-синцитиальной инфекции – выраженный насморк, длительный сухой мучительный кашель;
- для риновирусной инфекции – постоянное чихание, заложенность носа, боль в горле при глотании;
- для аденовирусной инфекции – насморк, обильное слезотечение, боль в горле, увеличение лимфоузлов.
Третий месяц беременности
Будущая мама ощущает слабость, иногда быстро устает и может страдать от тошноты, рвоты и непереносимости запахов. Но в большинстве случаев к концу месяца токсикоз идет на спад. О состоянии женщины в этот период:
- на фоне спада токсикоза может улучшиться аппетит;
- у большинства женщин в этот период беременности появляются первые изменения в молочных железах: они могут увеличиваться, зудеть или покалывать;
- эмоциональное состояние нестабильно, возможны перепады настроения, приливы энергии сменяются слабостью;
- живот на этом сроке у большинства женщин незаметен;
- при предрасположенности к варикозному расширению вен ног нужно начинать носить специальные компрессионные колготки или чулки;
- необходимо регулярно посещать акушера-гинеколога и пройти все назначаемые обследования, в том числе скрининг для исключения хромосомных аномалий и специальный анализ крови для диагностики синдрома Дауна.
Состояние плода:
- идет интенсивное внутриутробное развитие, активное формирование органов и систем;
- формируются плацента и пуповина, обеспечивая тесную связь женщины и ребенка;
- к концу третьего месяца плод уже почти полностью сформирован.
Анализы и исследования
За месяц до родов будущим мамам положено посещать гинеколога каждую неделю. Это помогает доктору отследить изменения и вовремя обнаружить опасность для матери и малыша. Что делает врач на консультации:
- интересуется общим самочувствием женщины;
- измеряет вес;
- измеряет артериальное давление;
- исследует конечности на предмет отеков;
- оценивает степень подготовки женщины к предстоящим родам.
С первой недели 9 месяца гестации доктор может взять мазок на микрофлору. Это необязательная мера, но иногда необходимая. По результатам анализа доктор может определить негативные изменения или отклонения и тут же назначить экстренное лечение. Врач должен направить беременную на анализ мочи, а также уровень сахара в крови.
Врач прослушивает сердце малыша на приеме в последний триместр
Дополнительно оценивается положение и размеры ребенка, высота матки, состояние шейки матки и степень ее зрелости.
Какие бывают фазы менструального цикла?
Первая фаза проходит под влиянием эндокринного гормона (то есть естественного, вырабатываемого в организме), который стимулирует образование и развитие яйцеклетки. Этот гормон так и называется – фолликулостимулирующий (ФСГ), а вырабатывается он гипофизом. Под влиянием ФСН образуются фолликулы. Их оболочка производит эстрогены (половые гормоны). Под патронатом ФСГ фолликулы увеличиваются, но оптимальных размеров достигает только один (доминантный). Он вырастает до 3 см в диаметре.
Вторая фаза – овуляторная. Под действием лютеинизирующего гормона оболочка доминантного фолликула разрывается и яйцеклетка выходит прямо в малый таз. Это и есть овуляция. В это время могут ощущаться боли в животе: от тянущих до интенсивных. Затем яйцеклетка заходит в маточную трубу и продвигается в полость матки. Если на ее пути встречается сперматозоид, то происходит оплодотворение.
Третья фаза обусловлена влиянием на организм прогестерона – гормона, назначение которого сохранять беременность. Этот гормон вырабатывается фолликулом, из которого вышла яйцеклетка. В фолликуле формируется так называемое желтое тело, которое активно производит прогестерон в течение нескольких суток. Под действием этого гормона увеличивается аппетит, появляется сонливость и повышается температура. Если же яйцеклетка не оплодотворилась, то желтое тело постепенно прекращает секрецию прогестерона. В итоге желтое тело перерождается и выработка прогестерона останавливается. Затем начинается менструация.
Четвертая фаза – менструация. Это самый неприятный, а подчас болезненный для женщины период. Кровотечение длится от трех до шести суток, и связано с отторжением внутренней оболочки матки (эндометрия). И хотя это последняя стадия цикла, принято считать первым днем менструального цикла первый день кровотечения, так как именно этот день проще всего определить.
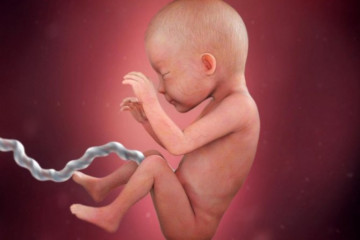
9 месяц беременности: что происходит с плодом?
С 29-й по 32-ю неделю продолжается совершенствование систем организма вашего малыша, и он значительно прибавляет в весе. Как выглядит ребёнок на 9 месяце беременности, какой вес и размер плода в конце этого периода? Основные параметры жизнедеятельности определяются при помощи УЗИ. К концу 36 акушерской недели малыш весит около 2700 г. Его рост – приблизительно 43-47 см.
Эти характеристики индивидуальны и могут варьировать в зависимости от генетической предрасположенности, особенностей внутриутробного развития и т.д. Всё ли нормально с малышом может сказать только ваш врач, который наблюдал весь процесс вашей беременности.
Какие особенности развития малыша на 9-м месяце:
- голова малыша уже опустилась в область таза – места в матке стало мало и ему так удобней;
- около 8% от его общего веса составляет подкожный жир;
- у малыша кожа становится всё светлей, пропадает красный пигмент и пушок;
- ребёнок уже учится дышать носом – делает дыхательные движения не только ртом, но и носом;
- он уже различает вкусы при заглатывании околоплодных вод;
- у него уже развита память – он эмоционально реагирует на мелодии и стишки, которые слышит не впервые;
- органы и системы организма продолжают совершенствоваться и расти;
- у него полноценно функционируют все системы и органы.
Активность малыша на этом сроке убавляется. Это обусловлено тем, что ему стало тесно, и он не может свободно переворачиваться. Толчки стали реже, но весьма ощутимы. Практически 95% детей к концу 9-го месяца занимают положение головой вниз – самое лучшее для успешных родов.
Если ребёнок расположен тазом вниз, то ещё есть шансы, что он развернется.
Если вы замечаете, ребёнок очень активный на 9 месяце беременности, проконсультируйтесь с врачом. Возможно, это связано с гипоксией (кислородным голоданием) плода.
Когда у малышей выпадают молочные зубы
Их расшатывание начинается к пятилетнему возрасту.
Приблизительная очередность выпадения и смены зубов:
Возраст ребенка Зубы
6 – 7 лет — Нижние, а за потом верхние центральные резцы, первые моляры
7 — 8 лет — Боковые резцы
9 – 10 лет — Первые премоляры
10 -11 лет — Прорезывание клыков, вторых премоляров
11 -13 лет — Вторые моляры
Некоторые факторы способны влиять на порядок смены зубов:
- Длительность кормления грудью.
- Течение беременности матери, различные заболевания в это время.
- Инфекционные болезни, которые перенес малыш.
- Генотип ребенка.
- Характер питания.
Выпадение у каждого ребенка происходит по-разному: у одних раньше, у других – позже. Нормой принято считать выпадение в возрасте 4-8 лет. При этом важным является порядок.
В детской стоматологии существует такой термин, как «пространственный баланс». Именно временные зубки у детей определяют то место, где в дальнейшем расположатся постоянные. Молочные зубы также оказывают влияние на пространственное расположение в полости рта зубов коренных
Именно из-за этого крайне важно, чтобы они сохранились на месте до того времени, когда они будут выпадать самостоятельно
Что может случиться при выпадении молочных зубов раньше положенного времени?
Причины потери зубов в ранние сроки бывают различные:
- Вынужденное удаление зуба в следствии инфекционного процесса.
- Травма зубов.
- Аномалии прикуса.
- Новообразования
В результате раннего выпадения в полости рта нарушается пространственный баланс: начинается постепенное сдвигание соседних зубов, они занимают свободное место. Из-за этого нарушается нормальное прорезывание постоянных зубов, они могут вырастать неровно.
Если случилась такая ситуация, нужно обратиться к ортодонту, который установит ребенку во рту специальный аппарат для исправления прикуса и сохранения места для постоянного зуба.
Причины, способствующие позднему прорезыванию
Смена зубов прямо зависит от сроков их прорезывания у малыша. Задержку могут вызывать такие факторы:
- Хронические инфекционные болезни.
- Рахит.
- Фенилкетонурия.
- Хроническая диспепсия.
- Наследственная предрасположенность.
- Характер питания (мягкая пища).
Важно: если у ребенка к восьмилетнему возрасту не начали шататься и выпадать молочные зубы, обязательно обращайтесь к специалисту. Это может свидетельствовать о том, что не произошло формирование зачатков зубов или они погибли
Какая длительность периода выпадения? От того момента, когда выпадает первый и последний зуб, чаще всего проходит от 5 до 8 лет. Сроки выпадения зависят от следующих факторов:
- Рацион питания крохи.
- Генетическая предрасположенность.
- Качество воды, употребляемой ребенком.
Какие возможны проблемы?
Процесс смены молочных зубов – нормальное физиологическое явление, которое, чаще всего, проходит нормально, но в некоторых случаях возможны некоторые проблемы:
- Боль и ощущение дискомфорта.
- «Акульи» зубы.
При рассасывании корней молочных зубов происходит их выталкивание постоянными, из-за чего молочные начинают выпадать. Иногда случается, что возможен сбой во время этого процесса – вырастание постоянного зуба начинается еще до выпадения молочного. В некоторых случаях может вырастать их целый ряд. Такое состояние еще известно под названием «акульи» зубы, потому что именно в акул рост зубов происходит в несколько рядов.
— отсутствие зуба (адентия). Очень редко встречается полная адентия, но такое возможно, если при внутриутробном развитии произошли серьезные нарушения.
— задержка прорезывания или ретенция бывает полной (формирование зуба уже произошло, но он еще расположен под десной) или частичной ( коронка прорезалась, но нижняя часть еще под десной).
Как считать неблагоприятные для беременности дни?
Известно, что для успешного оплодотворения необходимо присутствие в половых органах женщины жизнеспособного сперматозоида и вышедшей из яичника яйцеклетки. Поэтому благоприятные для беременности дни – это несколько дней до и после овуляции.
Если отсутствуют мужские половые клетки, то зачатие не происходит и яйцеклетка умирает на третий день своего существования, и близость между партнерами после этого события не приведет к беременности. В то же время сперматозоиды могут находиться в половых органах женщины в течение нескольких дней. Поэтому половой акт за несколько дней до овуляции может привести к беременности.
Но знание сроков овуляции позволяет определить только наиболее благоприятные дни для зачатия. А остальные дни считаются относительно неблагоприятными, но не гарантируют ненаступления беременности. 70 % пар, которые придерживаются физиологического способа контрацепции, сталкиваются с беременностью, так как овуляция может произойти в любой день цикла. Известны случаи наступления овуляции даже на седьмые сутки менструального цикла. Есть данные и о беременности, которая наступила, потому что сперматозоиды «дожидались» яйцеклетку около 10 дней. Придерживаясь физиологического способа контрацепции, супруги должны быть готовыми родить малыша.
Узнав день овуляции, возможно рассчитать подходящий для зачатия день. Как узнать день овуляции?
Что происходит с плодом?
К 7-месячному сроку ребенок успевает полностью сформироваться, поэтому он уже может жить вне организма матери. Кроха весит около полутора килограммов, его рост составляет примерно 40 см, кожа приобретает розовый цвет, а под ней начинает формироваться жировая прослойка.
Серьезные изменения происходят во всех системах организма:
- Легкие уже почти готовы функционировать. Недостаточно сформированной у семимесячного плода является лишь система вентиляции легких.
- У малыша появляется способность слышать, он уже может различать голоса разных людей и даже реагировать на мамину или папину речь.
- На головке крохи появляется легкий пушок – зачаток будущих волос.
- Полностью сформированы половые органы.
- Кроха уже способен видеть, слышать, различать запахи и вкусы.
- Малыш может активно двигаться внутри матки.

Если сделать фото 30-недельного плода в утробе, можно увидеть, что он выглядит практически как полноценный ребенок. Однако, сколько бы ни весил семимесячный плод, на таком сроке он все еще считается недоношенным, поэтому маме нужно стараться сделать все для того, чтобы он еще не родился, а подождал хотя бы до 37 акушерских недель.
Частые походы в туалет
Растущая матка оказывает давление на мочевой пузырь, так что вам приходится наведываться в туалет чаще прежнего. Иногда у будущей мамы случаются внезапные позывы к мочеиспусканию, именуемые «неотложным недержанием». Около половины женщин, впервые готовящихся стать мамами, испытывают это состояние. Как помочь себе?
- Установите режим походов в туалет, например каждые полчаса-час, и следуйте ему. Так вы избежите внезапного приступа при заполненном пузыре, когда контролировать мочеиспускание будет затруднительно.
- Тренируйте мышцы таза (те, что участвуют в осуществлении выделительных функций, и те, что отвечают за деторождение). В помощь вам — упражнения Кегеля.
- Пейте 1,5 – 2 литра жидкости (8 – 10 стаканов) в день, чтобы избежать обезвоживания.
- Максимально снизьте количество кофеина (оставьте только одну чашку кофе или 2 – 3 чашки чая в день) — это сильный диуретик.
- Чтобы избежать недержания мочи, когда вы чихаете, сморкаетесь или кашляете, воспользуйтесь такой хитростью: откройте в этот момент рот. Это снизит давление на диафрагму и поможет избежать неприятностей.
- Если вам предстоит поездка или другое мероприятие, во время которого сложно выйти в туалет, приобретите и вовремя надевайте взрослые подгузники, с ними вы сможете чувствовать себя уверенно. Эта мера позволит вам чувствовать себя спокойно, и женщины по всему миру так и поступают, здесь нет ничего необычного. Многие взрослые люди носят подгузники, если это необходимо, например хирурги на сложнейших многочасовых операциях.