Послеродовая желтуха у новорожденных: особенности и лечение
Содержание:
- Лечение желтушки новорожденных на дому
- Что важно для постановки диагноза
- Почему врач направляет на биохимический анализ крови?
- Как проводится забор крови?
- Ядерная желтуха
- Какие анализы необходимо сдать?
- Иммунологический анализ крови
- Факторы риска развития младенческой желтухи
- 2.Для чего сдают анализ?
- 3.Подготовка к анализу и как проводится анализ?
- Особенности физиологической желтухи
- Показания для фототерапии
- Лечение пищевых отравлений
- Что происходит во время анализа крови?
- Почему у ребенка высокий билирубин и в чем опасность такого состояния
- Аномальная щелочная фосфатаза – причины
Лечение желтушки новорожденных на дому
Основным методом лечения непрямой гипербилирубинемии (желтушки новорожденных) является фототерапия (светолечение) — лечение светом синего спектра излучения. При этом, под воздействием синего света билирубин разрушается и выводится естественным путем из организма малыша.
Для фототерапии новорожденных используются только специальные лампы синего света (фотооблучатели). Лечение занимает несколько дней, продолжительность терапии определяет врач-педиатр. Фотоизомеризация билирубина происходит в коже ребенка, поэтому, чем большая площадь тела используется для фототерапии, тем эффективнее процесс лечения. Лампа для лечения желтушки новорожденных представляет собой ванночку из безвредного пластика, в основание которой вмонтированы лампы синего света. Младенец на протяжении процедуры размещается в съемном гамаке.
Общий сеанс длится не менее 14 часов, лечение обязательно должно проходить в присутствии и под контролем родителей. Нельзя оставлять ребенка в аппарате одного без присмотра.
Что важно для постановки диагноза
Для постановки диагноза важно учитывать не только показатели общего и прямого билирубина, врачи обязательно анализируют данные по показателям АЛТ и АСТ – это относится к биохимическому анализу крови. Такой аббревиатурой обозначают ферменты, которые отвечают за обменные процессы на клеточном уровне
Сопоставление полученных данных как раз и даст врачу полную клиническую картину, насколько нарушено функционирование органов и систем.
Родители могут сами увидеть результаты анализа крови ребенка в 1 месяц на билирубин, рядом с полученными показателями пишутся и нормы для такого возраста. Но делать какие-то выводы, ставить диагнозы и уж тем более предпринимать лечебные действия самостоятельно категорически запрещено.
Почему врач направляет на биохимический анализ крови?
Подробное исследование биохимического состава крови обеспечивает высокую точность в отслеживании состояния организма. Поэтому оно используется не только при диагностике, но и при мониторинге процесса выздоровления для быстрой коррекции тактики лечения.
Наиболее показательными результаты исследования оказываются в обнаружении:
- проблем гепатобилиарного аппарата;
- почечной дисфункции;
- нарушений гормональной секреции;
- болезней сердца и кроветворения;
- заболеваний локомоторной системы;
- патологий пищеварения.
Польза биохимического анализа компонентов крови ценится при диагностировании разных типов анемий, инфекционных патологий, для обнаружения воспалений, аллергии, коагулопатий.
Как проводится забор крови?
Соблюдение рекомендаций врачей при подготовке к взятию крови на анализ обеспечит максимальную точность показателей и облегчит диагностику. Чтобы не исказить показатели, пациенту нужно:
- Отказаться от пищи, потребления сахаросодержащих напитков и курения за 8 часов до венозной пункции. Желательно обойтись только чистой водой в этот период времени, поэтому сдачу анализа чаще всего проводят утром.
- Исключить употребление алкогольных напитков, витаминных комплексов и других биодобавок, травяных (укрепляющих или лечебных) чаев за 2 дня до процедуры. Врачу следует сообщить о приеме любых лекарственных средств, так как результаты анализа могут меняться под действием некоторых препаратов.
- За 24 часа до сдачи крови ограничить физическую активность, отказаться от походов в баню или сауну. Стоит избегать стрессов, находиться в спокойном состоянии весь день до прохождения обследования.
Для оценки биохимического состава используется венозная кровь. Наиболее частым местом для забора становится локтевой сгиб. Но если взятие биоматериала из локтевых сосудов невозможно, допустимо использование других вен.
Место будущей пункции нужно тщательно обработать антисептическим средством. Достаточно всего 5-10 мл крови, чтобы провести нужные измерения.
Ядерная желтуха
Ядерная желтуха является синдромом, который возникает на фоне острой билирубиновой энцефалопатии, и вызывает необратимое повреждение мозга.
Ядерная желтуха развивается у разных детей при разном уровне билирубина, но обычно цифры непрямого билирубина в крови должны превышать 400 мкмоль/л, чтобы билирубин начал пропитывать ядра мозга. При физиологической желтухе уровень непрямого билирубина обычно составляет от 100 до 200 мкмоль/л – если при этом цифры не нарастают день ото дня, такой уровень билирубина не требует активного лечения и безопасен. Норма непрямого билирубина у детей и взрослых (кроме периода новорожденности) не выше 20 мкмоль/л.
Последствия ядерной желтухи:
- Непроизвольные и неконтролируемые движения (атетоидный церебральный паралич)
- Неподвижный взгляд вверх
- Потеря слуха
- Неправильное развитие зубной эмали
Подготовка к визиту врача
Уровень билирубина в крови новорожденного ребенка, как правило, достигает пика в возрасте от трех до семи дней
Поэтому важно, чтобы Ваш врач наблюдал ребенка в эти дни.
После выписки из роддома, врач или медсестра будут контролировать уровень желтухи по внешнему виду и сопутствующим симптомам, и при подозрении на опасный уровень билирубина – назначат биохимический анализ крови.
Если у вашего ребенка есть желтуха, врач будет оценивать риск тяжелой желтухи и ее осложнений по следующим критериям:
- Уровень билирубина в крови на данный момент
- Наличие недоношенности у ребенка
- Аппетит ребенка, уровень лактации у матери
- Возраст ребенка
- Наличие кефалогематомы или других синяков
- Наличие тяжелой желтухи в анамнезе у старшего брата или сестры ребенка
Исходя из этих факторов, Ваш врач запланирует оптимальную кратность осмотров ребенка, чтобы не пропустить выраженное нарастание степени желтухи.
Во время осмотра ребенка, врач, скорее всего, будет задавать Вам следующие вопросы:
- Насколько хорошо Ваш ребенок сосет?
- Ваш ребенок получает грудное или искусственное вскармливание?
- Как часто он прикладывается к груди, как долго сосет?
- Как часто он мочит пеленки? (частота мочеиспусканий?)
- Как часто он пачкает пеленки (частота дефекаций?)
- Через какие промежутки времени он просыпается для следующего кормления? Он делает это сам, или Вам приходится его будить?
- Не кажется ли Вам ваш ребенок больным, или чрезмерно вялым?
- Температура тела ребенка является стабильной?
- Эта желтуха является опасной? Указывает ли она на другое заболевание?
- Нужны ли моему ребенку дополнительные анализы?
- Есть ли необходимость в лечении желтухи?
- Требуется ли моему ребенку госпитализация?
- Когда вы планируете осмотреть ребенка в следующий раз?
- Можете ли вы порекомендовать мне печатные материалы или сайты о желтухе и правильном вскармливании младенца?
- Мне следует внести какие-либо изменения в процесс кормления ребенка?
Не стесняйтесь задавать вопросы врачу.
Какие анализы необходимо сдать?
- Сразу после первого крика малыша врачи измеряют уровень пигмента в пуповинной крови. Спустя двое суток доношенному ребенку анализ проводят вновь.
- Недоношенным малышам проверяют количество пигмента в крови спустя сутки после появления на свет, и контролируют его каждые 24 часа.
- У деток из группы риска (сложная беременность, сложные роды, выраженная желтизна склер и кожных покровов) берут кровь из венки на головке.
Эта процедура безболезненна и безопасна для ребенка, хотя и очень пугает мамочек. Забор проводится специальной тоненькой иглой руками опытной медсестры, этот анализ помогает вовремя диагностировать развитие опасных осложнений, поэтому не стоит отказываться от него в роддоме.
Деткам, у которых отсутствуют яркие признаки желтухи, делают бескровный тест – билитест.
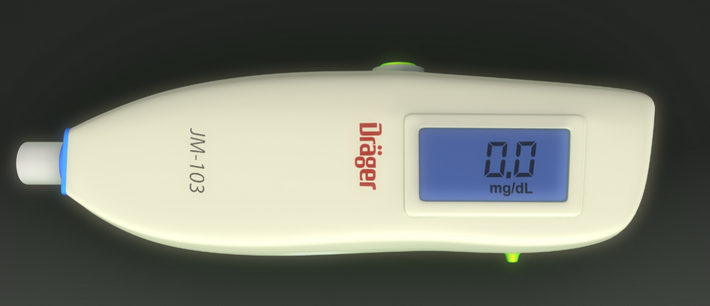 Прибор для анализа представляет собой фотоэлемент, который фиксирует цвет кожи на лобике ребенка и определяет таким образом количество желтого пигмента. Результат можно увидеть мгновенно. Недостаток такого теста – он не показывает прямой и непрямой билирубин, а эти цифры очень важны для диагностики.
Прибор для анализа представляет собой фотоэлемент, который фиксирует цвет кожи на лобике ребенка и определяет таким образом количество желтого пигмента. Результат можно увидеть мгновенно. Недостаток такого теста – он не показывает прямой и непрямой билирубин, а эти цифры очень важны для диагностики.
При желтухе малышам делают контрольные анализы на протяжении всего времени лечения, пока уровень пигмента не снизится до нормального.
Еще раз анализ на билирубин у новорожденных делают уже в поликлинике, при прохождении диспансеризации в месячном возрасте. Кровь при этом берут из венки на голове или на ручке, в разных медицинских учреждениях по-разному.
Иммунологический анализ крови
Лабораторный анализ крови, при котором изучается сыворотка крови, полученная методом центрифугирования. В сыворотке выявляется наличие и уровень антител с целью определения инфекционных заболеваний, аллергии, паразитарных инвазий, аутоиммунных заболеваний, иммунодефицитных состояний организма и новообразований. Иммунологический анализ крови выявляет такие инфекции как сифилис, хламидиоз, микоплазма, уреаплазма, трихомонада, гонорея, герпес, ВИЧ, СПИД, корь, гепатит, цитомегаловирус, паротит, токсоплазмоз, краснуху, коронавирусы, COVID-19 и многие другие.
Время сдачи и как подготовиться
Иммунологический анализ крови сдают утром натощак из вены. За 12 часов до анализа нельзя есть. За 3 суток исключить алкогольные напитки. За 2 суток избегать солярий и рентгенограмму. За 1 сутки не стрессовать. За 1 час не курить. Не стоит делать анализ во время менструации.
Собираемые показатели
Общие показатели иммунологического анализа крови:
- Субпопуляции лимфоцитов — разные виды белых кровяных телец, которые распознают различные чужеродные структуры, измененные клетки организма и вырабатывают антитела для их уничтожения. Показатели этой группы дают общее представление о том, в каком состоянии находится иммунитет.
-
Иммуноглобулины — различные виды антител, цель которых — уничтожение инфекций и токсинов. Наличие в крови определенных антител указывает на инфекции, против которых они борются. Основные виды иммуноглобулинов:
- A (IgA) — отвечают за иммунитет слизистых оболочек;
- M (IgM) — отвечает за первичную защитную реакции организма;
- G (IgG) — отвечает за основную борьбу с инфекциями, проникнувшую в организм;
- Е (IgE) и D (IgD) — отвечает за борьбу с паразитами и аллергенами.
Расшифровка результатов: норма и отклонение
Значения нормы изучаемых параметров крови в каждой лаборатории свои и зависят от пола, возраста и состояния пациента. Сделать правильную расшифровку результатов анализа крови и поставить диагноз может только врач, учитывая все аспекты здоровья пациента. Ниже приведены часто исследуемые показатели крови, их норма и на что может указывать отклонение от нормы в общем случае, а не частном. Для получения индивидуальной расшифровки и диагноза следует обратиться к врачу.
Субпопуляции лимфоцитов
Норма субпопуляции лимфоцитов для взрослых:
- T-лимфоциты (CD3+): 0,8 — 2,2 * 10^9/л (60 — 80%);
- Соотношение CD3+CD4+ / CD3+CD8+: 1,0 — 2,5;
- NK-клетки (CD3-СD16/56+): 6 — 20%;
- % активированных Т-цитотоксических лимфоцитов (CD3+CD8+HLA-DR+): 3 — 19%;
- T-цитотоксические лимфоциты (CD3+CD8+): 0,3 — 0,9 * 10^9/л;
- CD3+CD4+CD8+: менее 3%;
- % активированных Т-хелперов (CD3+CD4+HLA-DR+): 2 — 9%;
- T-хелперы (CD3+CD4+): 0,5 — 1,4 * 10^9/л;
- % активированных Т-лимфоцитов (CD3+HLA-DR+): 3 — 10%;
- CD3+CD4-CD8: менее 7%;
- T-цитотоксические лимфоциты (CD3+CD8+): 19 — 35%;
- % цитолитических Т-лимфоцитов (CD3+CD16/56+): 0 — 10%;
- B-лимфоциты (CD19+): 7 — 19%;
- NK-клетки (CD3-СD16/56+): 0,1 — 0,4 * 10^9/л;
- B-лимфоциты (CD19+): 0,1 — 0,4 * 10^9/л;
- T-хелперы (CD3+CD4+): 33 — 52%.
Отклонение от нормы субпопуляции лимфоцитов может указывать на:
- аутоиммунные заболевания;
- вирусные инфекции;
- бактериальные инфекции;
- новообразования;
- отравления;
- радиоактивное воздействие;
- другие проблемы со здоровьем.
Иммуноглобулин A (IgA)
Норма:
0,6-4,5 г/л.
Отклонение A (IgA) от нормы может указывать:
при снижении на:
- токсические отравления;
- цирроз печени;
- лучевую болезнь.
при повышении на:
- артрит;
- воспалительные процессы в печени.
- миеломную болезнь;
- гломерулонефрит;
- заболевания кожи;
- заболевания пищеварительной системы;
- заболевания дыхательных путей.
Иммуноглобулин M (IgM)
Норма:
0,25 — 2,5г/л.
Отклонение M (IgM) от нормы может указывать:
при снижении на:
- отравление;
- иммунодепрессанты в организме;
- лучевую болезнь.
при повышении на:
- вирусные или бактериальных инфекции;
- паразиты;
- аутоиммунные процессы.
Иммуноглобулин G (IgG)
Норма:
5,4 — 18,22 г/л.
Отклонение G (IgG) от нормы может указывать:
при снижении на:
- отравление;
- цирроз печени;
- иммунодепрессанты;
- лучевую болезнь.
при повышении на:
- вирусные заболевания;
- бактериальные заболевания;
- грибковые заболевания;
- отравление токсинами.
Иммуноглобулин Е (IgE) и D (IgD)
Норма:
- Е (IgE): 0 — 100 МЕ/мл;
- D (IgD): 0 до 0,07 г/л.
Отклонение Е (IgE) и D (IgD) от нормы может указывать:
при снижении на:
- иммунодефицит;
- иммунодепрессанты.
при повышении на:
- паразиты;
- аллергию.
Когда нужно сдавать
Иммунологический анализ крови нужно сдавать:
- По назначению врача;
- При подозрении на вирусную или бактериологическую инфекцию в организме;
- При подозрении на аллергию;
- При подозрении на новообразования;
- При подозрению на грибковую инфекцию;
- При подозрении на паразитов.
Факторы риска развития младенческой желтухи
Основные факторы риска развития желтухи, особенно тяжелой желтухи, которая способна привести к осложнениям, включают в себя:
- Преждевременные роды. Ребенок, рожденный до 38 недели беременности, может иметь более незрелые ферменты печени и медленнее избавляться от токсичного непрямого билирубина, по сравнению с доношенными детьми. Кроме того, среди недоношенных детей чаще встречается недостаток питания и редкие дефекации, что также увеличивает риск желтухи, поскольку билирубин частично выводится с калом.
- Крупные кровоизлияния во время родов. Если у новорожденного есть крупные «синяки» (например, кефалогематома), его риск желтухи значительно возрастает, поскольку все эритроциты, попавшие в гематому, разрушаются и высвобождают большое количество непрямого билирубина.
- Несовпадение группы крови матери с группой крови ребенка (ABO-конфликт или резус-конфликт). В таком случае организм матери воспринимает организм ребенка как угрозу и вырабатывает антитела против эритроцитов ребенка. Эти антитела проникают через плаценту в кровь ребенка и усиливают интенсивность распада эритроцитов.
NB! Несовместимость крови матери и ребенка не является поводом к прерыванию грудного вскармливания
2.Для чего сдают анализ?
Анализ крови на билирубин может быть сделан для разных целей:
- Проверить работу печени и вовремя обнаружить такие заболевания, как гепатит или цирроз печени, а также оценить воздействие лекарств, которые могут привести к проблемам с печению;
- Обнаружить заблокированные желчные протоки. Такое происходит, например, из-за желчных камней, опухоли поджелудочной железы и других факторов;
- Выяснить причины, по которым идет процесс повышенного разрушения эритроцитов. Это может быть связано с гемолитической анемией или гемолитической болезнью новорожденных;
- Принять решение о методах лечения желтухи у новорожденных.
3.Подготовка к анализу и как проводится анализ?
За 4 часа перед анализом крови на билирубин нельзя есть и пить. И нужно предупредить врача, если вы принимаете какие-то лекарства, страдаете от аллергии на медицинские препараты, у вас есть проблемы со свертываемостью крови или вы беременны.
У маленьких детей образец крови для анализа на билирубин обычно берется из пятки. Кроме того, существует и кожный скрининг-тест на билирубин у новорожденных, при котором не требуется прокалывать кожу и брать образец крови. У взрослых кровь на билирубин берется из вены. Уровень билирубина также можно измерить в моче. Как правило, в моче билирубина не содержится. И если его следы обнаружены при анализе, это может означать, что билирубин не выводится печенью из организма так, как это нужно.
Особенности физиологической желтухи
Физиологическая желтуха у новорожденных обусловлена несовершенством билирубинового обмена. Это вещество в крови младенца образуется в таком большом количестве, что не сформировавшийся детский организм не успевает вывести. В норме излишки билирубина после фильтрации печенью выводятся из организма человека вместе с желчью, калом и мочой. Когда его концентрация в крови превышает допустимые нормы, в первую очередь это внешне проявляется тем, что белки глаз и кожные покровы малыша приобретают жёлтую окраску. А биохимический анализ крови покажет в таком случае высокий уровень билирубина.
После появления младенца на свет в его организме происходят соответствующие физиологические процессы адаптации к новым условиям существования, происходит типовая замена кровяных клеток. Это приводит к переизбытку билирубина, который является продуктом распада гемоглобина. С ним пока ещё не удаётся справляться недозрелым ферментам печени. Максимум желтизны у новорожденного врачи-педиатры наблюдают примерно на 3-4 день после рождения. Затем происходит постепенный спад и через 1-2 недели показатели билирубина в крови приходят в норму.
Как правило, к этому сроку физиологическая желтушка у новорожденных проходит самостоятельно без какого-то специфического лечения. Однако, в случае если этого по каким-то причинам не происходит, то специалисты медицинских центров говорят о затяжной желтухе, которая может длиться до нескольких месяцев.
Показания для фототерапии
Непрямая гипербилирубинемия новорожденных (в том числе при незрелости ферментов печени, конъюгационной гипербилирубинемии, гемолитической болезни новорожденных, резус-конфликтах).
Противопоказания для фототерапии:
- наличие диагноза «Порфирия» в семейном анамнезе или у ребенка
- при значительном повышении концентрации прямого билирубина
- использование фотосенсибилизирующих медикаментов.
Рекомендованная схема фототерапии:
В последние годы доказана одинаковая эффективность непрерывной и прерывистой схем фототерапии, при этом:
- максимальный перерыв между сеансами фототерапии, составляет не более 2–4 ч;
- сеансы фототерапии должны повторяться регулярно;
- оптимальной схемой фототерапии для большинства новорожденных детей с конъюгационной гипербилирубинемией является последовательное чередование сеансов фототерапии с перерывами на кормление;
Лечение пищевых отравлений
В первую очередь, для восстановления организма необходимо диетическое питание, которое поможет восстановить нормальную работу желудочно-кишечного тракта (ЖКТ).
При возобновлении питания после отравления необходимо соблюдать общие рекомендации3:
- Питаться нужно часто и небольшими порциями.
- Жареное, тушеное, острое, соленое и жирное строго запрещено.
- Про алкоголь и газированные сладкие напитки следует забыть на время лечения и дальнейшего восстановления.
Важно соблюдать температуру подачи блюд — она должна оставаться нейтральной – ни холодно, ни жарко.
Преимущественный способ готовки – варка и пар.
Блюда должны быть легкими, преимущественно постными и привычными организму.
Домашняя аптечка или аптечка путешественника всегда должна включать в себя лекарственные препараты от отравления.
Самые востребованные средства3,4:
- Адсорбирующие препараты или сорбенты. Без подобного средства не должна обходиться ни одна аптечка. В задачу сорбента входит всасывание токсина и его дальнейшее выведение из организма.
- Препараты для улучшения пищеварения. Помогают организму полноценно усваивать пищу и будут особенно актуальны после победы над отравлением.
Столкнувшись с пищевым отравлением, в первую очередь важно справиться с острым периодом проблемы, но не менее важно задуматься о периоде реабилитации пищеварительной системы, ведь воспалительный процесс нарушает ее привычную работу. Одним из следствий такого нарушения может стать нехватка пищеварительных ферментов, которые отвечают в организме за расщепление и усвоение пищи
В результате организм испытывает дефицит питательных веществ, а человек даже после выздоровления еще некоторое время может ощущать неприятные симптомы — дискомфорт в животе, тяжесть после еды, периодические нарушения стула и прочее.
Для поддержания пищеварения после отравления могут пригодиться ферментные препараты панкреатина5. Они называются ферментными, потому что содержат пищеварительные ферменты, идентичные тем, что вырабатываются организмом и входят в стандарты лечения пищевых инфекций6.
Пищеварительные ферменты – это особый тип соединений, предназначенных для расщепления углеводов, белков и жиров для их последующего усвоения в организме.
Что происходит во время анализа крови?
Медсестра должна будет взять образец крови у ребенка. Это также называется забором крови. Забор крови из вены называется венепункцией. Во время венепункции медсестра возьмет образец крови из вены с помощью небольшой тонкой иглы. После того, как игла будет введена, небольшое количество крови будет собрано в вакуумную пробирку. Ребенок может почувствовать легкие уколы, когда игла входит или выходит. Обычно весь процесс занимает менее пяти минут. Венепункция — самый распространенный способ сделать анализ крови, который используется у малышей старше одного месяца.
Другие способы взять анализ крови:
Укол пальца. Этот тест проводится путем укола кончика пальца для получения небольшого количества крови. Укол пальцем часто используется для тестовых наборов и экспресс-тестов. Экспресс-тесты — это простые в использовании тесты, которые дают очень быстрые результаты и не требуют специального оборудования.
Взятие крови из пятки. Чаще всего это делают у новорожденных или малышей. Во время взятия крови врач обработает пятку ребенка спиртом и проткнет ее небольшой иглой. Врач соберет несколько капель крови и наложит повязку на место укола. При этом для взятия крови требуется особые навыки, так как сильное сжатие капилляров при выдавливании капель крови может привести к разрушению клеточных структур, что может исказить картину минералов и ферментов крови.
Почему у ребенка высокий билирубин и в чем опасность такого состояния
Когда билирубин выше нормального уровня (256 мкмоль/л у детей, рожденных в срок и 172 мкмоль /л у «поторопившихся» малышей), врачи говорят о развитии желтухи. Она бывает двух типов. Физиологическая желтуха чаще всего заканчивается сама к 4 неделе жизни ребенка и не несет никаких последствий для его организма.
Однако детки с таким диагнозом нуждаются в постоянном наблюдении, так как заболевание может перетечь и в более тяжелую форму. Патологическая желтуха требует лечения, а в случае его отсутствия приносит значительный вред здоровью ребенка.
Если повышен билирубин в крови у новорожденного, причины могут быть следующие:
- тяжелая беременность;
- сахарный диабет у матери;
- осложненные роды;
- недоношенная беременность;
- недостаток кислорода у ребенка во время беременности или в родах – например, при обвитии пуповины.
При патологической желтухе билирубин в крови деток зашкаливает. Причинами такого повышения могут быть те же проблемы, что ведут к физиологической желтухе. Также экстремально высокий уровень пигмента может свидетельствовать о:
- проблемах с печенью у малыша;
- гормональных нарушениях;
- резус-конфликте между матерью и ребенком;
- непроходимости кишечника;
- генетическом заболевании, ведущем к разрушению эритроцитарных оболочек;
- непроходимости желчных путей.
Также патологическую желтуху могут спровоцировать препараты, которые получала мать во время беременности и родов.
При обнаружении у ребенка этого состояния врачи лечат не только непосредственно симптомы, но и устраняют причину заболевания.
Состояния, которые могут являться причиной патологической желтухи, сами по себе очень опасны и иногда смертельны. Но и высокий билирубин у новорожденных игнорировать нельзя. Этот пигмент – яд для нервной системы младенца. При его высоком уровне в крови развивается билирубиновая энцефалопатия. Признаками этого состояния являются:
- увеличение печени и селезенки;
- снижение давления;
- судорожный синдром;
- малыш очень много спит либо, наоборот, постоянно находится в движении;
- ребенок практически не берет бутылочку и грудь.
Несвоевременное получение лечения (или полное отсутствие помощи) при билирубиновой энцефалопатии может иметь следующие последствия:
- снижение слуха;
- отставание в развитии;
- двигательный паралич.
Иногда билирубина у крохи повышается из-за молока матери: развивается так называемая «желтуха грудного вскармливания». В молочке присутствуют жирные кислоты, которые не дают печени перевести непрямой билирубин в прямой, и токсин скапливается в организме. В этом случае деток переводят на два дня на питание смесью.
Если билирубин снижается, тогда ребенка оставляют на искусственном вскармливании. Либо возможно кормить кроху материнским молоком. Для этого надо сцедить его в бутылочку и прогреть до температуры 70°, затем остудить и дать ребенку. Подробнее о том, как правильно сцеживать грудное молоко>>>
При нагревании жирные кислоты разрушаются, и молочко не причинит малышу вреда.
Аномальная щелочная фосфатаза – причины
Причины повышения уровня щелочной фосфатазы можно сгруппировать следующим образом:
- Поражение или деструкция (разрушение) печени, проблемы с движением желчи:
- вирусный и аутоиммунный гепатит;
- патология печени, вызванная токсинами и лекарствами;
- образование желчи в протоках камней;
- первичный склерозирующий холангит – проявляется воспалением и сужением внутрипеченочных протоков;
- инфекционный мононуклеоз;
- застой желчи – холестаз.
- Патология костной ткани:
- остеомаляция или размягчение костей – это системное повреждение характеризуется нарушением минерального обмена и потерей солей кальция, витаминов и фосфорной кислоты, в результате кости размягчаются и деформируются;
- повышенный метаболизм в костной ткани, возникающий при заживлении переломов;
- болезнь Педжета – характеризуется значительным разрушением костной ткани, деформацией и ослаблением костей, чаще болеют мужчины старше 50 лет;
- остеосаркома и метастазы, проникающие в костную ткань.
III. Прочие патологии:
- первичный и вторичный гиперпаратиреоз – это заболевания эндокринной системы с выраженными нарушениями обмена фосфора и кальция;
- инфаркт миокарда;
- желудочно-кишечная патология.
- Непатологические причины:
- алкогольное отравление;
- третий триместр беременности;
- кормление грудью;
- применение препаратов с гепатотоксическим действием – они могут негативно повлиять на печень и вызвать структурные и функциональные нарушения;
- чрезмерные физические нагрузки;
- неправильное питание и авитаминоз;
- возможные отклонения во время родов и после менопаузы индивидуальны.
Превышение нормы фермента не всегда указывает на тип заболевания. Может быть, человек здоров и рост щелочной фосфатазы обусловлен физиологическими свойствами. Поэтому необходимо провести дополнительные анализы, чтобы определить точные причины.

