Влияние размера фолликула на качество яйцеклетки
Содержание:
- Лазерная физиотерапия дома
- Рассчитать овуляцию по тестам
- Нормальный размер
- Задачи фолликулометрии
- Витаминные комплексы и добавки минералов
- Когда падает овариальный резерв
- Причины мультифолликулярных яичников
- Нормы
- Как узнать о нарушении фолликулогенеза?
- Виды
- Фазы фолликулогенеза
- Омоложение яичников в Expert Clinics
- Результаты фолликулометрии в процессе исследования
- Что такое фолликулометрия?
Лазерная физиотерапия дома
Если вы отчаялись, и обращаетесь просьбой «помогите остановить выпадение волос», можно посоветовать воспользоваться уникальной расческой, в конструкции которой есть лазеры.
Прибор «Hairmax Lasercomb» оптимально подходит, чтобы остановить сильное выпадение волос, что делать расческой?
Необходимо регулярно причесывать волосы с использованием прибора. Он снабжен девятью лазерами, которые при одновременном воздействии приводят к интенсивному укреплению волос. Лазерная расческа подходит для мужчин, женщин. Она целенаправленно воздействует на слабые фолликулы, увеличивает работоспособность клеток. В результате лазерного воздействия происходит:
- активация кровоснабжения тканей;
- увеличивается объем питательных веществ, поставляемых к луковицам;
- ускоряется отвод токсинов.
Это эффективное средство против выпадения волос, что подтверждает клиническое исследование. На протяжении полугода мужчины 30-60 летнего возраста использовали расческу для ухода за волосами. У 93% добровольцев, которые не знали, как остановить выпадение волос на 1см², появилось 19 работоспособных фолликулов за счет пробуждения «спящих» луковиц.
Лазерная расческа – оптимальный вариант для всех, кто желает знать, как остановить сильное выпадение волос без медикаментов.
Рассчитать овуляцию по тестам
Как мы уже отмечали, есть ситуации, когда математика не поможет. Касается это нерегулярности или сбоев в организме. На цикличность процессов может повлиять любой фактор, вызывающий изменение в гормональном фоне:
- стресс;
- инфекция;
- прием лекарств, содержащих гормоны;
- смена климата, даже кратковременная.
Поэтому, чтобы рассчитать пол ребенка по овуляции, рекомендуют использовать дополнительные методы. Наиболее распространенный и легкий в применении – тест. Полоска пропитана реагентом, который выявляет количество лютеинизирующего гормона (ЛГ). Последний характеризуется резким превышением нормы (в несколько раз) непосредственно перед разрывом пузырька.
 Тесты на овуляцию помогут рассчитать ее наступление
Тесты на овуляцию помогут рассчитать ее наступление
Тесты есть нескольких типов, которые отличаются способом применения и стоимостью:
- Стрип-полоски. Необходимо собрать мочу, окунуть на 10-15 секунд в нее полосу и через время оценить результат. Он проявляется в виде изменения оттенка на второй полоске (пропитанной реагентом). Ее нужно сравнить с контрольной.
- Струйные. Действуют по такому же принципу, но не окунаются в мочу, а подставляются под струю. Считаются более удобными.
- Электронные. Отличаются способом оценки результата. Женщине нет необходимости сверять оттенки, результат будет показан на табло.
Тесты по моче
Начало тестирования нужно проводить заранее, за 17 дней до конца цикла. Обычно требуется 3-5 дней для выявления результата. Анализы нужно проводить каждый день в одинаковые часы. При этом не нужно потреблять много жидкости и часто ходить в туалет. Такие действия понизят концентрацию ЛГ и не покажут достоверный результат. Если взять пробу сразу после сна, в ней будет повышенный объем гормона, потому ее также не стоит проверять.
Погрешность таких тестов вызвана разным уровнем ЛГ у женщин в норме. У одной он может быть повышенным, т.е. таким, который у другой бывает в момент овуляции.
Чтобы понимать свои нормативы, стоит один месяц провести замеры и оставить пробники.
Тогда в нужный момент новые полоски следует сравнить с предыдущими и так можно безошибочно выявить нужный день. Оттенок может измениться незначительно или наоборот стать очень ярким – у каждой это индивидуально.
 Рассчитать овуляцию с помощью теста по моче
Рассчитать овуляцию с помощью теста по моче
Тесты по слюне
Кроме всех вариантов, выявляющих гормоны в моче, существует способ определения выхода клетки по слюне. Для этого есть специальные приборы и микроскопы. В капельке слюны содержатся соли, структура которых изменяется перед разрывом фолликула. Наблюдая за изменением рисунка, узнать «свой» день будет легко даже при самых нестабильных ритмах. Но такой аппарат обойдется значительно дороже одноразовых тестов.
 Рассчитать овуляцию можно по слюне. Специальный прибор покажет лист папоротника при наступлении нужного периода
Рассчитать овуляцию можно по слюне. Специальный прибор покажет лист папоротника при наступлении нужного периода
Нормальный размер
Нормальные размеры фолликулов на протяжении всего цикла таковы:
- Первые 4 дня цикла – размеры фолликулов составляют 2 – 3 мм (до 4 мм), они все, как правило, одного размера;
- 5–7й день цикла — диаметр фолликула 5 — 6 мм;
- C 8 дня один из всех выделяется своим размером и скоростью роста, в итоге он становится доминирующим. Вырастает такой фолликул на 2 мм за сутки и уже имеет размер 12 -15 мм. Остальные подвергаются обратному развитию.
- В предовуляторную стадию его диаметр может составлять 21 -22 мм.
- В период овуляции, что возникает в середине цикла, размер доминантного фолликула достигает 23 — 24 мм.
Когда доминантный фолликул при овуляции 21 мм? Размер доминантного фолликула в период овуляции должен быть 23 — 24 мм, что указывает на достаточное развитие и функциональную готовность к оплодотворению, вышедшей при его разрыве, яйцеклетки.
Некоторые специалисты утверждают, что самый минимальный размер фолликула, готового к разрыву при овуляции – 22 мм, а другие считают, что размер от 18 мм тоже может закончиться полноценной овуляцией, но это происходит не всегда и не у всех женщин, все очень индивидуально.
Некоторые научные исследования показывают, что фолликул в диаметре 21 мм уже готов к разрыву и выходу яйцеклетки. А оптимальный размер фолликула для дальнейшего зачатия плода – 18 – 25 мм.
Все же, если в период овуляции размер доминантного фолликула соответствует стадии предовуляторной (21 мм) или меньше (18 — 20 мм), и при этом у женщины цикл приобретает ановуляторный характер, тогда нужно поводить детальный диагностический поиск.
Ряд факторов, при которых фолликул не может достигнуть нужных размеров:
- Психическое перенапряжение (стрессы);
- Гормональные сбои в системе гипоталамус – гипофиз — яичники. Рост фолликула происходит под действием ФСГ и эстрогенов.
- Гормональные нарушения в щитовидной железе, которая способная регулировать все обменные процессы в организме;
- Ожирение;
- Гиперпролактинемия. Высокая концентрация пролактина в крови тормозит рост и созревание яйцеклетки
- Длительный курс приема оральных контрацептивов, которые оказываю противозачаточный эффект.
Важно понимать то, есть процент женщин, у которых овуляция происходит не в каждый цикл, что, возможно, обусловлено недостаточным размером фолликула во время овуляции. В таком случае не нужно поспешно делать выводы и назначать лечение, а детально обследовать женщину на протяжении следующего цикла
Задачи фолликулометрии
Основная цель УЗИ-диагностики – подтвердить факт овуляции. Одновременно процедура дает возможность:
- отследить изменение эндометрия и его соответствие каждому периоду циклу;
- определить состояние матки и придатков;
- установить причины нерегулярных менструаций;
- выявить опухоли, кисты и другие новообразования;
- наблюдать за процессами в организме женщины после разрыва фолликула;
- выбрать лучший день для оплодотворения;
- контролировать эффективность гормонального лечения;
- выявить ановуляторный цикл;
- определить патологии созревания яйцеклетки (кистоз яичников, лютеинизация фолликула, др.);
- контролировать рост фолликулов перед ЭКО.
Витаминные комплексы и добавки минералов
Выпадение волос причины и лечение – все это интересует людей, столкнувшихся с облысением. Как уже говорилось, остановить выпадение волос у женщин, как и мужчин, можно используя комплексный подход. В лечении используются и медицинские средства против выпадения волос, и витаминные комплексы.
Одним из таких витаминных препаратов с эффективным действием является Tricologic, в составе которого есть Кератон ТМ. Этот комплекс включает:
- аминокислоты, активирующие выработку кератина;
- парааминобензойную кислоту;
- вытяжки ценных растений;
- витамины Е,С;
- пантотеновую кислоту;
- железо;
- бета-каротин;
- селен;
- витаминные элементы В группы.
Витаминный комплекс употребляется перорально, и поставляет ценные вещества для питания волос через кровь, непосредственно к фолликулам. Благодаря присутствию витаминов Е,С, бета-каротина, достигается блокировка свободных радикалов, замедляется старение, выпадение волос.
Также комплекс полезен благодаря:
- витамин А помогает нормализовать выработку кожного жира, вернуть здоровье кожному покрову;
- витамин Е активно восстанавливает функциональность процессов, происходящих в тканях;
- витамин С помогает в образовании соединительной ткани;
- витаминные элементы В группы необходимы для правильного деления, роста клеток, включая те, которые находятся в матриксе фолликулов;
- биотин нормализует метаболизм, секрецию желез;
- парааминобензойная кислота необходима для поддерживания естественной пигментации волос;
- пантотеновая кислота нужна, чтобы поддерживать здоровье волосяного покрова;
- кремний помогает сохранить упругость волос;
- минералы, такие как цинк, железо, хром, медь и др., поддерживают здоровье волосяных стержней, луковиц, питают клетки, улучшают метаболизм.
Лечение волос от выпадения может осуществляться с применением других витаминных комплексов, например Таллиум-плюс, Ревалид, Аурита, Перфектил
Важно, чтобы организм при активном выпадении волос получал достаточный объем питательных, минеральных веществ, нужных для укрепления здоровья и улучшения функциональности всех процессов, протекающих в тканях.
Когда падает овариальный резерв
Это происходит с 20 лет, и особенно значительное снижение количества яйцеклеток наблюдается с 30 лет. Но не стоит забывать, что это индивидуальный вопрос. Тезис о том, что после 30 лет репродуктивная способность женщины резко падает, недавно был подорван американским психологом Жанной Твенге. Она утверждает, что эти данные взяты из устаревшей статистики, основанной на опросах совершенно другого, в плане психического развития, населения.
Сегодня женщины дольше физически активны, меньше курят и пользуются гораздо более современными медицинскими препаратами и технологиями. Они даже выглядят моложе! Твенге родила троих детей в возрасте старше 35 лет и поэтому считает, что между потенциалом рождаемости 20-летней и более зрелой женщины разница мала.
Это подтверждается исследованиями 2004 года, проведенными под руководством Дэвида Дансона. У 770 европейских женщин проанализировали шансы забеременеть. Из участников в возрасте 27–34 лет 86% забеременели в течение года, а в возрастной группе 35–39 лет — 82%. По словам Жанны, это является доказательством того, что фертильность не падает так резко после тридцати лет, как предполагалось ранее. По мнению ученых, гораздо большей проблемой при беременности являются эндометриоз и закупорка фаллопиевых труб.
Причины мультифолликулярных яичников
Работу яичников регулируют гормоны гипоталамуса, гипофиза и надпочечников. Под их влиянием железы циклически изменяются и сами продуцируют биологически активные вещества. Эти процессы направлены на реализацию репродуктивной функции.
В начале цикла под действием фолликулостимулирующего гормона в каждой из гонад созревает до 7 фолликулов, 1-2 из них становятся доминантными и овулируют, остальные — регрессируют.
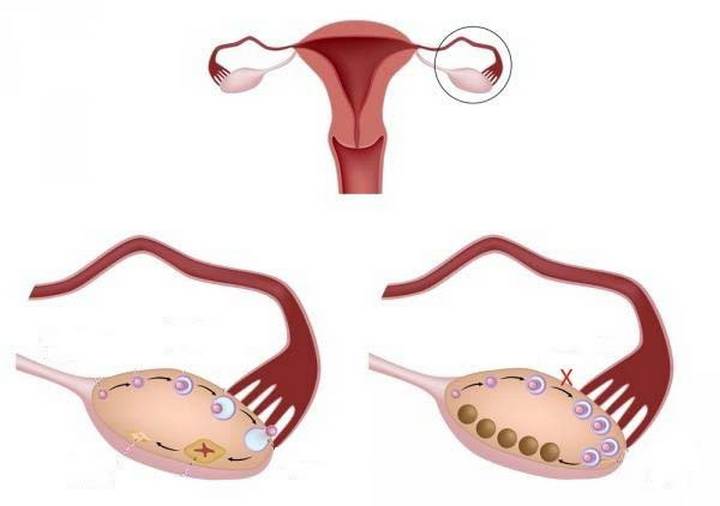
В процессе ультразвукового исследования в структуре мультифолликулярного яичника выделяют более 10 фолликулов. Иногда это может быть транзиторным состоянием нормы. Иногда может указывать на различные отклонения. Причиной этого могут быть следующие ситуации:
- нерегулярный цикл в подростковом возрасте;
- гормональная перестройка после аборта, родов или во время лактации;
- длительное применение пероральных контрацептивов;
- стрессы;
- смена климата;
- чрезмерные нагрузки;
- прием некоторых медикаментов;
- резкое изменение массы тела и пр.
Структурные изменения яичников могут быть обусловлены следующими состояниями:
- эндокринные заболевания;
- генетические мутации;
- метаболические расстройства.
При ультразвуковом исследовании сонологу важно дифференцировать мультифоликулярные яичники от истинного поликистоза по структуре гонад. При поликистозе размеры яичников больше, а фолликулы, количество которых больше нормы, имеют размер от 5 до 7 мм (мелкофолликулярные яичники).
Нормы
Сколько фолликулов должно быть в яичнике
Количество всех спящих ооцитов закладывается природой еще на этапе эмбрионального развития. Характерно, что до наступления половой зрелости оно значительно уменьшается. Ежемесячно высвобождается по одной яйцеклетке.
Количество капсул с ооцитами определяется по дню цикла. Их может быть несколько уже через несколько дней после месячных. На пятый день их может быть до 10, и это тоже норма. Ведь доминантным будет только один фолликул.

Отклонения
При отсутствии доминантного фолликула выход яйцеклетки не происходит. Это бывает в результате нарушения гормонального фона и некоторых патологий:
- снижение выработки фолликулостимулирующего гормона и повышение экскрекции лютеинизирующего гормона;
- регрессия вследствие гормональных нарушений (в том числе из-за увеличения содержания инсулина);
- наличие персистирующего процесса;
- наличие перезрелого мешочка;
- образование фолликулярной кисты, которая растет на месте доминантного фолликула (размеры превышают 2,5 см при ультразвуковом обследовании);
- поликистоз яичников;
- патологическая лютеинизация, когда без овуляции на месте доминациирастет желтое тело.
Все расстройства развития яичников требуют тщательного инструментального обследования. Врачи назначают анализы гормонального фона женщины, так как причиной отклонений могут быть дисфункции гипофиза, эндокринные болезни.
Повышенное количество
Если в яичниках свыше 10 фолликулов, их называют мультифолликулярными. Выделяют еще и полифолликулярность, то есть когда на УЗИ обнаруживается значительное количество пузырьков. При увеличении их числа в несколько раз определяется диагноз «поликистоз».

Если фолликулярные элементы разбрасываются по всей периферии яичника, им становится тесно. Это мешает доминированию и всем процессам, способствующим зачатию.
Указанная патология развивается из-за стресса и через небольшое время проходит. Лечение проблемы проводится, если:
- мультифолликулярность вызвана проблемами с работой желез внутренней секреции;
- наблюдается резкое похудение или же набор веса;
- имелись неудачи при выборе пероральных противозачаточных средств.
Недостаточное количество
Недостаточность фолликулов провоцируется гормональными проблемами. Узнать проблеме можно на УЗИ на седьмой день. Если их меньше 6, то вероятность зачатия незначительна. Наконец, если их менее 4, то беременность практически не наступает.
В ряде случаев у женщин совсем нет фолликулов. О возникновении проблем с женским организмом сигнализирует полное отсутствие менструаций. Если их нет более 3 недель, нужно срочно посетить гинеколога.
Почему фолликул не созревает
Он может не созреть из-за наличия таких причин:
- дисфункция женских половых желез;
- расстройства функциональности эндокринной системы;
- опухоли гипофиза, гипоталамуса;
- воспалительные патологии малого таза;
- стрессы, нервная нестабильность или депрессия;
- раннее начало климактерического периода.
В этих ситуациях в яичниках может совсем не находиться фолликулов. Часто бывает, что он не достигает достаточных размеров для того, чтобы из него могла выйти яйцеклетка.

Как узнать о нарушении фолликулогенеза?
Чтобы увидеть, как происходит процесс формирования фолликулов, оценить вероятность наступления овуляции, проводят УЗИ-мониторинг, фолликулометрию делают трижды на протяжении одного цикла.
УЗИ яичников в зависимости от продолжительности менструального цикла:
- стандартный, регулярный цикл в 28 дней – обследование проводят на 10,15, 20 сутки после начала овуляции;
- регулярный длинный или короткий цикл – за 14, 10, 5 дней до начала менструации;
- нерегулярный цикл – через 5 дней после окончания месячных, на основании результатов врач составляет индивидуальный план дальнейших обследований.
Во время УЗИ специалист определяет наличие доминантного фолликулярного элемента, его размер, оценивает состояние и толщину эндометрия, степень износа яичников, количество фолликулярной жидкости.
Признаки завершения процесса овуляции на УЗИ – наличие зрелого фолликула, постепенное разрушение его стенок, уменьшение в размерах, формирование жёлтого тела.
Основные виды нарушений фолликулогенеза
Различные отклонения в процессе развития фолликулярных элементов приводят к развитию хронического ановуляторного цикла, нарушения в фолликулогенезе негативно отражаются на физическом и психоэмоциональном состоянии женщины.
Виды нарушений:
- регрессия – резко останавливается рост доминантного фолликула, он разрушается, не разрывается, овуляция не происходит;
- персистенция – из-за несвоевременного раскрытия фолликулярного элемента яйцеклетка не образуется;
- киста – образуется из-за скопления фолликулярной жидкости при несвоевременном раскрытии фолликула в яичниках, новообразование доброкачественное, иногда рассасывается самостоятельно;
- поликистоз – значительное превышение количества фолликулярных соединений по периферии, что препятствует созреванию доминантного фолликула, наступление овуляции невозможно;
- лютеинизация – жёлтое тело образуется, но фолликул не лопается, патология возникает на фоне гормонального дисбаланса, аномального строения яичников.
Единичные фолликулы не могут полноценно развиться до нужного размера, патология возникает на фоне голодных диет, чрезмерных физических нагрузок, при климаксе, гормональном дисбалансе, ожирении.
Виды
Выделяют такие разновидности фолликулов:
- примордиальные;
- первичные;
- вторичные;
- третичные.
Примордиальные иначе называются покоящимися. Они локализируются в субкапсулярной зоне. Они наиболее мелкие. Клетки имеют плоскую структуру.
Первичные иначе являются проснувшимися. Они несколько больше примордиальных. Вокруг яйцеклетки расположена оболочка, образованная белковыми веществами.
Вторичные фолликулы обладают несколько большим размером. Они имеют многослойный эпителий и несколько небольших камер, наполненных жидкостью. Вокруг него растет оболочка внутри яичника — тека. Она появляется в яичнике раньше, чем тека и именно по нее идентифицируется вторичная капсула.
Наконец, третичный фолликул (или граафов пузырек) является зрелым. Он достиг наибольшего развития. Он начинает давить на поверхность яичника. Преимущественный его объем занят полостью (капсулой), наполненной жидкостью и содержащей ооцит. Окружен текой.

Что такое персистирующий фолликул
Персистирующий фолликул развивается, когда разрыв капсулы не происходит. Яйцеклетка тогда остается в ней, потому что она не попадает в маточную полость.
Этот процесс является патологическим, потому что при наличии персистенции не может наступить оплодотворение. Женщина испытывает трудности с наступлением гестации.
Капсула может существовать в яичнике около 10 суток. После окончания этого периода начинается новая менструация. В ряде случаев у женщины наблюдается задержка, и она может длиться даже до полутора месяцев.
Капсулы яичника рассасываются самостоятельно без приема дополнительных препаратов. Иногда развивается киста яичника, и она требует лечения.
В крови у женщин с персистирующими капсуламм яичника растет количество эстрогенов, падает уровень прогестерона. Признаки овуляции проходят, потому что желтое тело перемещается в так называемое позади маточное пространство.
Если капсулы яичника существуют длительное время, то возникают задержки месячного цикла. При появлении месячных выделяется большое количество крови.
При обнаружении перстистирующего фолликула запланировать беременность можно только под контролем врача. Для этого гинеколог определяет доминантную капсулу. Это возможно с помощью ультразвукового обследования.
Его делают на восьмой день цикла. На 12 день создаются наиболее подходящие условия для зачатия. Для этого назначается еще одно УЗИ.
Третье обследование назначается на 18 день. Специалист проверяет наличие овуляции. Женщина должна внимательно следить за состоянием своего организма. Через 10 дней разрешается провести тест на беременность.

Что такое доминантный фолликул
Ежемесячно в яичнике увеличиваются несколько капсул с яйцеклетками. Затем их рост приостанавливается, только одна или очень редко — две продолжают увеличиваться. Он является доминантным. Остальные же постепенно регрессируют.
Ежедневно размер доминантного фолликула растет на несколько миллиметров. Накануне овуляции он достигает в размерах до 18 — 20 мм. В этих условиях из него выходит ооцит, полностью готовый принять сперматозоид и образовать зиготу.
На УЗИ доминантный фолликул можно увидеть уже с пятого дня. Реже его видят на восьмой день. В это время он значительно превосходит прочие мешочки.
Этот рост обусловлен активным воздействием фоллилостимулирующего гормона. Если его недостаточно в крови, то он не достигает необходимых значений и даже уменьшается. В этом случае развивается киста яичника. После овуляции в яичнике растет желтое тело.
Фазы фолликулогенеза
Под оболочкой яичников находятся неполовозрелые, первичные, вторичные и третичные фолликулы – они содержат яйцеклетку, необходимы для нормальной работы эндокринной и репродуктивной системы.
Созревание фолликулов у женщин фертильного возраста – непрерывный процесс, заканчивается после наступления менопаузы, во время развития клетка проходит несколько этапов.
Примордиальная стадия
Нулевая стадия происходит при беременности, зародыши половых клеток мигрируют в формирующиеся яичники примерно в середине 2 месяца. Перед родами количество маленьких примордиальных фолликулярных соединений достигает 1,5 млн., до начала полового созревания они пребывают в спящем состоянии.
Величина фолликулярных элементов на этом этапе – 50 мкм, даже при помощи УЗИ увидеть их сложно.
Первичная (преантральная) стадия
Происходит превращение примордиальных фолликулярных соединений в преантральные, их количество снижается до 300 тыс., размер увеличивается до 200 мкм, процесс запускается одновременно с началом полового созревания.
На поверхности фолликулярного элемента формируется оболочка из 4 видов сложных соединений, появляется внешняя плёнка, одновременно в этой стали находится 10–15 пузырьков.
Вторичная (антральная) стадия
Наблюдается резкий рост фолликулов, размер достигает 500 мкм, возрастает уровень эстрогенов, увеличивается количество эпителиальных клеток, образуется фолликулярная жидкость
Внутри фолликулярного элемента образуется полость с гормонально активными клетками, формируется оболочка из эпителия внутри снаружи пузырька.
Обычно образуется несколько антральных пузырьков, но на следующую стадию развития переходит 1–2 фолликула.
Третичная (преовуляторная) фаза, формирование Граафового пузырька
Размер фолликулярного элемента – 20 мм, количество жидкости увеличивается, эпителий и яйцеклетка смещается в периферическую область, внешняя стенка яичника выпячивается, образуется яйценосный холмик.
Примерно за 48 часов до момента овуляции уровень эстрогенов резко возрастает, происходит выброс лютеинизирующего гормона, запускается процесс выхода зрелой яйцеклетки.
После окончания преовуляторной стадии зрелый фолликул разрывается, яйцеклетка выходит в полость матки, при соединении со сперматозоидами может произойти зачатие. Чтобы рассчитать время наступления овуляции, необходимо от количества дней в менструальном цикле отнять 14, при условии, что месячные регулярные.
Если овуляции не наступила, из Граафова пузырька образуется кистозное фолликулярное образование – оно может выйти вместе с менструальной кровью, или остаться в яичнике, сформироваться в кисту.
Омоложение яичников в Expert Clinics
Диагностика начинается со сбора анамнеза и осмотра на гинекологическом кресле. Далее пациентке нужно сдать анализ крови, чтобы исключить воспалительные реакции, а также анализы, определяющие уровень различных гормонов.
Показательным в этом смысле будет, например, анализ на определение уровня ФСГ (фолликулостимулирующего гормона). Делать его стоит по назначению врача, в определенные дни цикла.
Кроме того, доктор назначит ультразвуковое исследование органов малого таза, чтобы оценить состояние матки и яичников, а также количество и размер фолликулов.
Лечение при синдроме истощенных яичников, как правило, включает восстановление баланса гормонов. Для этого может быть назначена заместительная гормональная терапия – в минимальных, но эффективных дозировках.
В клинике Expert Clinics в Москве также применяются такие действенные современные методы как плазмотерапия и омоложение яичников с помощью пептидов.
Результаты фолликулометрии в процессе исследования
На первом ультразвуковом исследовании (8-10 день менструального цикла) по результатам фолликулометрии видно один или два (иногда бывает и больше) фолликула. Диаметр самого большого из них варьирует от 12 до 15 мм. С каждым днем доминантный (большой) фолликул увеличивается в размере на 2-3 мм. На момент овуляции его диаметр может достигать 25 мм.
Толщина эндометрия к моменту овуляции составляет 10-12 мм. Под влиянием ЛГ (лютеинизирующего гормона) и ФСГ (фолликулостимулирующего гормона) яйцеклетка выходит в брюшную полость. В позадиматочном (дугласовом) пространстве скапливается фолликулярная жидкость.
На 15-18 день менструального цикла видны результаты фолликулометрии — можно хорошо рассмотреть образовавшееся желтое тело, которое с каждым днем уменьшается. Перед началом менструации желтое тело практически не видно или отсутствует вовсе. Структура эндометрия однородна.
Однако, существует ряд причин, по которым овуляции может не быть:
- атрезия фолликула;
- образование фолликулярной кисты;
- преждевременная лютеинизация фолликула;
- персистенция фолликула (длительное существование созревшего фолликула).
Что такое фолликулометрия?
УЗИ малого таза женщинам может назначаться для проведения фолликулометрии – динамического исследования роста доминирующего фолликула в яичнике. Также данная процедура позволяет определить структуру и толщину эндометрия (слизистой оболочки в полости матки), который необходим для обеспечения нормального закрепления плодного яйца. В процессе фолликулометрии пациентке делают несколько динамических УЗИ, чтобы ответить на два основных вопроса:
- Есть ли у пациентки овуляция?
- Есть ли готовность слизистого слоя матки для крепления плодного яйца?
Для проведения УЗИ фолликулометрии, как показывает практика, пациентка должна посетить врача от 3-х до 5-ти раз в течение одного менструального цикла (в какие конкретно дни делать обследование, определяет врач). Возможно назначение и большего количества УЗИ, в зависимости от динамики роста фолликула.
Когда назначают фолликулометрию?
Фолликулометрию женщинам могут назначать с целью:
- выявить/исключить патологию функции яичников;
- оценить готовность эндометрия к закреплению оплодотворённой яйцеклетки;
- подтвердить/опровергнуть наличие факта овуляции;
- оценить возможность возникновения многоплодной беременности;
- определить все возможные причины нарушения менструации или фолликулогенеза (процесса образования фолликула);
- оценить общий гормональный фон в организме пациентки;
- выявить/исключить заболевания малого таза;
- оценить общее состояние репродуктивной системы женщины.
Фолликулометрия часто предваряет процедуру ЭКО – она необходима для контроля над состоянием матки и эндометрия в период стимуляции овуляции. Также фолликулометрию назначают для отслеживания результатов терапии, направленной на устранение факторов бесплодия либо патологии органов женской половой системы (киста, миома и так далее).
Что показывает фолликулометрия?
Фолликулометрия показывает готовность репродуктивной системы женщины к зачатию ребёнка. УЗИ покажет, имела ли место овуляция. Если да, то когда она произошла. Также фолликулометрия показывает в динамике функциональное развитие эндометрия, изменение его структуры и толщины.

