Можно ли ходить в баню при гв и влияние парной на лактацию
Содержание:
- Баня: так ли она нужна?
- Как правильно вводить в рацион кормящей маме чёрную и красную смородину
- Баня после естественных родов — когда можно начинать?
- Основные правила посещения бани во время ГВ
- Продукты вредители
- Какие противовирусные препараты можно принимать кормящим мамам при простуде и кашле
- Как правильно ходить в баню при грудном вскармливании?
- Причины ларингита
- Как лечить острый тромбоз наружного геморроидального узла?
- Из-за чего появляется целлюлит после родов?
- Сохраняйте баланс!
- Лечение антибиотиками
- Что может стать причиной детской аллергии?
- Правила посещения бани и сауны в период лактации
- Баня в период лактации
- 16 золотых правил для кормящих мам в бане (сауне)
Баня: так ли она нужна?
О положительном воздействии бани на организм знали еще наши предки. Издавна они ходили сюда отдохнуть, расслабиться и поправить свое здоровье. И все благодаря высокой температуре и влажности, которые провоцируют повышенное потоотделение, а, значит, улучшают работу всех органов и систем.
По словам медиков, ходить в баню нужно для того чтобы:
- улучшить кровообращение;
- снять напряжение;
- вывести токсины и шлаки из организма;
- повысить иммунитет;
- ускорить обменные процессы;
- обеспечить себе профилактику ОРВИ, благодаря естественной ингаляции.
Для рожавших полезно ходить в баню еще и потому, что здесь поры открываются, крема и маски лучше проникают в кожу и, как следствие, кожные покровы очищаются. Более того, потоотделение способствует уменьшению лишнего веса и позволяет эффективнее бороться с такими проблемами, как целлюлит и растяжки. Правда, при условии использования специальных косметических средств.
Интересно, что раньше в бане женщины еще и рожали. Дело в том, что жар и влага положительно воздействуют на организм, ускоряя процесс родов. И после родоразрешения роженицы часто баню посещали для того, чтобы грудь наливалась молоком в теплой среде и лактация не пропадала.
Как правильно вводить в рацион кормящей маме чёрную и красную смородину
Когда вы решили попробовать смородину, лучше начать не со свежих, а с термически обработанных ягод. Возьмите несколько ложечек варенья из смородины и залейте двумя стаканами кипятка. В варенье часть витаминов разлагается, а кипяток способствует ещё большему их разрушению. Это уменьшает аллергичность продукта, но также и его полезность. Для первого употребления смородины при грудном вскармливании лучшим вариантом будет морс из ягод.
Морс из смородины подойдет для первой пробы смородины
Если малыш не выдал отрицательной реакции, попробуйте съесть ложку смородинового варенья с чаем. Морс с вареньем употребляйте несколько дней, прежде чем попробовать свежие ягоды. Начинать лучше с красной смородины, причём в этот день не вводить в рацион никаких новых продуктов. Ешьте понемногу несколько дней подряд, за это время вы успеете заметить негативные проявления. Если малыш не отреагировал на красную, пробуйте чёрную смородину.
Из листьев смородины готовят чай
Суточная норма смородины для кормящей мамы
В больших количествах в период грудного вскармливания смородину употреблять нельзя! Начинайте с нескольких штук, буквально 5–6 ягод. Ежедневно дозу можно увеличивать и довести до чашечки ягод в день. Больше употреблять нежелательно, потому что перенасыщение организма ребёнка витамином C может привести к диатезу даже при отсутствии аллергии на смородину.
В каком виде можно есть смородину при грудном вскармливании
Ягоды смородины доступны кормящим мамам в любое время года. Они не утрачивают своих свойств при замораживании, поэтому в летний сезон вы можете сами заготовить свежие ягоды. Просто промойте их, расфасуйте в целлофановые пакеты и уберите в морозилку.
Из свежих или замороженных ягод готовят компоты и морсы, в них необязательно добавлять сахар. Они увеличивают выработку молока у мамы. Такого напитка достаточно будет выпивать по одному стакану в день.
Ещё свежую смородину можно протереть с сахаром и убрать в холодильник. Хранить её в таком виде нужно только в стеклянной банке, ни в коем случае не в металлической посуде. Из такого джема получится прекрасная начинка для пирога.
Замороженная смородина сохраняет все витамины
Всем мамам хочется, чтобы малыш рос здоровым и счастливым. Для этого можно как минимум обеспечить ему полноценное питание. А чтобы мама тоже была полна сил и энергии, ей тоже необходимо восполнять запас питательных веществ. Не бойтесь пробовать новые продукты, даже если они считаются аллергенами! Смородина — это не экзотическое растение, наш организм привычен к нему. Ешьте ягоды смородины, и вы с малышом будете чувствовать себя отлично!
Баня после естественных родов — когда можно начинать?
Гинекологи советуют в каждом случае прислушиваться к своему организму. Во-первых, для посещения сауны и бани должны прекратиться послеродовые выделения (так называемые лохии). Это говорит о том, что шейка матки уже закрылась, гормональная система женщины постепенно перестроилась на новый ритм. Во-вторых, играет роль наличие швов. Если родоразрешение прошло без разрывов и осложнений, возвращаться в банный режим можно и спустя полтора месяца. Если же были наложены швы, то после периода окончательного заживления, то есть через два-два с половиной месяца. В-третьих, играет роль самочувствие мамы и налаженная лактация. Если с кормлением нет проблем, женщина не страдает лактостазом, посещение бани через месяц пойдет ей только на пользу.
При отсутствии патологий после родов баня особенно рекомендована в качестве восстановительной процедуры.
| Чтобы баня пошла на пользу после родов, эксперты рекомендуют отправляться в парную не ранее, чем через два месяца с момента рождения малыша. |
Основные правила посещения бани во время ГВ
Гормональная перестройка, перенесенные роды или операция кесарева, сниженный иммунитет – все эти факторы требуют повышенного внимания кормящей мамы при посещении бани. Слишком активное начало тепловых процедур и жара в парилке могут нанести удар по здоровью – вызвать головокружение, скачок кровяного давления и даже привести к обмороку. Нередко с непривычки у женщин отмечаются учащенное сердцебиение, тошнота и носовое кровотечение.
Чтобы избежать неприятностей и сделать поход в баню полезной, оздоравливающей процедурой, важно соблюдать ряд правил:
- не превышать разрешенного времени нахождения в парной;
- восполнять потерю жидкости путем употребления напитков, взятых с собой;
- посещать баню только в хорошем самочувствии – головная и мышечная боль, повышенная температура, шум в ушах и мелькание «мушек» перед глазами являются поводами отложить поход в сауну;
- не хлестать тело горячим веником;
- не прыгать в бассейн после парной и не обливаться ледяной водой из ведра во избежание закупорки протоков молочных желез;
- находиться в тепле сразу после выхода из бани – не выходить на морозный воздух или под дождь.
Если во время посещения сауны женщина ощущает переполнение груди молоком, нужно ослабить простыню и пойти сцедить молоко. То же самое с недомоганием – при развитии головокружения стоит выйти из парной и прилечь отдохнуть.
Длительность нахождения в бане
Если до родов женщина посещала сауну регулярно и при этом могла находиться в парной длительное время, то послеродовой период и кормление грудью должны изменить ситуацию
В первый поход в баню время, проведенное в парилке, должно ограничиться пятью минутами, важно следить за самочувствием и сразу покидать жаркое место при развитии недомогания
Второй заход можно сделать при хорошем самочувствии спустя 10-15 минут и пробыть в парной чуть дольше. На первых порах лучше не делать более трех заходов за одно посещение бани – организму нужно привыкнуть и адаптироваться к высоким температурам.
Температурный режим
Температура внутри парной комнаты обычно колеблется от 60 до 100оС
В период вскармливания грудью женщины должны с осторожностью подходить к выбору режима и не перегреваться. В собственной бане можно выставить температуру так, чтобы она поднималась плавно, а в общественной лучше не заходить в парную, когда там слишком жарко
Повышенная влажность на фоне высокой температуры – не лучший вариант нахождения в сауне. Показатели должны быть следующими:
- температура – 60-70оС;
- влажность – 10%.
Кормящей маме лучше не подниматься на верхнюю полку, там будет слишком жарко, рекомендуется расположиться на средней или нижней. Перед заходом в парную полезно облиться теплой водой, голова при этом должна оставаться сухой во избежание повышения артериального давления.
Употребление пищи и питьевой режим
Посещать баню натощак врачи не советуют, так же, как и плотно обедать накануне мытья. Лучше съесть низкокалорийный обед за пару часов до похода в сауну, либо ограничиться овощным салатом
Напитки являются важной составляющей посещения бани – они необходимы для утоления жажды и восполнения водного запаса в организме. Что можно пить в сауне:
- чистую воду;
- чай (зеленый, черный с молоком);
- травяной отвар – полезен чайный напиток на основе ромашки, шалфея, мяты или мелиссы;
- квас;
- морс из свежих ягод;
- компот.
Обувь и головной убор
Как уже говорилось, важно взять с собой в баню резиновые сланцы – они предохранят от травмы и инфицирования грибком. На голову в парную лучше надеть шапочку (такие продаются в специализированных магазинах), сшитую из войлока или фетра. Она предотвратит ожог нежной кожи ушей и защитит голову от перегрева
Без шапочки кормящая мать может получить тепловой удар, заработать головные боли и высокое давление
Она предотвратит ожог нежной кожи ушей и защитит голову от перегрева. Без шапочки кормящая мать может получить тепловой удар, заработать головные боли и высокое давление.
Продукты вредители
О том, что нитрат натрия (Е251) может спровоцировать приступ мигрени, мы уже говорили. Отметим только, что этот консервант способен накапливаться в организме, поэтому при отказе от продуктов, содержащих его, приступы мигрени некоторое время еще могут наблюдаться, особенно если к действию Е251 присоединяется негативный эффект от другой пищевой добавки.
Глутамат натрия (Е621) делает любую еду вкусной и ароматной.
Часто глутамат натрия добавляют в еду в кафе и ресторанах восточной кухни. Пищевая добавка может накапливаться в организме и провоцировать головные боли. Самой опасной и сильнодействующей пищевой добавкой является аспартам (Е951). У многих людей страдающих мигренью, этот подсластитель чуть ли не мгновенно вызывает приступ головной боли. К тому же вещество усиливает болевые ощущения и увеличивает частоту приступов (при регулярном употреблении продуктов, содержащих Е951).
Подсластитель входит в состав некоторых газированных напитков, йогуртов, творожных сырков, печенья, конфет и других сладостей.
Высокий уровень содержания липидов в крови способен провоцировать приступы мигрени. Сократив поступление жиров, можно уменьшить частоту приступов или даже совсем избавиться от мигрени.
Чтобы грамотно подобрать рацион с низким содержанием жира, потребуется помощь диетолога. Считается, что для профилактики и лечения мигрени в организм должно поступать от 27 до 40 г жира в сутки. Точное количество зависит от возраста, пола, веса, роста, состояния здоровья человека.
Из рациона вовсе исключают трансжиры и ограничивают насыщенные жиры, а ненасыщенные — употребляют в умеренном количестве. Пищу рекомендуется готовить без жира. Жирное мясо, сало, колбасы, мясные изделия, консервы в масле из рациона нужно исключить. Из мясных продуктов можно употреблять телятину, курицу (без кожи), мясо кролика. В рацион полезно ввести побольше рыбы, морепродуктов, овощей, фруктов, круп.
Какие противовирусные препараты можно принимать кормящим мамам при простуде и кашле
Лечение симптомов простуды и гриппа при кормлении грудью
Женщинам в период лактации по согласованию с врачом разрешены препараты с содержанием нафазолина нитрата, которые способствуют временному снятию отека слизистой оболочки носовой полости. Эти препараты обладают коротким периодом действия.
Иногда рекомендуют препараты с содержанием ксилометазолина, которые обладают средней длительностью противоотечного действия и также предназначены для снятия отека, гиперемии слизистой оболочки носа, восстановления проходимости носовых ходов и облегчения носового дыхания.
Препараты с содержанием оксиметазолина имеют самый продолжительный срок активного действия – при интраназальном введении они уменьшают отечность слизистой оболочки верхних отделов дыхательных путей на 10-12 часов.
Для уменьшения кашля назначают отхаркивающие средства, разжижающие мокроту, что позволяет очистить бронхи и восстановить их функции.
При кашле кормящим женщинам помогут растительные препараты на основе:
- корня солодки;
- аниса;
- плюща;
- тимьяна;
- чабреца;
- подорожника и прочих растительных компонентов, способствующих отхождению мокроты из бронхов.

При насморке дополнительно применяют масляные капли в нос, оказывающие противовоспалительное и противомикробное действие, и спреи для увлажнения слизистой носа, которые производятся на основе морской воды. Эти препараты разжижают слизь, улучшая ее отхождение, и способствуют нормализации функционирования слизистой оболочки носа.
При боли в горле возможно применение антисептических (противомикробных) препаратов местного действия, растворов для полосканий горла и таблеток для рассасывания. Для смазывания слизистой оболочки глотки применяют водный раствор калия йода.
Противопоказания
Препараты, основным действующим веществом которых является бромгексин, кормящим и беременным женщинам противопоказаны.
Лечение вируса противовирусными препаратами при ГВ
Но все эти препараты всего лишь временно убирают неприятные симптомы. Для борьбы с различными вирусами, в том числе вирусом гриппа, необходимо применять противовирусные препараты, разрешенные к употреблению при лактации. Один из таких препаратов – ВИФЕРОН. Этот препарат выпускается в виде свечей, мази или геля. Он бережно заботится о здоровье женщин и позволяет во время курса лечения не прерывать кормление ребенка. Свечи (суппозитории) желательно начать применять при появлении первых признаков заболевания, однако и на более поздних сроках их прием будет оправдан. Лактация также не является противопоказанием для применения препарата ВИФЕРОН Гель/Мазь, нужно лишь помнить, что их нельзя наносить на область сосков в период кормления. ВИФЕРОН также можно применять в сочетании с другими лекарственными препаратами, которые порекомендует врач.
Как правильно ходить в баню при грудном вскармливании?
- Гигиена играет роль — ходите в парную в чистом белье из натуральных материалов, не забудьте прокладки для груди, до и после посещения парной принимайте душ.
- Увеличивайте частоту посещения сауны постепенно. Начинайте с одного раза в две-три недели.
- Можно ли парить грудь вениками? Эксперты в области банного отдыха не рекомендуют это делать кормящим мамочкам, ведь массаж березовыми вениками — это все-таки механическое давление, что категорически противопоказано для бюста женщины на «гв».
- Внимательно следите за своим самочувствием в парной. Не увлекайтесь долгим пребыванием в парилке. Ну а после бани шею, плечи и грудь держите в тепле.
Пусть грудное вскармливание малыша будет вам в радость, и вы легко сможете его совмещать с банным отдыхом!
Причины ларингита
Острый ларингит
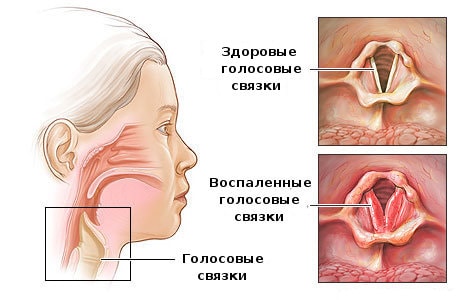 Острый ларингит
Острый ларингит
В большинстве случаев острый ларингит является следствием вирусной инфекции. Поэтому он редко развивается изолированно. Обычно ларингит сопутствует воспалению носовой полости (риниту) и воспалению глотки (фарингиту). Именно там возникает очаг инфекции, которая потом спускается ниже и поражает гортань. Вызвать ларингит может ОРВИ, вирус гриппа, а также и более серьёзные заболевания, – например, корь.
Факторами, способствующими развитию острого ларингита являются:
- переохлаждение – как общее, так и местное (т.е. переохлаждение горла);
- курение;
- злоупотребление алкоголем;
- перенапряжение голосовых связок;
- злоупотребление острой пищей.
При остром ларингите может ощущаться ухудшение общего состояния и болеть голова, нередко повышается температура. В начале заболевания кашель сухой, затем сменяется влажным, с выделением слизистой мокроты. Иногда может наблюдаться затруднение дыхания, связанное с сужением головой щели в результате отека слизистой.
При ларингите, развивающемся на фоне гриппа, могут обнаруживаться кровоизлияния в слизистую оболочку гортани. Такая форма заболевания называется геморрагическим ларингитом.
Хронический ларингит
Хронический ларингит
Хронический ларингит может развиться как осложнение его острой формы. Если симптомы заболевания сохраняются более двух недель, это говорит о том, что ларингит стал хроническим.
Довольно часто, однако, хронический ларингит развивается как самостоятельное заболевание. Причиной возникновения хронического ларингита могут быть:
- регулярное вдыхание раздражителей – аллергенов, химических испарений, дыма, пыли (особенно, если носовое дыхание по какой-либо причине нарушено и дышать приходится через рот);
- длительное перенапряжение голосовых связок (это характерно для таких профессий как диктор, педагог, певец и т.п.);
- заброс в пищевод содержимого желудка, при котором желудочная кислота начинает разъедать слизистую пищевода;
- бактериальная и грибковая инфекция. Инфекция, в частности, может попасть в гортань не только сверху, но и снизу – из легких, если в них есть очаг воспаления. Поэтому ларингит может быть осложнением хронического бронхита или пневмонии (воспаления легких).
Для хронического ларингита характерен постоянный сухой кашель. Однако у тех, кто много курит, по утрам наблюдается так называемый «кашель курильщика» – болезненный кашель с выделением мокроты.
Длительный хронический ларингит способен привести к повреждению голосовых связок и образованию наростов на них.
Как лечить острый тромбоз наружного геморроидального узла?
Возможности оперативного лечения
Существуют две основные операции для лечения острого тромбоза наружного геморроидального узла: удаление всего узла или только тромба из него. Первая операция называется экономная (частичная) геморроидэктомия (удаление только наружного геморроидального узла), вторая – тромбэктомия. Обе операции эффективны с точки зрения ликвидации болевого синдрома в течение 2-3 суток после их выполнения, однако после операции по эвакуации тромба чаще бывает рецидив (повторное возникновение тромба).
Экономная (частичная) геморроидэктомия тромбированного узла представляет собой рассечение кожи вокруг узла, его выделение и удаление вместе с тромбом. Операция может быть выполнена под местной анестезией.
После удаления геморроидального узла образуется небольшая раневая поверхность, которая может вызвать болевые ощущения, особенно во время дефекации. Но обычно боль гораздо менее выражена, чем при наличии тромбированнного узла, и лишь иногда требует приема таблетированных обезболивающих средств.
Тромбэктомия выполняется через разрез кожи над тромбом, после чего тромб удаляется и может быть наложено 1-2 шва на место разреза. Это вмешательство практически всегда выполняется под местной анестезией.
Консервативное лечение
Консервативное лечение (таблетки и местные средства – мази и свечи) направленно в основном на купирование болевого синдрома, вызванного тромбом, уменьшение отека и воспаления геморроидального узла, нормализацию частоты и качества стула. В аптеках представлено большое количество средств для лечения геморроидальной болезни, но все они примерно равны по эффективности и могут применяться для лечения острого тромбоза наружного геморроидального узла. Местные средства (мази и свечи) в основном обладают обезболивающим, противоспалительным действием. Топические средства с антикоагулянтным действием в лечении острого тромбоза эффективны только для временной профилактики возникновения новых тромбов или же при наличии в составе препарата обезболивающего компонента – для обезболивания. Таблетки используются также для обезболивания (нестероидные противовоспалительные, парацетамол) и нормализации венозного кровотока в малом тазу (в области прямой кишки), например флавоноиды. Кроме того, консервативное лечение проводится и после операции для устранения возможных послеоперационных симптомов. Схему консервативного лечения может определить только специалист, причем комбинацию препаратов лучше подбирать в каждом конкретном случае в зависимости от особенностей каждого пациента.
Из-за чего появляется целлюлит после родов?
Появление «апельсиновой корки» происходит под действием женского гормона эстрогена. Ухудшение рельефа кожи провоцируется сразу несколькими факторами:
- резко возрастает содержание эстрогена в крови;
- повышается вес;
- незначительно отекают ткани;
- изменяется работает сердечно-сосудистой и выделительной систем.
Количество жировых отложений во время беременности также увеличивается, в том числе и на животе. В этой зоне запас служит для передачи энергии плоду.
После рождения ребенка часть лишнего веса уходит, однако жировые отложения нередко остаются на животе, бедрах, ягодицах. Самостоятельно они уходят лишь у единиц, большинству женщин необходимо приложить усилия для того, чтобы устранить лишнее. Бороться с дряблостью кожи и жиром лучше всего комплексно. Одной из мер в этом комплексе становится антицеллюлитный массаж, который может назначаться даже при грудном вскармливании.
Сохраняйте баланс!
Во-первых, пейте много жидкостей. Чистая вода восстановит быструю потерю жидкости, когда вы пропотеете в сауне. А если заварить травяной чай с мятой и шалфеем, то можно слегка снизить выработку молока, которого прибудет после посещения бани. Из напитков еще подойдут яблочный морс, овощные соки, травяные отвары. Только ни в коем случае не пейте холодное, чтобы на следующий день ваша колыбельная не напоминала скрип потертого седла.
Во-вторых, не пытайтесь выиграть марафон с не кормящими грудью подружками. При первых посещениях бани после родов придерживайтесь правил новичка:
- первый заход – не более 5 минут;
- первый жар – не для вас;
- не обливайтесь холодной водой и, вообще, избегайте контрастных перепадов температур;
- лежите на нижней, в крайнем случае на средней полке;
- увеличивайте время и температуру очень плавно, внимательно наблюдая за реакцией организма – ваши сосуды могут расширяться сильнее, чем до родов, поэтому если сердце начало биться чаще, а голова закружилась, срочно на выход.
От высокой температуры молоко не перегорит, а вот резкая и большая потеря жидкости негативно отразится на его количестве и жирности, хотя восстановить прежние показатели не составит труда. Только нужны ли вам дополнительные проблемы?
И чуть не забыла: обязательно посмотрите видео о том, что нужно знать о походах в сауну или баню при лактации:
Многие кормящие мамы спрашивают у врачей, можно ли в баню при грудном вскармливании. Их беспокойство понятно, ведь кормление малыша- важный процесс. Состав молока зависит не только от питания матери, нои от ее эмоционального состояния.
Существует миф, что посещение бани приводит к «перегреванию» молока в груди матери до такой степени, что оно теряет полезные свойства. Это заблуждение: банные процедуры обычно не влияют на выработку молока, а напротив помогает кормящей матери восстановить силы и вернуть коже тонус. Повышенная температура и влажность улучшают здоровье женщины, выводят из организма токсины и шлаки.
Женский организм ослаблен, но это не значит, что кормящая мама должна во всем себя ограничивать и бояться сделать лишний шаг
Если до беременности и родов женщина была частым гостем в баньке, сауне и парилке, она может продолжить ходить туда, но с осторожностью и некоторыми ограничениями
Некоторые медики положительно относятся к факту, что женщины при грудном вскармливании парятся с вениками. Но если раньше женщина регулярно хлестала себя веником, она может вернуться к этому занятию. Главное — сильно не хлестать тело и избегать область груди.
Лечение антибиотиками
Основа лечения – прием антибиотиков для подавления активности патогенной флоры. Изначально, до результатов посева применяют пенициллины, цефалоспорины, после получения результатов посевов лечение может быть скорректировано по данным чувствительности флоры к антибиотикам.
Препараты могут быть системными (в инъекциях, таблетках, капсулах или растворах) и местные. Это спреи или капли с антибактериальными и дополнительными компонентами (гормоны, сосудосуживающие компоненты).
Препараты этой группы назначает только врач, по рецепту, принимают их под его контролем, полным курсом, даже если стало лучше и все симптомы исчезли. Если препарат не имеет эффективности на протяжении 2-3 суток, его меняют на более сильный, из другой группы.
Что может стать причиной детской аллергии?
Планируя рацион при наличии аллергии у ребенка, находящегося на грудном вскармливании, надо сразу определиться с причинами, которые могут вызвать такую реакцию. Чаще всего раздражение вызывают:
- некачественная косметика для ребенка;
- сильно парфюмированные ополаскиватели для белья (даже специальные средства могут стать причиной аллергии, в большинстве случаев от таких душистых средств для стирки лучше отказаться вообще);
- стиральные порошки (рекомендуется в машинке ставить дополнительные ополаскивания, чтобы исключить вероятность аллергии именно от таких средств);
- косметика и парфюмерия матери (на время кормления по возможности от косметики лучше отказаться).
Нельзя забывать, что причиной сильных аллергических реакций у грудничка могут стать искусственные смеси для кормления. Оптимальным вариантом является только натуральное грудное молоко, причем, даже при появлении первых признаков диатеза отказываться от естественного вскармливания не рекомендуется.

Гипоаллергенная диета для кормящих мам очень сильно влияет на состояние малыша. Реакция у ребенка наступает буквально через минуты после кормления, поэтому довольно легко выделить продукт, ставший причиной подобного состояния. Но в большинстве случаев требуется 4-24 часа для проявления реакции.
Примером может стать ситуация, при которой мама ежедневно пьем до литра молока, при этом ребенок чувствует себя нормально. Но затем внезапно у малыша проявляется сильнейшая аллергия. Что стало причиной? Накопление определенного количества аллергенов, ставших критическим для малыша. Но даже при исключении молока улучшение наступит только через пять дней. Полностью аллерген из организма матери выйдет через две недели.
Еще одной важной причиной аллергических реакций у грудничка могут стать искусственные пищевые добавки, консерванты, красители, наполнители. Также диатез вызывается травами, добавлением железа, фтора, витаминных комплексов
Пищевые продукты надо выбирать по цвету, ярко окрашенные овощи или фрукты, например, красные и оранжевые, становятся причиной аллергии в большинстве случаев. Но, подбирая рацион, следует учитывать, что красные яблоки являются полностью безопасными, хотя именно их почему-то не рекомендуют в роддомах. Достаточно просто снять шкурку и съесть яблоко.
Сладости из рациона следует исключить, но это касается магазинных, домашняя выпечка допускается, хотя и с некоторыми ограничениями. Такие продукты, как бледно-желтый мармелад или белая пастила вреда не причиняют. Допускается сладкое без яиц, искусственных красителей, слишком жирного крема.

Правила посещения бани и сауны в период лактации
Конечно же, в баню нельзя отправляться через несколько дней после родов. Маме нужно подождать примерно 6–8 недель. Это период, в течение которого из половых путей идут выделения, происходит заживление слизистых (тем более, если имели место разрезы или разрывы).
Если женщина перенесла кесарево сечение, то придётся потерпеть с водными процедурами немного дольше — 2–3 месяца. Это необходимо для полного заживления шва, чтобы избежать попадания в организм инфекции.
Женщинам, перенесшим кесарево сечение, можно отправляться в баню только после полного заживления шва (спустя 2–3 месяца после операции)
Также следует учитывать, что зрелое молоко у женщины образуется не сразу, а только через 10–20 дней после родов (до этого младенец питается молозивом и переходным молоком). Посещать баню нежелательно до полного установления лактации (у кого-то это происходит только к третьему месяцу жизни малыша).
Отправляясь в баню или сауну, кормящая мама должна соблюдать определённые правила:
- Время пребывания в парной нужно ограничивать в зависимости от своего самочувствия. В любом случае оно не должно превышать 5 минут, и всего нужно совершить не более трёх заходов. Даже если раньше женщина регулярно ходила в баню, то после родов организм может отреагировать по-другому. Меняется гормональный фон, сосуды могут расшириться более сильно. В результате от воздействия высокой температуры возможно головокружение, учащённое сердцебиение, затруднение дыхания и даже обморок. При появлении любого из этих симптомов нужно немедленно покинуть парилку.
- Перед посещением бани маме следует покормить ребёнка. Причём, желательно, чтобы он взял молоко из двух грудей. Если молочные железы будут переполнены, навряд ли женщине удастся полноценно расслабиться.
- Поскольку в парной организм теряет много жидкости (из-за сильного потоотделения), нужно обязательно её компенсировать. Иначе могут возникнуть проблемы с последующей выработкой молока. Лучше всего подойдёт обычная вода комнатной температуры, тёплый чай из трав, ягодный морс (не нужно только пить газированную воду или кофе).
- Грудь в парной желательно прикрывать хлопковой тканью либо тонким бюстгальтером из натурального материала. Также обязательно должна быть закрыта голова (оптимальный вариант — войлочная шапочка).
- Не стоит париться после еды, равно как и на голодный желудок. Лучше всего подождать 1–1,5 часа после приёма пищи.
- Кормящей маме нужно быть осторожнее с контрастными процедурами: не стоит обливаться ледяной водой, выбегать на снег после парилки. Слишком велик риск застудить молочные железы. Кроме того, перепад температур вызывает приток молока (а это чревато лактостазом, если вовремя не сцедить грудь или не покормить ребёнка).
- Хорошо, если начало посещения бани или сауны приходится на тёплое время года: меньше риск простудиться при выходе из жаркого помещения на улицу. В любом случае после завершения водных процедур нужно тепло одеться, хорошенько укрыв грудь.
- Не нужно ходить в баню чаще одного раза в неделю. Иначе это будет нагрузкой для организма.
- Не все общественные заведения отличаются идеальным соблюдением правил гигиены. Поэтому оптимальный вариант для кормящей мамы — своя домашняя банька, где к тому же можно регулировать температуру.
- Все женщины в перерывах между водными процедурами используют различные средства для ухода за кожей. Кормящей же маме следует выбирать составы из натуральных компонентов: растительные масла (оливковое, облепиховое), мёд, травяные отвары. Моющие средства не должны иметь резкого запаха, чтобы потом запах материнской кожи не раздражал младенца.
Баня в период лактации
Баня ускоряет обмен веществ, а также улучшает кровообращение, что крайне важно для организма кормящей матери, однако есть и некоторые опасности, которые затрудняют ответ на вопрос о том, можно ли при лактации ходить в баню.
Опасности может быть две: падение в обморок и потеря молока. Первая опасность связана лишь со степенью подготовленности вашего организма
Ослабевший после родов организм может не перенести высокой температуры, поэтому ходить в баню нужно крайне осторожно.
Потеря молока – это настоящая беда, ведь без грудного вскармливания ребёнок лишается естественной защиты, которая обеспечивает его нормальное развитие. Такая опасность объясняется очень просто. Организм женщины потребляет много жидкости, чтобы генерировать молоко в железах. Баня лишает организм большого количества влаги, что создаёт экстремальные условия для молочных желёз.
Прежде всего, вы должны понимать, что заходы будут небольшими (примерно 5 минут). Заходов делать нужно не более трёх, однако ухудшение самочувствия говорит о том, что продолжать походы в парилку не стоит.
Ни в коем случае не употребляйте холодные и газированные напитки. В сауне необходимо пить часто, но небольшими порциями один из следующих напитков:
- Травяной настой;
- Несладкий молочный чай;
- Яблочный морс.
16 золотых правил для кормящих мам в бане (сауне)
- Идите в баню или сауну только при хорошем самочувствии.
- Покормите своего малыша перед посещением бани. Это избавит вас от «каменной» груди в сауне (бане).
- Не ходите в сауну на полный желудок или натощак. Кушайте за 2-3 часа до посещения.
- Возьмите с собой небольшое полотенце для груди: оно поможет при самопроизвольном выделении молока.
- Не забудьте взять с собой воду, зелёный чай, сок или морс: нужно будет восполнять потерю влаги. Во время посещения бани человек теряет до полутора литров жидкости. Только не пейте холодные напитки.
- Чтобы немного снизить выработку молока после бани, надо заварить мятный чай или чай с шалфеем.
- Перед входом в парилку примите тёплый душ. Голову нужно оставить сухой.
- Увеличивайте температуру постепенно – нужно понять, как реагирует ваше тело. Если сердце забилось чаще или появилось головокружение – срочно выходите.
- Чтобы понять реакцию организма, первые посещения парилки ограничьте пятью минутами. Делайте перерыв между заходами по 10 минут. После того, как вы почувствуете уверенность, время, проведённое в парной, можно увеличивать.
- Выбирайте себе место на нижней, в крайнем случае – на средней полке: там воздух не такой горячий.
- Следите за своим самочувствием. Если вы почувствуете шум в ушах, слабость или головокружение, нужно сразу выйти из парилки.
- Не допускайте резких температурных перепадов для груди. Лучше исключить холодный бассейн и душ. Прохладной водой можно умыть лицо, но не грудь, используйте для этого тёплую воду. Можете просто завернуться в простыню и посидеть.
- Если вы почувствовали, что грудь начало распирать, ослабьте полотенце или простыню и идите сцеживаться.
- Лучше откажитесь от использования веника.
- Никакого алкоголя.
- После бани не спешите выходить на улицу: нужно остыть.

