Прививка от ветрянки
Содержание:
- Насколько серьезна проблема ветряной оспы?
- В чем проявляется ветрянка?
- Преимущества вакцины «ВАРИЛРИКС»
- Типичные и нетипичные признаки ветрянки
- Прививка от ветрянки
- Какие осложнения могут быть?
- Противопоказания
- Когда делать прививку?
- «Осознанный обман»
- Не рациональнее ли сделать прививку?
- Какие ограничения?
- Обзор
Насколько серьезна проблема ветряной оспы?
В умеренном климате более 100 из 1000 детей в возрасте до 9 лет переносят ветряную оспу в течение года, не менее 90% людей болеют ей до подросткового возраста. Остальные люди остаются чувствительными к этой инфекции во взрослом возрасте. У детей ветрянка обычно протекает легко. Больше узнать о ней можно из нашей статьи.
Ветрянка (ветряная оспа)
Ветряная оспа относится к детским инфекциям — чаще всего «вспышки» возникают в детских садах и младших классах школы. Однако взрослые люди тоже могут заразиться ветрянкой, при этом с возрастом значительно повышается вероятность тяжелого течения патологии и риски осложнений.
Читать статью
В развитых странах ветрянка приводит к госпитализации примерно пяти из 1000 заболевших, умирают два-три из 100 тысяч больных. К острым осложнениям болезни относят бактериальный сепсис, пневмонию, энцефалит, кровоизлияние в мозг. Одно из них развивается примерно у двух третей госпитализированных пациентов.
В России ежегодно регистрируют от 500 до 1150 тысяч случаев ветряной оспы в год. В течение десятилетия заболеваемость в стране демонстрирует тенденцию к росту, а болезнь стареет — взрослые болеют все чаще.
Большая часть смертей — около 80% — приходится на взрослых пациентов с ветрянкой. В России они составляют 5-6% заболевших, подростки 15-17 лет – 3-5%.
К группам с высоким риском тяжелого течения ветряной оспы относят:
- людей с нарушенным иммунитетом (с опухолями крови, иммунодефицитами, принимающих препараты, которые ослабляют иммунитет);
- новорожденных, у матерей которых была ветряная оспа началась за пять дней до родов или спустя два дня после них;
- недоношенных детей;
- беременных женщин без иммунитета к ветряной оспе.
В чем проявляется ветрянка?
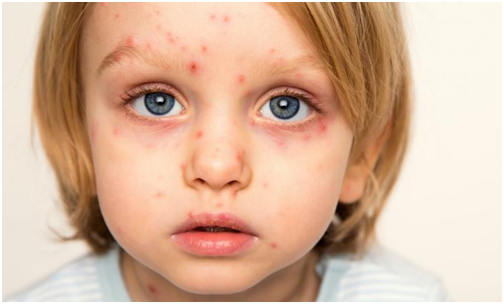
Ветрянку можно распознать по характерной сыпи на коже и слизистых покровах рта, глаз. Сыпь при заболевании последовательно проходит несколько стадий развития. Сначала на коже больного появляются небольшие красные точки, которые быстро разрастаются в диаметре. Затем центр покрасневшего пятна немного приподнимается и образуется пузырек (везикула), заполненный прозрачной жидкостью. Размер везикул может составлять от нескольких миллиметров до 1 см в диаметре. Чаще всего сыпь сильно зудит, что приводит к нарушению сна, раздражительности у больного. Проявления ветрянки:
- сыпь;
- головная боль;
- высокая температура тела (может достигать 40 ºС);
- общая слабость;
- частый, жидкий стул;
- снижение аппетита;
- тошнота, рвота.
Везикулы при ветряной оспе быстро подсыхают, на их месте образуются плотные корки, которые отпадают через 1-3 недели. Сыпь на теле появляется не одновременно, а с интервалом в несколько дней, поэтому на пораженных участках кожи могут наблюдаться разные стадии развития волдырей.
Признаки заболевания могут проявляться за 1-2 дня до появления ветряночной сыпи. Чаще всего ранние симптомы ветрянки отмечаются у взрослых больных и включают:
- субфебрильную температуру (37,1-38,0°С);
- общую слабость;
- учащение стула;
- головную боль;
- боли в животе и области поясницы.
Преимущества вакцины «ВАРИЛРИКС»
- У всех здоровых детей в возрасте от 9 месяцев до 12 лет включительно через шесть недель после вакцинации определяется высокий уровень защиты, который сохраняется, по крайней мере, в течение 7 лет после вакцинации.
- Все дети в возрасте от 13 лет после двукратной вакцинации имеют выраженный уровень защиты, который сохраняется как минимум один год.
- Введение даже 1 дозы вакцины эффективно предотвращает 81% всех госпитализаций у детей, связанных с заболеванием, и 87% амбулаторных посещений врача. Введение 2-ой дозы эффективно предотвращает случаи заражения ветряной оспой.
- Большинство вакцинированных, находившихся впоследствии в контакте с заболевшими, либо не подвержены инфекции, либо переносят заболевание в значительно более легкой форме (меньшее количество высыпаний, отсутствие лихорадки).
Типичные и нетипичные признаки ветрянки
Существует несколько вариантов проявления заболевания, которые в зависимости от сходства внешних проявлений с известными клиническими признаками, могут быть типичными и атипичными.
При типичном варианте протекания ветрянки общее состояние ребенка, как правило, не нарушается. Изредка может повышаться температура, но она редко перешагивает фебрильный порог (38 0 С). На коже имеется множество морфологических элементов, которые находятся на различных стадиях своего развития. Характерная сыпь на слизистых оболочках (ее называют энантемой) обнаруживается у 7 детей из 10. в отличие от взрослых, осложнения у детей, страдающих ветрянкой, регистрируются крайне редко.
Атипичный вариант объединяет несколько клинических проявлений ветряной оспы: гангренозный, буллезный, рудиментарный, геморрагический и генерализованный.
Гангренозная форма ветряной оспы характеризуеотся прогрессирующим поражением глубоких слоев кожи с постепенным их отмиранием (некрозом). Процесс омертвения начинается через несколько дней после появления первых высыпаний. Его характерным признаком является появление тонких темно-фиолетовых ободков вокруг кожных пузырьков. Содержимое последних (в отличие от классического варианта ветряной оспы) является не прозрачной жидкостью, а темно-красной сукровицей. После того, как морфологический пузырек лопнул, на его месте образуется грубая корка (струп), под которой находится глубокая язвенная поверхность, которая чрезвычайно сложно поддается заживлению. В клинике данного заболевания доминируют явления тяжелой общей интоксикации и поражения нервной системы. Летальность при данном варианте ветрянки продолжает оставаться на очень высоком уровне даже, несмотря на применение современных стандартов лечения больных. Гангренозный тип ветряной оспы, к счастью, встречается крайне редко, в основном у детей с тяжелым иммунодефицитом.
Буллезная форма ветрянки характеризуется появлением на коже огромных пузырей, которые наполнены мутной желтоватой жидкостью. Покрышки этих образований дряблые, а когда они разрываются, то на их дне обнаруживаются длительно незаживающие язвы. Изредка несколько больших пузырей могут сливаться в один гигантский, после разрыва его стенок на коже остается глубокая рана. Ее дно зачастую бывает покрыто фибрином.
Генерализованная (общая) форма характеризуется поражением всех внутренних органов. При задержке или неправильной тактике лечения больной может погибнуть. В большинстве случаев заболевают таким вариантом ветряной оспы люди с тяжелыми дефектами иммунитета. Например, при приеме стероидных гормонов или противоопухолевых препаратов.
В отличие от генерализованной, рудиментарная форма относится к наиболее легким проявлениям ветряной оспы. Высыпания, как правило, чрезвычайно скудные, нередко они не достигают стадии пузырьков или корочек. Кожная сыпь зачастую остается на этапе такого первичного морфологического элемента как пятно.
Достаточно тяжелым для пациента также оказывается геморрагический вариант заболевания. Как следует из его названия, содержимым пузырьков оказывается не серозная (воспалительная) жидкость, а кровь. У многих пациентов возникают нарушения свертывания крови, которые проявляются кровоточивостью из носа или десневых карманов. Образующиеся на месте пузырьков корочки имеют темно-красный цвет, после их отпадения остаются глубокие шрамы. Как правило, геморрагическая форма заболевания встречается у пациентов с патологией кроветворного аппарата (например, тромбоцитопенией).
В зависимости от тяжести состояния пациента течение ветрянки может быть: легким, среднетяжелым и тяжелым.
Прививка от ветрянки
Прививка от ветрянки детям — стоит ли прививать ребенка?
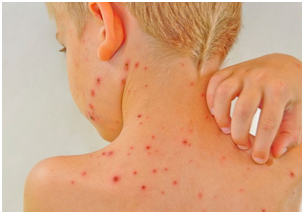
Ветряная
оспа — детское инфекционное заболевание, вызываемое разновидностью вируса
герпеса. Воздушно-капельный путь разноса ветрянки и тотальная
восприимчивость к ней всего населения требовали создания надёжной защиты. В
1974 г. была изобретена вакцина для прививки от ветряной оспы.
Целесообразность вакцинирования детей от ветряной оспы
Большинство
родителей до недавнего времени сомневались, нужно ли делать прививку от
ветрянки ребёнку. Это новый опыт для жителей России, ведь первая вакцина от
ветрянки была зарегистрирована лишь в 2008 году. Год потребовался, чтобы
включить её в программу иммунизации по всем регионам страны.
С тех пор педиатры настоятельно рекомендуют родителям вакцинировать от этой инфекции детей и даже делать прививку от ветрянки взрослым, если в детстве они ею не переболели. Необходимость объясняется коварством этого вирусного заболевания. При кажущейся безвредности, ветрянка может привести к серьёзным осложнениям.
- Воспаления суставов (артриты),
внутренних органов (миокардит, гепатит, нефрит и другие). - Вирусная пневмония.
- Энцефалит.
- Гнойничковые поражения кожи,
вплоть до фурункулёза. - Опоясывающий лишай.
- Снижение иммунитета
из-за ветрянки приводит к появлению бактериальных инфекций, в том
числе сепсиса (генерализированного заражения организма болезнетворными
бактериями).
Некоторые из
этих осложнений (гнойники на коже) терапевтически легко устранимы. Остаются
лишь незначительные рубчики. Воспаления внутренних органов или мозговых
оболочек могут привести к инвалидизации больного. Пневмония и сепсис
зачастую заканчиваются смертью.
Даже если
ребёнок переболеет ветрянкой успешно, на месте оспин, из-за расчесов,
могут остаться рубцы. В подростковом возрасте они будут источником душевных
травм и комплексов. Позднее вирус может вызвать опоясывающий лишай на коже по
ходу нервных волокон.
Во многих странах Европы и Америки, по согласованию с ВОЗ (всемирной организацией здравоохранения), прививка от ветрянки детям ставят с года жизни. В нашей стране практикуется вакцинирование с 2 лет. Оно не является обязательным, но при устройстве ребёнка в детские учреждения, оздоровительные санатории и летние лагеря отметка о прививке от ветрянки понадобится.
- Планировать беременность
женщина должна не ранее, чем через 3 месяца после последней инъекции. - Людям с
наличием хронических тяжёлых заболеваний можно прививаться от
ветрянки только после подтверждения достаточного уровня иммунного ответа
организма. - После вакцинации оперативное
вмешательство может состояться только через месяц.
Какие осложнения могут быть?
В подавляющем большинстве случаев прививки против ветряной оспы хорошо переносятся детьми.
В течение первых трёх дней (примерно у 20—25% привитых ) возможны локальные болезненность и покраснение, небольшой подъём температуры тела на 5—21 день после вакцинации.
Бывают редкие случаи, когда у привитых после вакцинации могут появиться высыпания. Сыпь после вакцинации — это редкое явление. По доступным данным, известно только о 4% детей и 6% подростков, у кого после прививки появились высыпания .
Характерная сыпь может появиться в среднем через 21 день после вакцинации (в течение 5—42 дней). Если заболевание возникло более чем через 42 дня от вакцинации, очень велика вероятность того, что произошло заражение «диким» штаммом вируса (прорывная ветрянка). Для дифференциальной диагностики рекомендуется выполнить анализ ПЦР. Он позволяет точно определить, каким именно штаммом вируса вызвано заболевание. Как правило, ветрянка у ранее привитых имеет лёгкое течение (количество высыпаний менее 50) .
При появлении сыпи после вакцинации привитые могут быть заразными. По данным литературы, заражение от вакцинированных с сыпью случилось в 23% случаев .
После вакцинации привитые не представляют угрозы при контакте с лицами, страдающими тяжелыми хроническими заболеваниями. Передача вируса возможна только при появлении высыпаний у привитого. У заразившихся ветрянка имеет нетяжелое течение .
Лицам с ослабленным иммунитетом не рекомендуется контактировать с привитыми, у кого появилась сыпь, но даже в случае контакта проведение постэкспозиционной профилактики (введение иммуноглобулина) им не показано .
Передача вируса ветряной оспы от вакцинированного без высыпаний практически невозможна . С момента появления вакцины против ветряной оспы в мире было зарегистрировано всего 13 случаев .
Противопоказания
Прививка от ветрянки противопоказана людям, которые на тот момент имеют острые заболевания или обострение хронической патологии. В этом случае прививку ставят после выздоровления или после достижения стойкой ремиссии.
Если человек болел легкими респираторными или кишечными инфекциями, то прививку можно ставить через 2-4 недели. Если же были тяжелые заболевания нервной системы (например, менингит), то прививку можно сделать минимум через полгода после выздоровления.
Абсолютно противопоказана вакцинация при тяжелом иммунодефицитном состоянии, когда количество лимфоцитов в крови меньше 1200 в 1 мл. Такой сильный иммунодефицит может наблюдаться на фоне опухолевых патологий, СПИДа, использования кортикостероидов и т.д.
Беременность (или планируемая беременность в течение 3 месяцев) также является противопоказанием для прививки от ветрянки. Если предстоит хирургическое вмешательство, то прививку следует сделать не менее чем за месяц до манипуляции.
У вакцин имеется еще одно противопоказание – наличие аллергии на неомицин или другие компоненты препарата, а также тяжелая реакция на предыдущее введение вакцины.
Нельзя вакцинировать против ветрянки, если в течение полугода до этого момента были эпизоды введения иммуноглобулинов и препаратов крови. От введения данных препаратов следует воздержаться в течение 3-х недель после прививки от ветрянки.
Когда делать прививку?
Вакцинация детей против ветряной оспы у детей разрешена с 1 года (после 12 месяцев), некоторые вакцины, например, производителя «GlaxoSmithKline» , могут вводиться с 9 месяцев.
От ветряной оспы рекомендуется прививаться дважды . Детям рекомендуется прививаться в возрасте 12—15 месяцев и в 4—6 лет.
Зачем делать две прививки? Иногда случается так, что при введении одной вакцины у 9—14% детей наблюдается недостаточная выработка защитных антител. Для устранения этого недостатка и повышения качества вакцинации в целом всем обязательно выполняется вторая прививка. У кого в первый раз выработка антител была недостаточной, вторая прививка дополнительно стимулирует их синтез. У тех, у кого в первый раз выработка антител была достаточной, вторая прививка способствует усилению иммунитета.
Если по каким-либо обстоятельствам первая прививка была выполнена за 5 дней до достижения ребёнком возраста 1 год (11 месяцев и 25 дней или ранее), то не рекомендуется расценивать её как валидную и в таких случаях лучше привить ребёнка снова в 12—15 месяцев спустя 28 дней от выполненной преждевременно прививки .
При вакцинации детей младше 13 лет рекомендуемый интервал между прививками составляет 3 месяца . Подросткам и взрослым также рекомендуется прививаться два раза с интервалом между прививками не менее 4—6—8 недель . Если по каким-либо причинам между прививками прошло больше времени, то вторую прививку необходимо выполнить, как только появится возможность. Повторять вакцинацию сначала не нужно.
Вакцинация взрослым настоятельно рекомендуется, если они работают в медицинском учреждении, совместно проживают с лицами, страдающими тяжелыми хроническими заболеваниями, работают в коллективе, планируют беременность и любят путешествовать .
«Осознанный обман»
— Когда появилось движение антипрививочников?
— Оно зародилось, как только появилась первая вакцина. Для тех времён такой способ защиты от вируса был необычен. Не все его встретили с радостью и ринулись вакцинироваться несмотря на то, что прививка спасала от страшной натуральной оспы. У Эдварда Дженнера и его открытия были противники: Лондонское королевское общество посоветовало учёному не рисковать своей репутацией и не публиковать такие «сомнительные» исследования. Поэтому он был вынужден издать работу за свой счёт.
— Как развивалось антипрививочное движение в России?
— В советское время сознательных отказов от вакцинации было очень мало, как и антипрививочных настроений: люди верили в советскую медицину. Вакцина — это безусловное благо, потрясающий научный прорыв, который можно сравнить разве что с открытием пенициллина и изобретением наркоза. Но в итоге вакцины стали заложниками собственной эффективности. Люди забыли, как раньше дети задыхались от дифтерии и умирали от кори, как становились бесплодными от свинки.
— Первый пик антипрививочных настроений в современной России пришёлся на 2000-е. Почему именно этот период?
— Было много факторов, но главный — появление интернета в нашей жизни. В соцсетях можно найти гигантское количество антипрививочных пабликов, и только недавно пользователей стали предупреждать о потенциально недостоверной информации в них.
Боюсь, что с последствиями нам придётся разбираться долгие годы. Возьмём такое заболевание, как корь: если в 1962 году на территории нашей страны было зафиксировано 1,5 млн случаев, то к 2015 году их было всего 840. В планах ВОЗ было истребить корь так же, как ранее натуральную оспу, путём вакцинации. Но из-за активного антипрививочного движения сделать это не удаётся до сих пор. Более того, по данным Европейского регионального бюро ВОЗ, в 2018 году корью заразились 82 596 человек из 47 стран, в 72 случаях — с летальным исходом. Подавляющее большинство заболевших не были привиты, в основном это были старшеклассники, рождённые в 2000-е годы.
— В 1998 году английский врач Эндрю Уэйкфилд опубликовал статью о том, что вакцина против кори якобы вызывает аутизм. Это опровергли в десятках стран, но миф до сих пор живёт. Как это повлияло на антипрививочные настроения?
— В моём понимании этот человек — преступник. Каждый учёный, безусловно, может ошибаться в своих гипотезах и открытиях. Но Эндрю Уэйкфилд не просто ошибся — он осознанно пошёл на обман.
Напомню, Уэйкфилд опубликовал исследование в The Lancet, который является одним из самых престижных медицинских журналов в мире. В статье врач утверждает, что, согласно его исследованиям, вакцина от кори, краснухи и паротита якобы вызывает аутизм. Тогда это вызвало массовые волнения, Уэйкфилд стал известной личностью, а вакцину MMR (корь, краснуха, эпидемический паротит) хотели исключить из обязательного календаря прививок.
После публикации Уэйкфилда врачи из разных стран пытались повторить его опыт и подтвердить точность исследования, но никому это не удалось.
Одной из причин отказа от иммунопрофилактики респонденты в нашем исследовании антипрививочного движения в России называли коммерческую заинтересованность фармакологических компаний и государства. Хочу отметить, что государство действительно пытается уменьшить свои затраты на лечение населения от вакциноуправляемых инфекций, обеспечивая им прививку за счёт бюджета. Это оказывается гораздо экономически выгоднее и проще, чем лечить уже развившуюся инфекцию и её последствия.
Кроме того, не стоит забывать, что лидеры антипрививочного движения тоже хорошо зарабатывают на своих последователях: они дают очень дорогие консультации и выступления, даже выпускают книги.

Не рациональнее ли сделать прививку?
Причин для вакцинации от ветряной оспы немало.
- Рубцы. Результатом расчесывания характерных для болезни высыпаний, могут стать постветряночные рубцы. Не каждый взрослый человек может контролировать расчесывание, когда кожа зудит. Что уж говорить о ребенке. Разумеется, это момент чисто косметический, но попробуйте потом объяс-нить это своей подросшей дочке.
- Даже у маленьких детей в 1-2% случаев болезнь протекает очень тяжело. Осложнениями могут быть пневмония, гепатит, многие другие заболева-ния. У некоторых болезнь протекает в форме ветряночного энцефалита. Да, 1% — это 1 ребенок из 100. Но ведь это тоже чей-то ребенок…
- У взрослых и детей постарше ветрянка может протекать в форме опоясы-вающего лишая, причем часто даже у переболевших. Это жутко неприятная болезнь, протекает она тяжело, характеризуется и высыпаниями, и силь-нейшими болями.
- Взрослые вообще очень тяжело переносят ветряную оспу, как правило.
- Вообще, любое инфекционное заболевание — это карантин. Нам не привы-кать, но сейчас у нас и так карантинов и ограничений везде предостаточно. Если есть возможность избежать этого — почему не воспользоваться.
Именно поэтому мы рекомендуем вакцинацию и детям, и взрослым.
Она возможна в двух вариантах:
- двукратно (через 6 и более недель) у детей старше года и взрослых.
- экстренная профилактика не болевших и не привитых, тоже старше года, имевшим контакт с больным ветрянкой; но в течение 96 часов после контак-та с больным.
Есть группы детей, которым вакцинация особо показана. Это дети с онколо-гическими заболеваниями, болезнями крови, дети, принимающие кортико-стероиды, дети с иммунодефицитом.
Есть противопоказания. Беременность, лактация, острые инфекционные и неинфекционные заболевания, аллергия на неомицин.
И, конечно, как и любая вакцина, вакцина от ветряной оспы не защищает на 100% от болезни. Он поможет избежать тяжелого течения заболевания. По ста-тистике эффективность после первой дозы вакцины — 85%, после второй — 98%. Существенно, правда? Конечно, продолжительность такого иммунитета точно не рассчитана, но специалисты заявляют о более чем 20 годах.
Экстренная прививка тоже сильно снижает риск тяжелых форм ветрянки. В те-чение первых часов — на 100%, через 3 дня — на 90%; через 4 дня — на 70%
В Кирове сейчас доступна только одна вакцина — Варилрикс (США). Прививать-ся можно только после осмотра врача, ребенку — педиатра, взрослому — терапев-та.
Какие ограничения?
Противопоказанием к вакцинации являются аллергические реакции на введение каких-либо компонентов вакцины, например, неомицина, желатина и пр. Перед введением следует внимательно ознакомиться с инструкцией к вакцине, так как состав разных вакцин не идентичен .
Вопрос о вакцинации детей и взрослых с ослабленным иммунитетом и/или хроническими заболеваниями решается в индивидуальном порядке; в большинстве случаев вакцинация не противопоказана и возможна в периоде ремиссии .
Вакцинация не рекомендована только лицам с тяжёлыми нарушениями иммунитета, в случае контакта с больным ветрянкой им проводится пассивная иммунизация. Подробнее в статье «Экстренная профилактика ветрянки».
При предшествующем введении препаратов крови следует выполнять вакцинацию спустя несколько месяцев (точный срок зависит от вводимого препарата) .
Во время первой вакцинации в возрасте 12—47 месяцев рекомендуется отдавать предпочтение моновакцине от ветрянки. Использование комбинированной вакцины — корь, краснуха, паротит, ветрянка (MMRV) у детей младше 48 месяцев может быть связано с риском возникновения фебрильных судорог по сравнению с использованием моновакцины, выполненной в один день с вакциной от кори, краснухи и паротита, но в разные локусы. Использование MMRV для проведения повторной вакцинации в любом возрасте или для проведения первой вакцинации у детей старше 48 месяцев признано более безопасным . MMRV используется у детей младше 13 лет.
Во время введения вакцины не желательно, чтобы в кабинете находились лица, восприимчивые к ветрянке (не привитые, не болевшие и/или с ослабленным иммунитетом). Одним из значимых путей распространения ветряной оспы является аэрозольный, следовательно, существует вероятность попадания вируса в окружающую среду при подготовке вакцины (например, при наборе вакцины в шприц или выпускании воздуха из шприца) и последующего заражения . Подробнее о путях распространения инфекции в статье «Ветрянка. Возбудитель и симптомы».
После вакцинации не рекомендуется в течение 6 недель принимать салицилаты и использовать средства наружной терапии, включая косметику и средства ухода, в связи с риском развития синдрома Рея
Обзор
Ветрянка (ветряная оспа) — это распространенная детская инфекция, которая имеет лёгкое течение у большинства детей и сопровождается характерной сыпью на коже.
Ветрянка проявляется сыпью в виде красных зудящих пятнышек, которые превращаются в пузырьки, наполненные жидкостью. Затем они подсыхают, образуя корки, которые со временем отпадают. У некоторых детей появляется совсем немного пятен, в то время как у других они покрывают все тело. Наиболее типичные места появления сыпи: лицо, уши и кожа волосистой части головы, в подмышечных впадинах, на груди, животе, руках и ногах.
Возбудителем ветрянки является вирус ветряной оспы. Он быстро и легко распространяется от больного ребенка к здоровому при чиханье и кашле.
Ветрянкой чаще всего болеют дети в возрасте до 10 лет, заболеваемость растет зимой и весной, в особенности, в период с марта по май. 90% взрослых имеют иммунитет к ветряной оспе, потому что переболели инфекцией в детстве. Однако оставшиеся 10% могут болеть ветрянкой в тяжелой форме. Кроме того, заболевание ветрянкой происходит приблизительно в трех из 1000 случаев беременности. Она может вызвать тяжелые осложнения как у беременной женщины, так и у будущего ребенка.
-
Можно ли заболеть ветрянкой повторно?
Есть свидетельства повторных случаев ветрянки, однако они крайне редки. Существует несколько теорий, объясняющих эти случаи:
- многие медицинские работники считают, что в таких случаях в первый раз был поставлен неправильный диагноз, а на самом деле было другое заболевание со схожими симптомами;
- может быть какая-то генетическая взаимосвязь, но до конца не ясно какая, и в этой области необходимо проводить дополнительные исследования.
Так как ветрянка очень заразна, не пускайте заболевшего ребенка в детский сад или школу. Период изоляции длится с первых дней болезни до того момента, как перестанут образовываться новые пузырьки и все элементы сыпи покроются корочками (чаще, спустя 5 дней от последнего появления новых высыпаний).
Если ваш ребенок заболел ветрянкой, постарайтесь не выходить с ним в места скопления большого количества людей, чтобы избежать контакта с теми, кто не болел ветрянкой, особенно с людьми, у которых могут возникнуть тяжелые осложнения, например, с новорожденными, беременными женщинами и людьми с ослабленным иммунитетом (например, из-за лечения рака или приема стероидов).
У детей ветрянка считается легким заболеванием, но будьте готовы к тому, что во время болезни ваш ребенок может чувствовать себя довольно плохо и стать раздражительным. Скорее всего, у вашего ребенка будет держаться высокая температура по крайней мере первые несколько дней после начала болезни. Сыпь может очень сильно чесаться. Специального лечения ветрянки не существует, но есть лекарственные средства, которые помогут облегчить симптомы.
У большинства детей пузырьки подсыхают и заживают сами собой в течение 1–2 недель. Но у некоторых — ветрянка может протекать в тяжелой форме. В любом случае необходимо вызвать на дом педиатра, чтобы он подтвердил диагноз ветрянки, исключил другие возможные причины сыпи, а также сообщил в детский сад или школу, которые посещает ваш ребенок, о начале карантина.
Взрослые болеют ветрянкой обычно тяжелее, чаще развиваются осложнения. Как и дети, взрослые во время ветрянки должны оставаться дома и не ходить на работу до того, как все пузырьки не покроются корочкой. На весь период болезни врачом выдаётся листок нетрудоспособности (больничный лист). Повторно обратиться к врачу необходимо при появлении любых необычных симптомов, например, воспаления пузырьков. Взрослым с ветрянкой могут помочь противовирусные препараты, если лечение начнется при первых признаках болезни.

