Косметологические процедуры для беременных
Содержание:
- Нужно ли УЗИ на 1 неделе беременности?
- Что такое аборт и методы прерывания
- Патологические изменения шейки матки
- Диета при остром панкреатите
- Что происходит с будущей мамой
- Почему на УЗИ не виден эмбрион?
- Показывает ли тест беременность на 1 неделе?
- Народные методы лечения цистита
- Симптомы острого панкреатита
- Первые признаки, по которым можно понять, что скоро начнутся роды
- Положительная сторона секса во время беременности
- Препараты для лечения цистита
- Можно ли зачать ребенка при кровотечении?
- Можно ли забеременеть от семенной жидкости
- Как выбрать лучший день для зачатия ребенка?
- Использование тампонов: минусы
- Квалификация
Нужно ли УЗИ на 1 неделе беременности?
На первой неделе ультразвуковое исследование может показать изменения в яичниках, впрочем, такие же происходят и у не беременных женщин. Один из фолликулов в яичнике становится крупным, так как происходит его трансформация в желтое тело. В первом триместре ультразвуковое исследование с целью диагностики беременности не назначают. Однако, женщине все же может быть назначено УЗИ в то время, когда она пытается забеременеть, если для этого есть показания. Ультразвук помогает обнаружить миому, оценить состояние фолликулов в яичниках, толщину стенки матки. Эти данные помогают выявить возможные причины бесплодия, состояния, которые могут привести к проблемам во время беременности.
Что такое аборт и методы прерывания
Аборт – это искусственное прерывание беременности, которое проводиться до 12 недель по желанию женщины, после 12 недель по медицинским показаниям. Способы прерывания – медикаментозный (таблетированный аборт), вакуум-аспирация (вакуумный аборт) ,реже хирургический метод. Менее вредным методом является безусловно медикаментозный аборт, но он ограничен по срокам – до 6 -7 недель беременности. Подробнее о методе можно прочитать здесь. И вакуумное, и медикаментозное прерывание беременности сопровождается обильными кровянистыми выделениями. Медикаментозное избавление от плода считается самым щадящим методом, однако кровянистые выделения могут продолжаться до трех недель, а в дальнейшем женщине предстоит интенсивно наблюдаться у гинеколога: прием ударной дозы гормональных препаратов может приводить к нарушениям цикла в небольшом проценте случаев.
Патологические изменения шейки матки
Таковыми изменениями являются все, выходящие за рамки принятой физиологической нормы. К наиболее распространенным из них относятся:
- Истмико-цервикальная недостаточность (ИЦН). Это нарушение заключается в преждевременном и бессимптомном сокращении длины шейки матки и ее раскрытии. Причины ИЦН – многоплодная беременность, большой вес плода, недостаточный тонус маточных мышц, гормональные нарушения, травмы. Если патология серьезно угрожает плоду, врач может назначить ушивание (серкляж) цервикального канала или наложение вокруг него специального бандажа (пессария). При небольшой выраженности ИЦН применяются инъекции прогестеронов, которые повышают тонус маточных мышц и утолщают эндометрий.
- Новообразования. Часто при плановых обследованиях беременной женщины обнаруживаются полипы шейки матки. Это обычно доброкачественные образования, представляющие собой выросты эпителия на тонких «ножках». При небольшом их количестве и размере они, как правило, не представляют опасности. Однако, разрастание полипов грозит возникновениями кровотечений, болевого синдрома, воспалений. В редких случаях это новообразование может переродиться в злокачественное – рак шейки матки. При обнаружении полипов во время беременности используется тактика выжидания. Если новообразования остаются небольшими и их количество невелико, хирургического лечения не проводят. Удаление полипов назначается только в крайних случая, когда очевидна их опасность для самой женщины или плода.
- Эрозия шейки матки. Часто под этим термином подразумеваются две различные по своей природе патологии, хотя и похожие по симптомам. Эктопия (псевдоэрозия) представляет собой разрастание цилиндрического эпителия цервикального канала на влагалищную часть шейки матки. Истинная эрозия – это нарушение целостности ее слизистой, возникающее вследствие воспалений, инфекций, травмирования (например, при половом акте). Обе разновидности патологии проявляются как покраснение влагалищной части шейки матки, могут сопровождаться дискомфортными и болезненными ощущениями, необильными кровянистыми выделениями. Как правило, во время беременности эрозию шейки матки не лечат, так как она не угрожает жизни женщины или плода, не затрудняет процесс вынашивания и родов. Лечение назначается только в том случае, если есть риск развития рака шейки матки. Как правило, оно включает прием противовоспалительных препаратов.
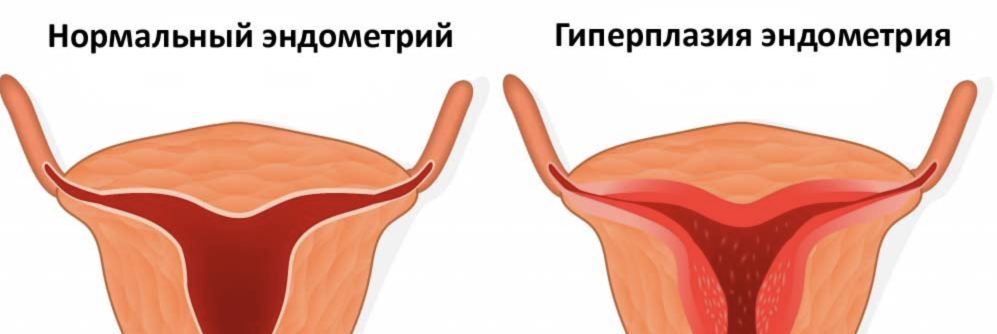
Также к аномальным и патологическим изменениям относятся травмы шейки матки, ее воспаления, инфекции, образования кист в железах цервикального канала и т. д. Если они напрямую не угрожают самой матери и ее плоду, не осложняют течение беременности, то их лечение откладывается до родоразрешения. Выжидательная тактика используется потому, что в период вынашивания организм матери особенно восприимчив к различным воздействиям, в том числе хирургическим и медикаментозным.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Диета при остром панкреатите
Первые сутки после обострения острого панкреатита врачи рекомендуют придерживаться лечебного голодания. Разрешается употреблять простую и щелочную минеральную воду без газа, отвары лекарственных трав, кисели. Суточный объем жидкости составляет 1,5-2 литра. При остром панкреатите назначают диету №5, но меню должен подобрать специалист.

Цель лечебного питания — снизить нагрузку с воспаленной поджелудочной железы и всего пищеварительного тракта, а также постепенно восстановить нарушенные функции.
Из рациона при остром панкреатите исключают все продукты и напитки, которые могут раздражать пищеварительный тракт2:
- алкоголь;
- свежий хлеб, выпечка;
- грубые крупы (перловая, пшенная, ячменная);
- бобовые в любом виде;
- жирное мясо;
- колбасы, консерванты;
- жирный бульон;
- субпродукты;
- томатная паста, соусы;
- кислые соки;
- газированные напитки.
При остром панкреатите диету соблюдают на протяжении всего периода лечения и в течение нескольких месяцев после обострения. Особенно строго следует соблюдать пищевые ограничения в первые недели после обострения. В дальнейшем меню можно расширить, включить в него легкие мясные бульоны, нежирное мясо, куриные яйца, супы, творог, нежирное молоко, йогурт, подсушенный хлеб.
Блюда рекомендуется готовить на пару или отваривать. Пища должна быть теплой, но не горячей или холодной. Ограничения касаются не только жирных и жареных блюд, но и специй, сахара и соли. Противопоказано даже незначительное переедание, которое может приводить к нарушению пищеварения и ухудшению самочувствия больного.
Что происходит с будущей мамой
Первый признак беременности – отсутствие менструации. Некоторые женщины отмечают появление незначительных кровянистых выделений и иногда принимают их за месячные, поэтому о своем положении могут узнать к середине первого триместра. Если выделения не обильны, это вариант нормы. Одна из возможных причин – прикрепление эмбриона к стенке матки.
Другой яркий симптом беременности – это токсикоз. Он проявляется в виде тошноты и рвоты, повышенного слюноотделения, изменения вкусовых предпочтений и особой чувствительности к запахам. Считается, что токсикоз – это реакция организма на «чужие» для него клетки эмбриона. Иммунная система адаптируется к концу первого триместра. А пока стоит запастись терпением, соблюдать режим дня, питаться дробно, небольшими порциями и искать свой способ борьбы с тошнотой. Кому-то помогают хрустящие снеки, другим – чай с имбирем. Есть мнение, что прием фолиевой кислоты также уменьшает симптомы токсикоза.
Другие изменения в организме беременной
- Учащенное мочеиспускание – связано с давлением, которое оказывает на мочевой пузырь растущая матка.
- Запор и метеоризм – возникает под воздействием прогестерона, снижающего тонус гладкой мускулатуры и замедляющего перистальтику кишечника.
- Болит грудь – состояние обусловлено подготовкой молочной железы к лактации.
- Быстрая утомляемость и сонливость, справиться с которой можно, только полноценно высыпаясь ночью и устраивая днем дополнительный отдых.
- Головокружения и потеря сознания – возникают на фоне снижения артериального давления из-за активного кровоснабжения матки.
Отметим, что эти симптомы возникают не все сразу и необязательно у всех. Некоторые женщины не отмечают никаких особенных изменений в 1 триместре беременности.
Почему на УЗИ не виден эмбрион?
Рассмотреть даже нормально развивающийся плод сразу после зачатия невозможно – он слишком небольшой, чтобы ультразвуковой сканер смог различить его на фоне окружающих тканей и органов. Поэтому стандартно первое УЗИ для подтверждения беременности делается на 6-7 неделе после зачатия. До этого момента о том, что женщина будет матерью, можно судить только по уровню хорионического гонадропина человека, который начинает выделяться хорионом (плодной оболочкой эмбриона) на 6-7 день после зачатия. В норме при успешном развитии беременности концентрация ХГЧ в организме растет вместе с развитием плода.
Чтобы понять механизм анэмбрионии, необходимо разобраться со строением самого эмбриона и его ранним развитием. Оно происходит в несколько этапов:
- Зигота – по сути, это оплодотворенная яйцеклетка, образующаяся в момент зачатия;
- Морула – следующая стадия, характеризующаяся делением зиготы на несколько однотипных клеток;
- Бластула – зародыш, в котором клетки уже разделены на внутреннюю клеточную массу (эмбриобласт) и наружный слой (трофобласт);
Именно на стадии бластулы образуется будущее тело эмбриона и окружающие его защитные оболочки. Когда зародыш покидает фаллопиеву трубу и опускается в маточную полость, выделяемые наружными клетками ферменты частично растворяют эндометрий, и происходит его имплантация. Далее эмбрион и околоплодные оболочки развиваются параллельно, постепенно образуя сформировавшийся плод и плаценту.
При анэмбрионии этот процесс нарушается – внешняя оболочка (плодное яйцо) продолжает расти, выделяя ХГЧ, в то время как эмбрион либо не формируется вообще, либо его развитие прекращается на ранней стадии. Из-за этого некоторое время анализы дают ложный результат, показывая нормальную беременность. Лишь через некоторое время хорион прекращает выделять ХГЧ, уровень которого постепенно начинает снижаться.
Причины остановки роста эмбриона, приводящие к пустому плодному яйцу, изучены не полностью. Сегодня к ним относят:
- Генетические аномалии. В большинстве случаев к анэмбрионии приводят патологические хромосомные мутации, либо изначально свойственные родителям, либо появляющиеся вследствие неудачной рекомбинации генов в их организме. Также возможны генетические нарушения в самом эмбрионе, возникающие на ранних стадиях его развития.
- Инфекции. Среди них наиболее опасны для эмбриогенеза болезни, входящие в комплекс TORCH – краснуха, герпес, цитомегаловирус, токсоплазмоз, сифилис, гепатиты В и С и т. д. Инфекционные возбудители могут поражать материнский организм, нарушая его репродуктивную функцию (например, вызывая хронический эндометрит), или сам эмбрион, приводя к сбоям в его развитии.
- Внешние факторы. В первую очередь это относится к ионизирующему излучению (радиации) и токсичным химическим веществам (ядам, некоторым лекарствам). Они вызывают функциональные расстройства репродуктивной системы матери или генетические мутации в эмбрионе, останавливая его нормальное развитие.
- Эндокринные нарушения. Расстройства желез внутренней секреции женщины также может привести к анэмбрионии. Особенно вероятно появление плодного яйца без эмбриона при дефиците или нарушении обмена прогестерона – полового гормона, играющего важную роль в децидуализации (морфологическом изменении) эндометрия в точке имплантации зародыша.
- Иммунные нарушения. Довольно часто причиной неправильного развития эмбриона является его повреждение защитной системой материнского организма. Это может происходить опосредованно – например, когда зародыш попадает под «перекрестный огонь» иммунных клеток, атакующих инфекцию. Иногда эмбрион сам расценивается иммунитетом женщины как чужеродный объект, ведь его генетический код наполовину состоят из генома другого человека (отца).
Анэмбриония может вызываться как одним из этих факторов, так и их комплексным воздействием. Предугадать развитие этой патологии невозможно – она наблюдается даже у абсолютно здоровых женщин, уже имевших опыт успешной беременности.
Данную аномалию следует отделять от замершей беременности. При анэмбрионии зародыш не формируется вообще, а во втором случае его развитие прекращается на ранней стадии. При этом по внешним проявлениям и на УЗИ эти патологии могут выглядеть одинаково.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Показывает ли тест беременность на 1 неделе?
Все тесты для диагностики беременности работают по единому принципу: они определяют уровень хорионического гонадотропина человека (ХГЧ) в моче. Этот гормон (его вырабатывает плацента) начинает вырабатываться через 6 дней после оплодотворения, и только спустя 2 недели его уровень возрастает настолько, что его можно определить с помощью тест-полосок. Современные тесты на беременность для домашнего использования достаточно точны, и все же не на 100%. Если результат положительный, скорее всего вы беременны, вероятность ошибки ничтожно мала. Но отрицательный результат еще ни о чем не говорит. Возможно, вы уже беременны, просто решили провериться слишком рано.
Народные методы лечения цистита
Облегчить состояние можно не только лекарственными препаратами, но и методами нетрадиционной медицины. В качестве дополнения к основной терапии и по согласованию с лечащим врачом допустимо использование народных средств.
-
Залить кипятком одну столовую ложку семян, накрыть и дать настояться 2 часа. Можно использовать с этой целью термос. Напиток принимают по стакану три раза в день до облегчения состояния.
-
2 столовые ложки пшена залить 500 мл кипятка, поставить на слабый огонь и варить 4 – 5 минут. Затем дать отвару настояться, перелить в стакан, остудить. При остром цистите отвар принимать по 20 мл каждый час в первый день, по 60 мл – во второй, по 100 мл – в третий. Лечение продолжается до 7 дней.
-
10 граммов сушеных цветков залить стаканом кипятка, накрыть и дать настояться полчаса. На протяжении всей болезни по 60 мл отвара принимать за полчаса да еды.
-
Ягоды и листья брусники.
Ягоды можно просто есть, а из листьев готовят целебный настой. Для этого одну столовую ложку измельченных листьев залить стаканом кипятка, накрыть, дать настояться несколько часов. При остром цистите этот напиток нужно пить трижды в день по 60 мл.
Для лечения цистита также хороши отвары и настои толокнянки, березовых листьев, полевого хвоща, подорожника, семян льна, корня солодки, петрушки, листьев черной смородины, чистотела, череды, шалфея, календулы, липы. Специальные сборы и лечебные чаи можно купить в аптеке или приготовить самостоятельно.
Эффективное средство для облегчения общего состояния при цистите – теплые (не горячие!) сидячие ванночки. Эти процедуры снимают боль в мочеиспускательном канале, расслабляют, способствуют опорожнению мочевого пузыря. Для ванночек хорошо использовать настои шалфея, ромашки, хвои, полевого хвоща. Температура воды – не больше 42 °C. Процедуру проводят перед сном, на 15 минут.
Важно! Ванночки противопоказаны при геморрагическом цистите!
Интересный народный способ борьбы с болезнью – ароматерапия. Сторонники такого лечения советуют использовать эфирные масла при первых признаках цистита. Для снятия болевых приступов рекомендуется вдыхать ароматы аниса, бергамота, ели и кедра, сосны, кипариса, лайма, лаванды, эвкалипта, чайного дерева.
Лечебная смесь: 10 капель масла лаванды, 8 капель бергамота, 5 капель эвкалипта, 3 капли чайного дерева. Масла добавляют в аромалампу.
Также к числу популярных нетрадиционных методов лечения цистита относят акупунктуру (иглоукалывание) и гомеопатию.
Симптомы острого панкреатита
Симптомы острого панкреатита зависят от того, в какой форме – легкой или тяжелой – протекает заболевание. Панкреатит легкой формы сопровождается умеренной болью и невысоким риском развития осложнений. Тяжелая форма воспаления чревата гибелью тканей поджелудочной железы, что может привести к формированию абсцессов и развитию гнойного панкреатита1.
Основные симптомы острого панкреатита1:
- тошнота и рвота, в рвотных массах иногда присутствует желчь;
- выраженная боль в левом подреберье;
- высокая температура;
- жидкий стул;
- скачки артериального давления;
- вздутие живота, тяжесть;
- появление кровоизлияний в пупочной области.
Острое воспаление протекает с нарушением оттока панкреатического сока. Поджелудочная железа начинает переваривать собственные ткани, что приводит к сильной опоясывающей боли. Боль обычно возникает внезапно, после переедания, употребления жирных продуктов или алкоголя.
При остром панкреатите начало болевого приступа часто сопровождается ростом артериального давления. Но бывает и так, что, повысившись, давление резко падает, пациент бледнеет, у него возникает сильная слабость, проступает холодный пот. Такие симптомы могут говорить о развитии шокового состояния, которое требует безотлагательной врачебной помощи.
Первые признаки, по которым можно понять, что скоро начнутся роды
Каковы предвестники ближайших родов у первородящих (подробнее в статье: предвестники родов на 39 неделе беременности у первородящих женщин)? Такие же, как у мам, которым предстоит родить не в первый раз
При подготовке организма к такому важному событию могут наблюдаться:
- Опущение живота (смещается книзу). У первородящих происходит за 2-4 недели перед родами, у повторнородящих — за несколько дней до ответственного момента.
- Изменение походки. Беременная женщина ходит как утка из-за того, что головка плода давит на маточное дно и тазовые кости.
- Перемены со стороны выделительной системы. Матка сильнее давит на мочевой пузырь, что приводит к недержанию мочи. Со стороны кишечника при приближении родов возможны запоры, жидкий стул, иногда — диарея.
- Потеря веса на 1-2 кг. Почему снижается масса тела? Организм несет потери жидкости на фоне изменения гормонального фона. Многие мамы задаются вопросом, как похудеть в предродовом периоде. В первую очередь нужно думать о собственном здоровье, а похудение произойдет естественным путем.
- Изменения характера выделений. Они становятся обильными и более жидкими.
- Выход слизистой пробки. Этот признак скорых родов может произойти как за 2 недели до активного процесса, так и за пару часов до него. Пробка выходит вся или частями (это выглядит как влагалищные выделения) (подробнее в статье: как выглядит пробка у беременных перед родами: фото). Нередко в ней наблюдаются частицы крови.
- Снижение активности плода, что объясняется ростом младенца, которому тесно в матке. Однако если малыш долгое время не толкается, следует срочно ехать в больницу.
- Изменения шейки матки. Она становится более эластичной и короткой. Возможно открытие наружного зева. Этот признак приближающихся родов врач наблюдает во время гинекологического осмотра.
- Инстинкт гнездования. Будущая мама собирается в роддом, делает генеральную уборку, предчувствует признаки скорых родов.
- Тренировочные (ложные) схватки (рекомендуем прочитать: когда начинаются тренировочные схватки и какие ощущения при них испытывает беременная?). Живот тянет так, как при менструации, однако эти предвестники быстро проходят.
ИНТЕРЕСНО: сколько осталось до родов, если опустился живот?

Положительная сторона секса во время беременности
Если у здоровой женщины беременность протекает без патологий, то интимные отношения во время нее даже полезны, т. к. в организме создается благоприятный гормональный фон. Сексуальная жизнь, приносящая наслаждение, расслабляет женщину, создает атмосферу удовольствия и счастья. Есть мнение, что и плоду передаются эти чувства. Воздержание, наоборот, приносит излишнюю нервозность, усиливает нестабильность психики, ведь иногда во время беременности усиливается либидо.
Беременность уже наступила, поэтому можно заниматься сексом и не думать о контрацепции. Некоторые врачи считают, что у младенца в утробе вырабатывается рефлекс ожидания удовольствия при сокращательных движениях матки, и роды для него пройдут в менее стрессовом режиме.
ИНТЕРЕСНО: какие позы можно применять для занятий сексом при беременности: фото
Медицинские показания:
- в семенной жидкости мужа содержатся простагландины, размягчающие шейку матки, что благоприятно скажется при родах;
- умеренные сокращательные движения стенок влагалища и матки при оргазме являются тренировкой родовой деятельности;
- при переношенной беременности интимные отношения могут простимулировать начало родового процесса;
- регулярный секс положительно сказывается на физическом и психическом здоровье мужчины.
Полноценная сексуальная жизнь придает женщине уверенности в себе и в том, что эмоциональная близость с супругом не утрачена
Ей важно видеть, что его глаза, полные любви и страсти, обращены именно к ней
Препараты для лечения цистита
Для избавления от этого заболевания в острой и хронической формах применяют антибиотики, противовоспалительные, иммуномодулирующие и обезболивающие препараты. Антибактериальные таблетки, подобранные специалистом с учетом результатов анализов, дают быстрый и стойкий терапевтический эффект.
В числе самых распространенных лекарственных препаратов в таблетках, применяемых для лечения цистита:
-
Препарат из ряда нитрофуранов для лечения инфекций мочеполовой сферы. Активен в отношении большинства микроорганизмов (грамположительных и грамотрицательных). К нему часто вырабатывается устойчивость. Препарат используют при лечении и профилактике инфекций, в том числе после инвазивных исследований уретры и мочевого пузыря. Дозировка для взрослых: 100-150 мг 3-4 раза в день после еды, с большим количеством жидкости.
-
В составе препарата – производные 8-оксихинолина. Таблетки справляются с большинством грамположительных и грамотрицательных микробов и некоторыми грибами. Эффективны против кандиды. Назначают при цистите, уретрите, пиелонефрите. Взрослым — по 100 мг 4 раза в день во время еды.
-
Противомикробный, противовоспалительный, болеутоляющий препарат растительного происхождения. Имеет выраженное мочегонное свойство. Предотвращает камнеобразование в мочевыводящих путях. Дозировка для взрослых — 2 таблетки дважды в день.
-
Препарат с антибактериальными свойствами на основе нитрофурана. Имеет высокую активность в отношении различных грамположительных и грамотрицательных бактерий. Активно применяется для лечения всех видов инфекционных и воспалительных заболеваний мочевыводящих путей, а также осложнений после операций. Дозировка — 100 мг 3 раза в сутки.
-
Противомикробный препарат на основе нитрофуранов. Активен в отношении большинства микробов, устойчивость к нему развивается медленно. Применяется для лечения кольпитов, уретритов, дизентерии и других болезней. Принимать по 100 мг 4 раза в день, после еды, обильно запивая водой.
-
Антибиотик широкого спектра бактериостатического действия, эффективен даже в отношении бактерий, устойчивых к пенициллину и тетрациклину. Используется для лечения различных инфекций, в том числе мочевыводящих путей. Дозировка для взрослых: 200-400 мг, 3 раза в сутки, за полчаса до еды.
-
Антибактериальный препарат, который относится к группе фторхинолонов. Имеет выраженное бактерицидное действие в отношении широкого спектра микроорганизмов. Активно используется для лечения половых инфекций и заболеваний мочевыводящих путей. Дозировка для взрослых: 400 мг 2 раза в день.
-
Антимикробный препарат из группы фторхинолонов. Оказывает быстрое бактерицидное действие на многие грамположительные и грамотрицательные организмы. Эффективно помогает при инфекциях всех видов, в том числе поражающих почки и мочеполовую систему. Взрослым назначают по 100–200 мг 2 раза в день независимо от приема пищи.
-
Комбинированный противомикробный препарат. В составе таблеток — сульфаметоксазол и триметоприм. Активен в отношении большинства микроорганизмов. Хорошо помогает при инфекциях разных видов, включая поражающие почки и мочевыводящие пути. Дозировку препарата рассчитывают в зависимости от веса пациента. Принимать его нужно после еды, запивая большим количеством жидкости.
-
Действующее вещество – амоксициллин. Антибиотик широкого спектра, из группы полусинтетических пенициллинов. Активен в отношении большинства бактерий, вызывающих инфекции мочеполовой системы. Дозировка: 500–700 мг 2 раза в сутки, независимо от приема пищи.
-
Производное 5-нитромидозола, противопротозойный препарат с выраженным антибактериальным действием. В сочетании с амоксициллином и самостоятельно используется при лечении заболеваний мочеполовой системы и других инфекций. Принимают во время еды по 250 мг 3 раза в день.
-
Канефрон.
Растительное средство, которое используют для лечения и профилактики обострений цистита. Устраняет или снижает интенсивность резей в уретре, снимает воспаление. Дозировка: по 2 драже 3 раза в день во время еды.
Можно ли зачать ребенка при кровотечении?
О том, может ли девушка забеременеть в этот период, следует поговорить с гинекологом. Если этот вопрос интересует юношу, ему следует подробно изучить теорию оплодотворения, а не полагаться на счастливый случай. Думать, что зачатие во время менструации исключено, по крайней мере, неразумно. В течение всего периода кровотечения бывают более и менее опасные дни, но однозначно нельзя исключать возможность беременности ни в одном из них.
- В первый день менструального кровотечения шансы на то, что сперма достигнет своей цели, ничтожно мала. В это время среда влагалища наиболее агрессивна, она не позволяет мужским гаметам выжить и двигаться в таких условиях.
- На 2-й день кровотечение становится интенсивным. Даже если будет иметь место незащищенный половой акт, шансы на беременность останутся близкими к нулю. Следующая порция крови просто вымоет сперму из влагалища, и она не достигнет матки.
- На 3 день вероятность неожиданного зачатия во время менструации начнет увеличиваться. Она будет увеличиваться с каждым часом. Имейте в виду, что уже сейчас может произойти непредвиденный сбой регулярного цикла.
Мужские половые клетки способны долгое время сохраняться в женском организме. Благоприятная микрофлора влагалища и консистенция выделений позволяют сперматозоидам «оставаться в живых» и ждать до недели своего часа. Поэтому половой акт на 5-й день менструации и овуляция на 7-й день дают огромные шансы на зачатие.
Мужские половые клетки способны долгое время сохраняться в женском организме. Благоприятная микрофлора влагалища и консистенция выделений позволяют сперматозоидам «оставаться в живых» и ждать до недели своего часа. Поэтому половой акт на 5-й день менструации и овуляция на 7-й день дают огромные шансы на зачатие.
Можно ли забеременеть от семенной жидкости
Для полного понимания того, возможно ли оплодотворение не спермой, необходимо понять процессы, которые происходят в организме мужчины. Выделения во время полового возбуждения и эякуляции из уретры бывают трех видов:
| Сперма или эякулят, семенная жидкость | Мутное опалесцирующее вещество с высокой вязкостью. Имеет светло-серый или желтоватый цвет и выделяется на пике возбуждения мужчины — при оргазме. Содержит сперматозоиды и обладает оплодотворяющими свойствами |
| Мужская смазка | Вязкое прозрачное вещество, которое выделяется в начале полового акта при возбуждении. Производится железами Купера; также именуется предэякулятом. Предположительно участвует в зачатии (нейтрализует кислотность во влагалище) |
| Смегма | Белая жидкость со специфическим запахом, состоит из омертвевшего эпителия и секрета ссыльных желез крайней плоти. Не имеет оплодотворяющих свойств. |
Вопрос о воздействии самой смазки на процесс беременности является до сих пор спорным. Непосредственно Куперова жидкость не принимает участия в зачатии. Основные функции, которые она выполняет:
- Облегчение проникновения полового члена во влагалище.
- Нейтрализация кислой среды внутри.
- Самоочищение уретры от остатков спермы, исторгнутой во время предыдущего полового акта.
Прямого участия в оплодотворении она не имеет. Основной вопрос, который определяет возможность беременности, состоит в отсутствии или наличии сперматозоидов в самой семенной жидкости.
Сперматогенез происходит в яичках и включает в себя размножение, рост, созревание и формирование сперматозоидов. Предэякулят же производится в других железах. Смазка является их продуктом, который вырабатывается каждый раз при наступлении возбуждения. Обе жидкости имеют совершенно разный состав и происхождение.
Строение мужской репродуктивной системы
После изучения желез Купера врачи пришли к выводу, что они неспособны производить сперматозоиды. Но вопрос о том, содержатся ли сперматозоиды в смазке, остается открытым, что связано с вероятностью их попадания из других источников. Нет и исчерпывающих научных данных в пользу их присутствия.
Как выбрать лучший день для зачатия ребенка?
Многие молодые пары считают, что наступление беременности должно произойти в первый же месяц при незащищенном регулярном сексе. На самом деле, даже если будущие родители совершенно здоровы, беременность может наступить через 3–4 месяца и даже через полгода, и год, это не отклонение от нормы. Ускорить появление в семье детей можно, определив подходящий день менструального цикла (рассчитав овуляцию для зачатия ребенка).
Такой период называется «окном фертильности» и длится в среднем 6 дней. В это время происходит овуляция, и полноценная яйцеклетка оказывается готовой к слиянию со сперматозоидом. Расчет графика овуляции можно провести, используя калькулятор расчета овуляции или измеряя базальную температуру.
Именно период овуляции является наилучшим моментом для планирования ребенка. При незащищенном сексе велика вероятность оплодотворения и наступления беременности.
Использование тампонов: минусы
Несмотря на такой внушительный перечень преимуществ, есть у тампонов и существенные недостатки.

Использование тампонов имеет свои минусы
- Сложность при введении. Использование этого гигиенического продукта требует от представительницы прекрасного пола навыка, который вырабатывается со временем. Но на начальных первых применения девушки могут испытывать некоторые трудности. Некоторым женщинам доставляет неприятные ощущения введение. Чтобы избежать этого, используйте средства с максимально гладкой поверхностью.
Трудности с установлением времени замены. Поскольку тампон находится внутри, определить, когда пришла пора его менять, не всегда бывает просто. Меняются эти предметы по мере наполнения. Потяните шнур – напитанное средство без труда выскользнет из влагалища. Помните: тампоны не должны находиться внутри больше 7-8 часов!
Риски токсического шока. Пожалуй, самый существенный минус использования гигиенических средств такого типа. Неправильное применение тампонов и нерегулярная их смена в редких случаях могут привести к синдрому токсического шока. Его вызывают токсины в организме. Хотя этот пункт нельзя назвать недостатком именно тампонов, ведь и с прокладками существует такая вероятность
Вот почему в критические дни так важно соблюдать правила интимной гигиены.
Ограничения в ночные часы. Чтобы избежать описанной выше неприятности, тампоны стоит менять не реже, чем каждые 8 часов
Это накладывает определенные ограничения на применение данных средств в ночное время. Так, вам придется ввести новый тампон непосредственно перед сном и извлечь его сразу после того, как проснетесь.
Квалификация
Член Международного общества трансплантации и восстановления волос ISHRS, США, член Российского общества трихологов и действительный член Общества врачей Европы, член FUE EUrope. Более чем 17ти летний опыт по трансплантации волос по новейшим методикам в России и зарубежных клиниках.
Выпускница ДонМИ, 1992 год. Интернатура дерматовенерология. С 1998 года работает по пересадке волос в клиниках Греции, Италии, Франции, Португалии, Сербии. В 2004 году осваивает новый полностью безоперационный способ пересадки волос FUE/FUI и начинает сотрудничать с компанией DHI. С 2008 года работает в Ирландии и Англии, используя более совершенный способ безоперационной трансплантации волос Н+. После обучения в России на курсах повышения квалификации, Шнайдер становится членом Российского общества трихологов. С 2009-2010 года внедряет в России усовершенствованную методику безоперационной пересадки волос на основе Н+, которая получает название HFE (в международной аббревиатуре: изъятие способом FUE manually панчем 0,6-0,8мм и постановка способом FUI с имплантером choi 0,6-0,8мм).
Регулярно проводит трансплантацию волос за рубежом.

