Поражения печени (токсический гепатит)
Содержание:
- Признаки интоксикации
- Показания к применению
- Виды крапивницы
- Правила приема антибиотиков
- Как питаться и сколько пить
- Симптомы и механизмы развития крапивницы
- Можно ли кормить грудью во время пищевого отравления?
- Первая помощь при употреблении бензина внутрь
- Причины запора при грудном вскармливании (лактации)
- Питание при лактазной недостаточности
- Методы терапии интоксикации у кормящих матерей
- Почему краснеют глаза
- Виды
- Состав, описание и действие препарата
- Лечение лактазной недостаточности
- Лечение крапивницы
Признаки интоксикации
Какими бы строгими ни были правила гигиены, бывают случаи расстройства желудка у кормящей матери. Через нескольких часов после попадания в организм микробов мама может почувствовать недомогание, сопровождающееся следующими признаками:
- Тошнота, рвота.
- Диарея.
- Повышение температуры.
- Боли в животе.
- Общее недомогание.
- Тахикардия.
При лёгком отравлении организм быстро справляется, симптомы неярко выражены и исчезают через сутки. В случае сильной интоксикации симптомы ярко выражены, это может быть диарея или сильная рвота. В таком случае нужна консультация врача. Вызвать специалиста необходимо также при следующих симптомах:
- Помутнение сознания.
- Галлюцинации.
- Нарушение речи или зрения.
- Озноб или лихорадка.
Время играет решающую роль, если больная употребляла в пищу грибы, яйца и консервы.
Показания к применению
Заместительная терапия недостаточности экзокринной функции поджелудочной железы у
детей и взрослых, обусловленной разнообразными заболеваниями желудочно-кишечного
тракта и наиболее часто встречающейся при:
— муковисцидозе;
— хроническом панкреатите;
— после операции на поджелудочной железе;
— после гастрэктомии;
— раке поджелудочной железы;
— частичной резекции желудка (например, Бильрот II);
— обструкции протоков поджелудочной железы или общего желчного протока
(например, вследствие новообразования);
— синдроме Швахмана–Даймонда;
— состоянии после приступа острого панкреатита и возобновлении питания.
Виды крапивницы
|
|
|
|
|
|
Существует несколько классификаций крапивницы.
1. По времени:
-
острая – длится до 6 недель;
-
хроническая – более 6 недель.
2. По природе:
-
аллергическая (иммунная) – реализуется через развитие иммунной реакции, часто сочетается с другими аллергозаболеваниями (бронхиальная астма, ринит, конъюнктивит, дерматит и т.д.);
-
неаллергическая – через прямое высвобождение гистамина.
3. По причине:
— аллергическую крапивницу могут вызвать:
-
продукты питания;
-
прием лекарственных препаратов;
-
аллергены насекомых (инсектная аллергия);
-
пыльцевые аллергены.
— неаллергическая форма заболевания возникает из-за прямого влияния на тучную клетку:
-
физических факторов – таких, как холод, тепло, ультрафиолет, радиация, вибрация, сдавливание;
-
химических (провоцирующими факторами являются растворители, кислоты, щелочи и другие химические вещества);
-
некоторых лекарственных средств, например, аспирина;
-
инфекционных агентов – вирусов (аденовирусов, вируса Эпштейна-Бара, энтеровирусов), стрептококков, гельминтов, Helicobacter pylori;
-
при системных и других хронических заболеваниях (ревматоидный артрит, системная красная волчанка);
-
при резком увеличении уровня гистамина и других активных веществ в крови из-за большого употребления в пищу продуктов с их высоким содержанием: баклажаны, консервы, орехи, бананы, шоколад и другие.
Возможна также наследственная, психогенная, а также идиопатическая крапивница (так называют заболевание, причину которого установить не удалось).
Большое разнообразие факторов и схожие механизмы развития отдельных видов затрудняют поиск причины. Чаще всего для этого необходима помощь специалиста.
Правила приема антибиотиков
1. При приеме антибиотиков необходимо строго соблюдать время и кратность приема препарата, дозу препарата для поддержания нужной концентрации в крови. Самая главная ошибка при назначении препарата 3 раза в день – завтрак, обед и ужин, это не так. Данная информация говорит о том, что промежутки между приемами лекарств должны составлять 8 часов. Сейчас выпускаются специальные детские формы выпуска препаратов — суспензии, сиропы, порошки, капли с удобной формой дозирования.
2. Принимают антибиотик, запивая водой, а ни в коем случае не молочными продуктами или соком.
3
Важно пройти весь курс антибиотикотерапии, обычно это 5 – 7 дней. Зачастую, мамочки считают, что не стоит пить антибиотики весь курс, зачем «травить» ребенка, при первых симптомах улучшения препарат отменяется родителями
В итоге, «не уничтоженные» микроорганизмы спустя некоторое время снова активируются, но уже с устойчивостью к ранее назначенному препарату, что существенно осложняет лечение. Разгневанные родители считают виноватыми докторов, хотя на деле виноваты сами. При приеме антибиотиков, особенно в первое время, необходимо следить за самочувствием малыша, в случае если после приема препаратов не наступает улучшение в течение нескольких дней, скорее всего препарат просто не эффективен в отношении возбудителя заболевания, и его необходимо сменить.
5. Часто антибиотики назначают с антигистаминными препаратами. Этого делать не надо. Антигистаминные препараты назначают пациентам по показаниям.
Как питаться и сколько пить
Теперь давайте подробнее поговорим о последнем пункте лечения — обильном питье
Это очень важно и является основой лечения. Применяя обильное питьё для лечения отравления, вы боретесь с обезвоживанием и интоксикацией
Главное правило — это пить малыми порциями, но часто. Каждые пять минут вы должны выпивать по 1–2 чайной ложки жидкости.
За один приём нельзя выпивать большое количество жидкости. Это вызовет рвоту, и все старания окажутся напрасными.
В сутки вы должны употреблять не меньше 2–2,5 л жидкости. Что же можно выбрать для питья при отравлении во время грудного вскармливания?
Подойдут следующие напитки:
- чай с небольшим количеством сахара;
- компот из сухофруктов;
- рисовый отвар;
- травяные настои из ромашки, календулы;
- минеральную воду без газа.
Важно! В первый день отравления лучше отказаться от еды вообще. Это никак не повлияет на грудное вскармливание
По мере того, как ваше состояние будет приходить в норму, можете постепенно начинать кушать. В питании работает тот же принцип, что и с обильным питьём: лучше понемногу, но чаще.
Во время отравления в период грудного вскармливания в вашем рационе в эти дни должна присутствовать только лёгкая пища. Вы должны отказаться от:
- Жареного.
- Жирного.
- Солёного.
- Острого.
- Копчёного.
Проще говоря, при отравлении вы должны соблюдать строгую диету. Её стоит придерживаться пока ваше состояние не придёт в норму. А на это уйдёт как минимум 3–4 дня.
Примерно столько нужно организму для восстановления. На третий день начнет вырабатываться интерферон и антитела, и ваше здоровье постепенно начнёт восстанавливаться.
Не спешите сразу наедаться, как только почувствуете облегчение. Переход к обычной пище должен быть постепенным. Ориентируйтесь по своему аппетиту.
Собственный организм для вас будет лучшим советчиком в этом деле. Вряд ли вы будете хотеть есть в первый день отравления.
Узнайте как питаться кормящей маме разнообразно и вкусно, при этом избежать аллергии, высыпаний и зуда у младенца в интернет-курсе Питание кормящей мамы без вреда для ребёнка>>>
Внимание! При пищевом отравлении у мамы в период грудного вскармливания, физические проявления присущие этому состоянию могут проявиться и у ребёнка. Обязательно соблюдайте правила гигиены: мойте руки после каждого похода в туалет, когда подходите к ребёнку или готовите для него пищу
А также в эти дни вам лучше придерживаться постельного режима. Если есть возможность, переложите хлопоты по уходу за малышом на близких людей
Обязательно соблюдайте правила гигиены: мойте руки после каждого похода в туалет, когда подходите к ребёнку или готовите для него пищу. А также в эти дни вам лучше придерживаться постельного режима. Если есть возможность, переложите хлопоты по уходу за малышом на близких людей.
Своё общение с ребёнком сведите к тому, чтобы только кормить его грудью.
Если такой возможности нет, то проводите большую часть времени лёжа в постели вместе с малышом. Его всегда можно чем-то занять, положив перед ним пару самых интересных для него игрушек. Это отвлечёт его хотя бы на какое-то время, и вы сможете немного отдохнуть.
Отравление — это всегда неприятное физическое состояние в любое время.
Конечно, когда ребенок маленький и всецело зависит от вас, это осложняет ситуацию. Но мы не роботы и периодически плохое самочувствие присуще всем людям.
Главное в этой ситуации принять все возможные меры, чтобы организм восстановился как можно скорее.
Будьте здоровы!
- Витамины для кормящих мам: подбираем препараты
- Чем лечить горло при грудном вскармливании?
- Можно ли валерьянку кормящей маме?
Симптомы и механизмы развития крапивницы
Проявления крапивницы
Появление основных симптомов крапивницы – волдырей и покраснений – связано с механизмом развития заболевания. Это повышение проницаемости сосудов и острый отек в тканях, которые окружают сосуды.
Ведущую роль в развитии крапивницы играет тучная клетка. Это специальные иммунные клетки, в гранулах которых содержатся особые биологически активные вещества (медиаторы). Самый изученный из них – гистамин. Именно из-за его действия и возникают симптомы крапивницы – высыпания, краснота, отек, кожный зуд.
Сыпь в виде волдырей появляется внезапно на любой части тела, быстро и без следа проходит в течение 24 часов, а затем возникает в другом месте. При надавливании по центру покраснения видно белое пятно.
Зуд начинается одновременно с сыпью. Так проявляется действие гистамина на нервные окончания.
В зависимости от фактора, который активировал высвобождение гистамина из гранул тучных клеток, выделяют различные виды крапивницы.
У детей при крапивнице может наблюдаться ухудшение общего состояния: повышение температуры тела, нарушением работы пищеварительной системы (диарея).
Можно ли кормить грудью во время пищевого отравления?
Ну вот, наконец-то мы подошли к вопросу, ответ на который, думаю, волнует многих мам: можно ли кормить грудью при отравлении? Ответ вас однозначно порадует: да! Не только можно, но и нужно.
Бактерии, ставшие причиной отравления, не проникают в грудное молоко и никак не способны навредить вашему малышу.
Важно! Грудное молоко содержит антитела, которые защитят вашего ребёнка от инфекции и выработают у него иммунитет к ней. Поэтому продолжать кормление грудью — это лучшее, что вы можете сделать для ребёнка в этой ситуации
Поэтому продолжать кормление грудью — это лучшее, что вы можете сделать для ребёнка в этой ситуации.
Узнайте как успешно кормить грудью и быть уверенной, что ребёнку хватает молока в интернет-курсе Секреты грудного вскармливания>>>
Первая помощь при употреблении бензина внутрь
С человеком, который выпил бензин, независимо от того, преднамеренно он это сделал или нет, нужно оставаться рядом и стараться его успокоить. Часто люди сильно пугаются и уверенны, что от попадания бензина внутрь сразу умрут. Нужно убедить их, что это не так, что такие случаи нередки и всегда заканчиваются хорошо. Пациенту лучше несколько раз вдохнуть как можно глубже и постараться расслабиться. Итак, что делать если глотнул бензин, рассмотрим самые важные моменты.
Правило, которое можно назвать самым основным в таких случаях, заключается в том, что при проглатывании бензина ни в коем случае нельзя искусственно вызывать рвоту. Если позывы к рвоте не происходят естественным путём, это очень хорошо, так как нужно не допустить попадания паров бензина в лёгкие, а при рвоте они попадут туда обязательно. Пусть лучше небольшое количество бензина попадёт в желудок, тогда хоть и начнётся интоксикация, но не такая опасная и тяжёлая, как при поражении дыхательных органов. Если же у больного рвота началась самопроизвольно, его надо наклонить как можно больше вперёд, чтобы максимально препятствовать проникновению бензина в лёгкие. После прекращения позывов к рвоте надо прополоскать рот чистой водой.
Пациенту надо дать выпить воды. Пить он должен медленно, потому что в его состоянии высок риск поперхнуться и подавиться. Если человек не может пить, не надо принуждать его. Насчёт иных напитков, кроме воды, мнения медиков разделились. Одни считают, что в такой ситуации очень полезно будет выпить стакан молока, чтобы разбавить бензин в желудке и уменьшить его концентрацию. Другие категорически против этого, считая, что молоко только стимулирует всасывание бензина в ткани тела. Поэтому лучше спросить насчёт допустимости употребления данного продукта у врача, например, «скорой помощи».
Его также рекомендуют некоторые медики при таких отравлениях. Но в чём все врачи единогласны, это в отношении сладкой газировки и алкоголя: в данной ситуации они категорически противопоказаны. Алкоголь недопустим не только в день отравления, но и минимум сутки после него. Газированные напитки опасны тем, что вызывают отрыжку, а это чревато проникновением ядовитых испарений в дыхательные пути.
Обязательно вызовите «скорую помощь» и расскажите все обстоятельства отравления.
Причины запора при грудном вскармливании (лактации)
У кормящей мамы. Основная причина запоров при кормлении грудью та же, что и в период беременности: из-за увеличения матки органы малого таза (и прежде всего кишечник) смещаются, что сказывается на их работе. После родов нормальное расположение восстанавливается, но далеко не сразу. Кроме того, в этот период продолжает вырабатываться гормон прогестерон, который действует расслабляюще на кишечник. Это способствует ухудшению его перистальтики (сокращаемости), что может спровоцировать запор у кормящей матери. Кроме этих причин к возникновению недомогания предрасполагают:
- нехватка физической активности;
- недостаток пищевых волокон в рационе (многие кормящие женщины отказывают себе в овощах и фруктах);
- появившиеся после родов геморроидальные узелки, которые вызывают неприятные ощущения при дефекации и сдерживание позывов;
- наличие различных заболеваний (воспалительных процессов, нарушений метаболизма, эндокринных расстройств и др.);
- прием некоторых лекарств (например, железосодержащих препаратов).
У малыша. Запоры у детей на естественном вскармливании чаще всего провоцируются следующими факторами:
- неправильное питание кормящей мамы (избыток в рационе хлебобулочных изделий, мяса, риса, черного чая, кофе, орехов и других продуктов с закрепляющим действием);
- резкие перемены в питании ребенка (нарушения стула могут быть вызваны быстрым переходом с грудного молока на искусственную смесь или ранним введением прикорма – твердой пищи до 6 месяцев);
- недостаток жидкости (нехватка материнского молока может вызвать так называемый «голодный запор», а воды – ухудшение перистальтики и отверждение каловых масс).
Питание при лактазной недостаточности
Хотите больше новой информации по вопросам диетологии?
Оформите подписку на информационно-практический журнал «Практическая диетология»!
При первичной (конституциональной) лактазной недостаточности количество лактозы в питании снижается, вплоть до полного ее исключения пожизненно. Снизить количество лактозы в диете можно, уменьшив или полностью исключив употребление содержащих лактозу продуктов, в первую очередь цельного молока (см. табл. 1). Этот способ приемлем для взрослых и детей старшего возраста с лактазной недостаточностью взрослого типа.
Важно отметить, что ни у взрослых, ни у детей не обнаруживается корреляция между уровнем активности лактазы и выраженностью клинических симптомов. При одной и той же степени недостаточности фермента отмечается большая вариабельность симптоматики (в том числе диареи, метеоризма и болей в животе)
Однако у каждого конкретного больного клинические проявления зависят от количества лактозы в диете (дозозависимый эффект).
При вторичной лактазной недостаточности допускается использование кисломолочных продуктов, масла, твердых сыров. Пастеризованные кисломолочные йогурты усваиваются больными хуже, так как в процессе тепловой обработки уничтожается микробиологический эффект лактазы. Следует покупать продукты с живыми молочнокислыми бактериями, потому что бактерии в йогурте уже переварили часть лактозы. Есть йогурт, или ацидофилин, или простоквашу желательно каждый день.
Сыры подразделяются по степени созревания: чем дольше созревает сыр, тем меньше молочного сахара в нем остается. Следовательно, твердые и полутвердые сыры (швейцарский, чеддер) утрачивают большую часть лактозы.
Жиры и полужирные сливки содержат лактозы меньше, чем молоко, поэтому их употребление в небольших количествах в исключительных случаях допускается. Чем выше в продукте содержание жиров, тем меньше в нем лактозы. Стакан молока содержит 12 г лактозы. При необходимости молоко и сыр из молока можно заменить соевым молоком и соевым сыром.
Целесообразно комбинировать молочные продукты, например, с зерновой пищей, хлебными изделиями, пирожками, пишет Эдвард Клафлин в своей книге «Домашний доктор для детей» (1997 г.).
При безмолочной диете возможно снижение потребления кальция.
Методы терапии интоксикации у кормящих матерей
Спокойно кормить младенца грудным молоком мама сможет, только если будет себя нормально чувствовать. А для этого в первую очередь нужно снять интоксикационный синдром.
Методика промывания ЖКТ
Промыть желудок в домашних условиях можно, искусственно вызвав рвоту. Для этого предварительно выпивают не менее литра воды без газа. Затем нужно наклониться над унитазом и подушечками 2 и 3 пальцев нажать на основание языка или на заднюю стенку глотки. Это спровоцирует рвотный рефлекс и удаление из желудка пищи, зараженной бактериями и их токсинами.
После рвоты следует прополоскать рот водой, чтобы смыть соляную кислоту, попавшую из полости желудка.
Методы детоксикации с помощью сорбентов
Энтеросорбенты – препараты, которые связывают бактерии и выделяемые ими токсины, а затем быстро выводят их из организма, не давая возможности повредить ЖКТ. Еще одно полезное свойство сорбентов – антидиарейный эффект. Это самые безопасные лекарства для борьбы с отравлением, которые можно смело пить в период лактации.
Самые эффективные и удобные в применении сорбирующие средства – смекта, полисорб, энтеросгель. Пить их следует до купирования всех симптомов болезни.
Симптоматическое лечение
Для нормализации температуры тела во время лактации разрешены ибупрофен и парацетамол. Снижать температуру целесообразно, если она превышает порог в 38,5 °C. В других случаях она выполняет защитную функцию.
Для борьбы с поносом возможно назначение энтерола, содержащего сахаромицеты. Средняя продолжительность курса лечения этим препаратом составляет 7 дней.
Самый популярный препарат от диареи – имодиум – при грудном вскармливании пить нежелательно. Допустим лишь однократный его прием.
Спазмолитические средства (но-шпа, дротаверин) и противорвотные препараты (церукал, мотилиум) также разрешается принять 1-2 раза. В такой дозе они не смогут повредить малышу, даже если попадут в молоко.
Есть некоторые антибактериальные средства, которые разрешены в период грудного вскармливания. К ним относится, например, кишечный антибиотик альфа нормикс. Однако такое лечение обязательно нужно согласовать с врачом.
Профилактические мероприятия для кормящих женщин
Чтобы не пришлось лечить отравление в период грудного вскармливания, проще всего уделить внимание профилактическим мерам:
- Тщательно мойте перед употреблением овощи, фрукты, яйца;
- Выбрасывайте продукты, у которых вышел срок годности;
- Мойте руки перед каждым приемом пищи;
- Хорошо промывайте грязную посуду;
- Не покупайте продукты длительного хранения, у которых нарушена целостность упаковки;
- Не пейте некипяченую воду из сомнительных источников;
- Тщательно проваривайте, прожаривайте мясные и рыбные блюда;
- Если от пищи исходит неприятный запах или она необычна по вкусу, от нее лучше отказаться.
Экстренные меры
Неотложная помощь при пищевом отравлении кормящей матери заключается в промывании желудка и приеме энтеросорбента. Если женщина отравилась лекарствами или токсичными химикатами немедленно нужно вызвать скорую помощь, а во время ее ожидания также спровоцировать рвоту.
Почему краснеют глаза
Покраснение глаз
Под покраснением глаз обычно понимают покраснение склеры – белковой оболочки глаза. Склера содержит значительное количество капилляров – мельчайших кровеносных сосудов. Обычно они незаметны, но под воздействием ряда обстоятельств кровеносные сосуды склеры могут расширяться, стенки сосудов при расширении растягиваются, и тогда мы их видим, вернее, видим наполняющую сосуды кровь. Кровь красного цвета, поэтому глаза выглядят покрасневшими.
В большинстве случаев расширение сосудов склеры вызвано резким усилением кровообращения. Так организм отвечает на достаточно широкий круг проблем. Кровь – это внутренний транспорт, с помощью которого доставляются питательные вещества, удаляются токсины. Приток крови способствует повышению местной иммунной защиты, ускоряет заживление. Во многих случаях покраснение глаз довольно быстро проходит; это означает, что кровоснабжение склеры нормализовалось. Если покраснение сохраняется длительное время, то, очевидно, проблема, которая его вызвала, достаточно серьёзна.
Виды
Исходя из причины развития, механизмов формирования и симптомов, гайморит бывает нескольких типов
Выделение каждого из них важно для определения тактики лечения, прогноза и разработки мер профилактики
Острый – развивается быстро, как осложнение ОРВИ, насморков, простудных заболеваний, воспаления в области корней зубов на верхней челюсти. Возбудители проникают через каналы, соединяющие пазухи с полостью носа с гайморовыми пазухами, размножаются в полости. Тело начинает активно вырабатывать иммунные клетки и слизь, чтобы обезвредить патогенные организмы. Если слизь закупорит проток пазухи, возникает давление на стенки, усиление воспалительного процесса. По мере очищения пазухи от содержимого воспалительный процесс постепенно затухает.
Хронический – воспалительный процесс, который длится более 4 недель, имеет вялое или волнообразное течение, с периодами обострений. Обычно возникает из-за не долеченной острой формы, наличия аденоидов, тонзиллитов, отитов.
Гнойный – обычно становится осложнением острой формы либо обострения хронического процесса, если процесс не лечится, предпринимаются попытки самолечения или пациент переносит инфекцию на ногах. Патогенные бактерии накапливаются в пазухах, в смеси с лейкоцитами образуют гнойное содержимое. Самое опасное осложнение при этой форме – прорыв гноя в полость черепа, поражение костных тканей, мозга.
Двусторонний – одна из тяжелых форм, поражение локализовано сразу в обеих пазухах – левой и правой. Нередко возникает как осложнение инфекций в полости рта и носоглотки, обычно грибковой или бактериальной. Обычно имеет острое течение, редко переходит в хроническую форму.
Аллергическое поражение возникает у пациентов, страдающих от чрезмерно активной реакции иммунной системы на различные вещества. Особенно часто эта форма синусита бывает при поллинозе, круглогодичном рините, реакции на плесень, пылевых клещей.
Катаральный – преимущественно бывает у детей. Он развивается при проникновении в полость пазух патогенных организмов, что формирует отек и раздражение слизистых. Считается самой легкой формой болезни, проходящей при активном лечении без осложнений и последствий.
Полипозная форма формируется при образовании полипозных разрастаний слизистых из-за чрезмерно быстрого деления клеток. Рост полипов могут провоцировать инфекции, травмы, велика роль наследственности.
Одонтогенный – формируется как результат серьезных проблем зубов, особенно 4-6 зуба на верхней челюсти, корни которых расположены в непосредственной близости от пазухи. Если возникают проблемы в области корней этих зубов, воспаление и нагноение может переходить на пазуху, она заполняется секретом и воспаляется.
Состав, описание и действие препарата
Супрастин – это антигистаминный лекарственный препарат первого поколения. Он оказывает противоаллергическое действие. Когда аллерген попадает в организм, иммунная система высвобождает гистамин, который при взаимодействии с веществами, вырабатываемыми другими рецепторами, вызывает реакции в виде зуда, высыпаний, отека. Супрастин содержит хлоропирамин – блокатор Н1- гистаминовых рецепторов, подавляющий образование гистамина.
Препарат обладает м-холиноблокирущим действием (понижение тонуса отделов желудочно-кишечного тракта, желчного пузыря и желчевыводящих путей). Кроме того, он препятствует возникновению рвоты и устраняет спазмы гладкой мускулатуры бронхов.
Всасывание происходит через желудочно-кишечный тракт. Лечебное действие начинается через 20-30 минут после приема и достигает максимального значения по истечении 60 минут. Препарат действует минимум 6 часов и выводится через почки.
Супрастин имеет две формы выпуска – таблетки и растворы для внутривенных и внутримышечных инъекций:
- У таблетки сероватый оттенок, совсем или почти нет запаха. Активного вещества хлоропирамина гидрохлорида в ней содержится 25 мг. В состав входят дополнительные ингредиенты: стеариновая кислота, желатин, крахмалы, моногидрат лактозы.
- Прозрачный раствор со специфическим запахом разлит в ампулы объемом 1 мл. Хлоропирамина гидрохлорида в каждой присутствует 20 мг.
Лечение лактазной недостаточности
В лечении нуждаются только те случаи непереносимости лактозы, которые проявляются клинически. Основной принцип лечения — дифференциальный подход к терапии в зависимости:
- от возраста пациента (доношенный или недоношенный новорожденный, ребенок грудного возраста, раннего, старшего возраста, взрослый пациент);
- степени ферментативной недостаточности (алактозия, гиполактозия);
- генеза ферментопатии (первичного или вторичного).
Основным лечением больных абсолютной лактазной недостаточностью (алактазией) является полный отказ от употребления молока и молочных продуктов. Параллельно проводится терапия, направленная на коррекцию дисбактериоза кишечника, заместительная терапия (использование препаратов лактазы: лактразы, тилактазы, лактейда) и симптоматическое лечение.
При вторичной лактазной недостаточности основное внимание уделяется лечению основного заболевания. Снижение количества лактозы в диете является временным, до восстановления слизистой оболочки тонкой кишки
У больных с первичной или вторичной лактазной недостаточностью степень ограничения потребления молока и молочных продуктов строго индивидуальна, поскольку некоторые больные не переносят лишь молоко, но в состоянии употреблять в пищу кисломолочные продукты с небольшим содержанием лактозы. А больные с незначительной степенью гиполактазии без вреда для здоровья могут употреблять даже небольшие количества пресного молока (до 100–150 мл в сутки). В таких случаях разрешают прием молока не натощак, медленно, малыми порциями не более 1–2 раз в неделю. Ограничения снимаются при повышении выносливости больного к молочным продуктам.
Ведите пищевой дневник!
Пациенту необходимо вести пищевой дневник. Благодаря записям можно получить ответы на два важных вопроса:
- Какой именно продукт вызвал метеоризм и понос?
- Сколько лактазы нужно добавлять в еду, содержащую лактозу?
С целью выявления реакции больного на молоко рекомендуется проводить пробные нагрузки молоком или лактозой. Показана также тренировка соответствующих ферментных систем с помощью назначения малых количеств кисломолочных продуктов при удовлетворительном состоянии больного ребенка или взрослого пациента. Показателем повышения порога толерантности к молоку является отсутствие кишечных нарушений.
Осторожно!
В пищевой промышленности лактозу используют при производстве многих продуктов питания. Помимо молока и молочных изделий лактоза присутствует в колбасных изделиях в упаковке, супах в пакетах, готовых соусах, шоколаде, какао-порошке. Ее применяют для повышения вязких свойств продукта и удобства его употребления. Лактоза по сладости на 30–35 % уступает сахарозе, ее добавляют в большом объеме. При выпечке молочный сахар принимает коричневый оттенок, поэтому является неизменным ингредиентом картофеля фри, крокетов, кондитерских и хлебобулочных изделий.
Еще лактоза широко применяется при изготовлении фармацевтических средств, является одним из главных компонентов ароматизаторов, усилителей вкуса, подсластителей и т. п.
Читайте этикетки на продуктах и лекарственных препаратах.
Лечение крапивницы
Базовое лечение крапивницы строится на одних и тех же принципах, независимо от причины ее появления, и включает в себя:
-
устранение фактора, который вызвал крапивницу: гипоаллергенная диета, отмена лекарственного препарата, спровоцировавшего аллергическую реакцию, предупреждение действия физических факторов;
-
медикаментозную терапию.
Для снятия острого состояния применяют кортикостероиды (дексаметазон), антигистаминные препараты 1 поколения с быстрым действием.
Дезинтоксикационная терапия проводится с применением специальных инфузионных растворов.
При тяжелом обострении или присоединении отека гортани пациентов госпитализируют.
После того, как состояние стабилизировалось, возможно амбулаторное лечение с применением антигистаминных препаратов 2 и 3 поколения, седативных средств.
Лечение основного заболевания.
На приеме врач порекомендует вам профилактические меры для предупреждения обострений, прогрессирования крапивницы и возникновения ее осложнений.
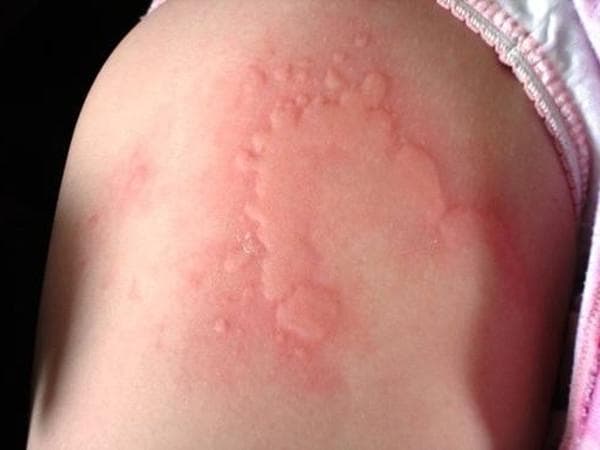 Острая крапивница
Острая крапивница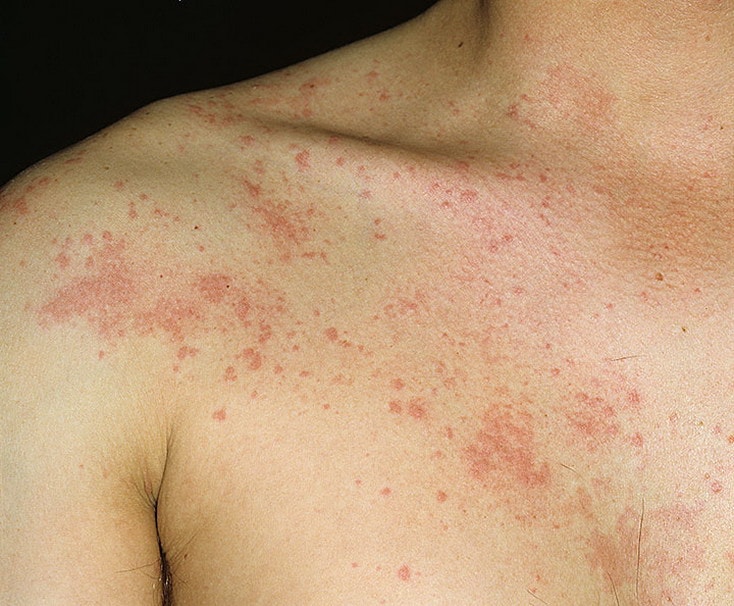 Холинергическая крапивница
Холинергическая крапивница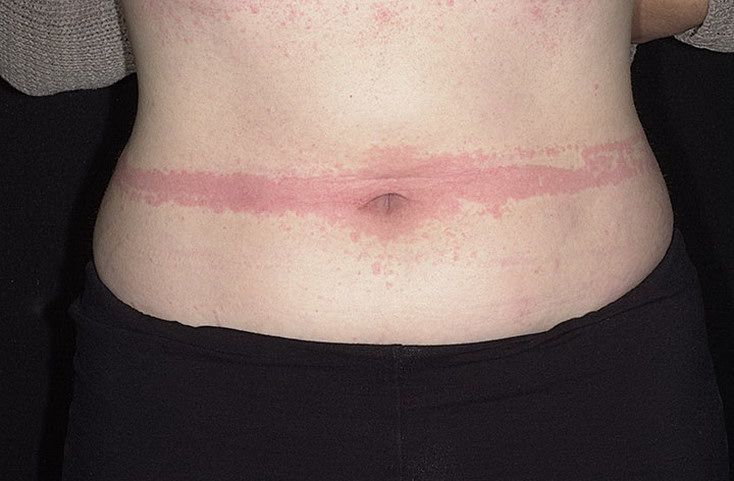 Механическая крапивница
Механическая крапивница
