Сотрясение мозга: больше чем просто головная боль
Содержание:
Лечение шизофрении в домашних условиях
Если вы заметили у кого-то из своих близких людей тревожные симптомы шизофрении, то не стоит пытаться лечить его самостоятельно. Без использования особых лекарственных препаратов болезнь будет быстро прогрессировать, что приведет к полнейшей деградации личности больного человека. Обязательно обратитесь в специализированное медицинское учреждение за квалифицированной помощью.
Не стоит опасаться того, что близкий вам человек навсегда получит клеймо «псих». Сегодня лечение людей с психическими проблемами проводится в режиме полной конфиденциальности, а нахождение в больнице можно сравнить с отдыхом в пансионате. В современных клиниках создаются комфортные условия, способствующие скорейшему выздоровлению душевнобольных людей.
Лечение шизофрении в домашних условиях возможно в том случае, если больной прошел курс интенсивной терапии в стационаре. После стабилизации его состояния, врач может назначить курс лечения, которое можно проводить дома. Кроме приема медикаментов и посещения психотерапевта, восстанавливающая терапия включает:
- Нормализацию питания. Во время приступов болезни шизофреник испытывает сильнейшее нервное напряжение, в результате которого он резко теряет вес. Для борьбы с болезнью необходимо иметь силы, а для этого необходимо полноценно питаться. Ежедневный рацион должен включать в себя полезные продукты, позволяющие организму получать все необходимое для нормального функционирования.
- Полноценный сон. Каждому человеку необходимо высыпаться, ведь только так нервная система может отдохнуть. Принято считать, что спать нужно 8 часов в сутки, но некоторым из нас достаточно 5-6 часов, а кому-то может потребоваться 12 часов. Поэтому спать нужно столько, сколько необходимо вашей нервной системе для восстановления. Люди, страдающие шизофренией, часто испытывают проблемы с засыпанием. Их могут мучить кошмары или попросту им жаль тратить время впустую, ведь у них есть столько «гениальных» идей. Но спать нужно, поэтому можно принимать лекарства, помогающие уснуть.
- Полезны будут занятия йогой. Но упражнения нужно выполнять под руководством тренера при отсутствии противопоказаний.
- Восстановить нервную систему помогут занятия спортом. Людям, страдающим шизофренией, лучше всего подойдет посещение бассейна. Вода успокаивает нервную систему и помогает расслабиться телу. К расслабляющим средствам можно отнести солнечный свет и свежий воздух. При сочетании всех этих составляющих можно добиться хороших результатов. Но не стоит забывать о правилах безопасности во время приема солнечных и воздушных ванн, а также при посещении бассейна.
Лечение шизофрении, прежде всего, направлено на то, чтобы помочь человеку вернуть контроль над своим сознанием. Психотерапевт может научить больного соответствующим методикам, но успех, в большей степени, зависит от самого человека. Индивид, страдающий легкой формой шизофрении, может помочь себе усилием воли, но в тяжелых случаях это практически невозможно.
Первичная головная боль. Основные заболевания.
Наиболее часто встречаются такие формы первичной головной боли как «боль напряжения» и мигрень, более редко – кластерная головная боль и другие формы.
Головная боль напряжения (ГБН) может возникнуть у каждого человека. Это самая распространённая форма головной боли, её часто характеризуют как «нормальную» или «обычную» головную боль. Приступы могут продолжаться от 30 минут до нескольких дней. Частота приступов у разных людей различна, она также может варьироваться и у одного человека в различные периоды его жизни. Боль описывается как сдавливающая, сжимающая голову по типу обруча или тесной шапки, как правило, двусторонняя, умеренная. У некоторой части людей она может стать хронической (хроническая боль диагностируется в том случае, если дней с головной болью больше, чем без неё). Человек, испытывающий хроническую головную боль, становится раздражительным. Могут наблюдаться слабость, высокая утомляемость, снижение аппетита, нарушения сна. Причиной ГБН является физическое напряжение мышц и связок головы и шеи — так называемый «мышечный стресс», который может быть следствием, например, работы в неудобной позе. ГБН часто возникает у тех, кто работает за компьютером или чья работа связана с необходимостью вглядываться в детали (ювелиры, часовщики, сборщики электронной аппаратуры, мастера художественной вышивки и т.п.). Значение имеет и эмоциональный фактор: эмоциональное напряжение, вызванное стрессом или состоянием повышенной тревожности, также может привести к возникновению боли.
Мигрень характеризуется сильными и мучительными приступами головной боли, которые часто сопровождаются тошнотой (а в некоторых случаях – рвотой), а также непереносимостью света и звуков. Меняется восприятие запахов, нарушаются тепловые ощущения. Приступы мигрени длятся от 4-х часов до 3-х суток и могут повторяться с частотой от 1-2 раз в год до нескольких раз в месяц. В течение приступа могут наблюдаться так называемые «предвестники» – раздражительность, подавленность, усталость, возникающие за несколько часов или даже дней до начала боли. В трети случаев боли предшествуют явления, получившие название «ауры»: за 10-30 минут до приступа могут быть зрительные нарушения (слепые пятна, вспышки, зигзагообразные линии перед глазами), покалывание и онемение, начинающееся с кончиков пальцев и распространяющееся вверх по телу и др.
Предрасположенность к мигрени является врожденной и связана с нарушениями в структурах головного мозга, отвечающих за проведение боли и других ощущений. Мигренью страдает каждый седьмой взрослый, при этом женщины – в три раза чаще мужчин. У девочек мигрень начинается, как правило, в период полового созревания.
Факторы, способствующие развитию приступов мигрени: хроническая усталость, состояние тревоги или стресс, у женщин – менструация, беременность и менопауза.
Но предрасположенность к приступам ещё не означает, что приступ обязательно случится. Есть факторы, которые выступают «спусковым механизмом» приступа. Спровоцировать приступ могут: пропуск приема пищи, недостаточный объём потребляемой жидкости, некоторые продукты, нарушения режима сна, физические нагрузки, перемена погоды, резкая смена эмоций.
Кластерная (или пучковая) головная боль характеризуется односторонней резкой («кинжальной» или «сверлящей») болью. Интенсивность боли стремительно нарастает в течение 5-10 минут, а сам приступ длится от 15 минут до 3-х часов, в течение которых больной не может найти себе места. Боль, как правило, локализуется в области глаза, при этом глаз может покраснеть и слезиться. Повторяющиеся приступы образуют кластер (то есть следуют друг за другом), продолжительность кластера составляет от 6 до 12 недель. Такая форма боли встречается у мужчин в пять раз чаще, чем у женщин. При этом ей более подвержены те, кто много курит или курил в прошлом.
Диагностика сотрясения головного мозга у детей

Поскольку признаки сотрясения мозга у ребёнка не очень отчётливые, важным значением в диагностики обладает изменение симптомов в динамике. Их исчезновение через 3-7 суток — веский повод для подозрения именно на СМГ.
Отличие СГМ от ушиба и других форм травматической патологии:
- отсутствие переломов костей черепа;
- давление и состав спинномозговой жидкости без изменений;
- М-эхо без смещений;
- КТ и МРТ без травматических отклонений в паренхиме вещества мозга и в ликворосодержащих внутричерепных пространствах.
Для определения степени тяжести ЧМТ оценивается:
- продолжительность потери сознания в острой фазе травмы (если оно возникло);
- длительность посттравматической амнезии (при наличии) и оценка состояния жизненно важных функций;
- степень угнетения сознания на момент осмотра (детская шкала комы Глазго).
Объективизации сотрясения головного мозга в острой фазе ЧМТ могут косвенно способствовать электроэнцефалография и офтальмоскопия. Широкое распространение в диагностике ЧМТ у детей получила нейросонография (УЗИ головного мозга).
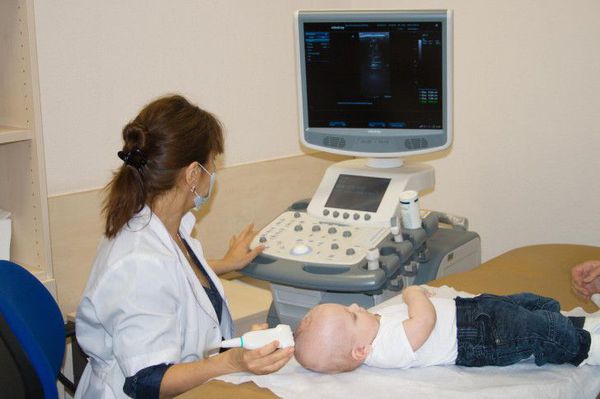
УЗИ головного мозга проводится детям с первого дня жизни и до периода закрытия большого родничка, являющегося акустическим окном, через которое можно визуализировать состояние всех структур головного мозга. При проведении исследования оценивается ликворная система (боковые желудочки, сосудистые сплетения, III и IV желудочек, затылочная цистерна), талямусы, мозжечок, паренхима мозга, мозговой кровоток, наличие свободной жидкости между паренхимой мозга и черепной коробкой, а также кости черепа.
Данное исследование, позволяет исключить изменения со стороны мозга после перенесённой травмы — отёк паренхимы, смещение срединных структур, переломы костей черепа, очаги контузии мозга и внутричерепные кровоизлияния.
УЗИ-признаки травмы головного мозга, исключающих СГМ:
- при отёке паренхимы головного мозга — снижение эхогенности паренхимы мозга в первые часы после травмы, её повышение в динамике и нормализация на 6-7 сутки.
- при ушибах головного мозга — наличие в паренхиме мозга гиперэхогенных включений на фоне общего снижения эхогенности тканей паренхимы (внутричерепные гематомы имеют более повышенную эхогенность).
- при тяжёлых ушибах мозга:
- участки паренхимы мозга изоэхогенного характера, видимые только за счёт их добавочного объёма;
- участки добавочного объёма с умеренным повышением эхогенности и нечётким контуром;
- участки добавочного объёма с чётко отграниченным контуром и интенсивным повышением эхогенности.
- участки добавочного объёма с резким повышением эхогенности.
- при эпидуральных гематомах — чётко отграниченный участок веретенообразной формы, прилежащий к кости черепа, повышенной или несколько сниженной эхогенности, смещающий структуры головного мозга;
- при субдуральных гематомах:
- локальные изменения границ плотности (чаще веретенообразной формы), захватывающие всё полушарие;
- хронические субдуральные гематомы с пониженной эхогенностью;
- при внутримозговых гематомах:
- стадия гиперэхогенности — длится до 8-10 дней;
- стадия анизоэхогенности — отличается появлением в центре очага зон сниженной эхогенности с увеличением размера в динамике (10-30 дней после травмы);
- анэхогенная стадия — визуализируются только косвенные признаки объёмного процесса (1-2 месяца);
- стадия последующих резидуальных изменений с формированием кист или зон атрофии головного мозга.
- при внутрижелудочковых кровоизлияниях, вызванных травмой — наличие внутрижелудочковой гиперэхогенной зоны, расширение просвета боковых желудочков и изменение формы сосудистого сплетения (встречаются редко, обычно возникают при наличии множественных гематом).
Нейросонография позволяет также выявить и не часто встречающиеся варианты расположения гематом — задняя черепная яма, полюс лобной доли со смещением эхоструктур головного мозга и «плюс ткань» эффектом, наличием свободной жидкости по передней поверхности паренхимы мозга. В случае расположения гематомы в задней ямке черепа отмечаются признаки появления гидроцефалии — расширение боковых желудочков головного мозга и III желудочка мозга.
Лечение
Чем раньше будет начато лечение энцефалопатии, тем больше шансов остановить прогрессирование патологии и восстановить полноценную работу головного мозга.
В первую очередь, необходимо устранить причину поражения нейронов:
- скорректировать уровень сахара в крови;
- стабилизировать артериальное давление;
- восстановить работу печени, почек, поджелудочной железы;
- снизить уровень холестерина в крови;
- вывести токсины;
- нормализовать уровень гормонов и т.п.
Лечение непосредственно энцефалопатии требует назначения препаратов, улучшающих кровоток в сосудах головного мозга и обмен веществ внутри клетки. В зависимости от причины и степени поражения, врачи могут назначить:
- ноотропы (церебролизин, пирацетам): направлены на усиление метаболизма;
- кроворазжижающие средства (аспирин, пентоксифиллин и т.п.): способствуют ускорению кровотока, препятствуют образованию тромбов;
- антиоксиданты: нейтрализуют токсины;
- ангиопротекторы (кавинтон, никотиновая кислота и другие): необходимы для ускорения кровообращения и обмена веществ;
- витаминно-минеральные комплексы, аминокислоты;
- симптоматические средства: успокоительные, противосудорожные препараты и т.п.
При энцефалопатии курсы лечения проводятся регулярно, минимум 2 раза в год. Это позволяет держать заболевание под контролем. Подбор конкретных препаратов и определение дозировки осуществляется только врачом. Единой схемы лечения для всех больных не существует.
Для усиления действия лекарственных препаратов используются немедикаментозные методы лечения:
- физиотерапия (рефлексотерапия, электрофорез, магнитотерапия, лазерная терапия);
- лечебная физкультура для улучшения состояния мышц, облегчения контроля за ними;
- массаж для расслабления и улучшения кровообращения;
- иглоукалывание.
В отдельных случаях (при сосудистой природе энцефалопатии) приходится прибегать к хирургическому лечению:
- устранение тромба из просвета сосудов;
- расширение суженных участков артерии с установкой стента, поддерживающего стенки в правильном положении;
- шунтирование: восстановление кровотока за счет создания альтернативного пути, обходящего пораженный участок.
Наиболее распространённые симптомы сотрясения мозга у детей
Симптомы сотрясения головного мозга у детей школьного возраста практически не отличаются от таковых, которые наблюдаются во время травмы у взрослых. Ребёнок может чётко рассказать, что с ним происходило и каково его самочувствие в данный момент. Намного тяжелее заметить и идентифицировать первые признаки сотрясения мозга у ребёнка до трёх-четырёх лет, когда малыш ещё не может описать свои ощущения.
Общемозговая симптоматика, как первые признаки сотрясения мозга у детей
Самые распространённые симптомы сотрясения мозга у ребёнка — это головная боль, рвота, потеря сознания и нарушение памяти. Но такие признаки имеет не только лёгкая черепно-мозговая травма
Поэтому важно знать характеристики и особенности каждого из них
Головная боль
Головная боль при сотрясении имеет распирающий диффузный характер вследствие повышения внутричерепного давления. Иногда появляются жалобы на головокружение, которое не зависит от положения тела. У детей младшего возраста будут наблюдаться раздражительность, быстрая смена настроения, плаксивость, нарушение сна в виде сонливости днём и бессонницы ночью. Ребёнок в этот период старается избегать шума и яркого света, которые обычно усиливают головную боль.
Тошнота и рвота
Ещё одно проявление ликворной гипертензии – это тошнота и рвота, которые не зависят от факта принятия пищи. У малышей первых месяцев жизни может наблюдаться внезапное многократное срыгивание. Такая рвота не приносит облегчения, а тошнота может удерживаться до нескольких дней.
Нарушение сознания
Практически всегда сотрясение сопровождается кратковременной потерей сознания, которая обычно не превышает десяти минут. У маленьких детей этот факт может остаться незамеченным, взрослые могут подумать, что ребёнок просто на пару секунд затих. Восстановления сознания может ознаменоваться криком или плачем.
У детей школьного возраста одним из критериев сотрясения является расстройство памяти в виде антероградной, ретроградной или конградной амнезии. То есть забываются события, происходящие после травмы, до неё или само происшествие, повлекшее сотрясение, соответственно.
Симптомы сотрясения, которые обнаруживаются при детальном неврологическом осмотре
Вышеописанную симптоматику могут выявить и родители, остальные специфические признаки сотрясения мозга у детей способен определить только квалифицированный специалист при исследовании неврологического статуса маленького пациента.
Вегетативная дисфункция
Сотрясение влечёт за собой также и нарушение работы вегетативного отдела нервной системы. При этом наблюдаются следующие симптомы:
- повышенная потливость, особенно в области ладоней и стоп;
- бледность, или даже синюшность, дистальных отделов конечностей;
- субфебрилитет (повышение температуры тела в пределах от 37,1 до 38С). Зачастую этот признак асимметричен: температура тела будет отличаться в левой и правой подмышечных впадинах;
- колебание артериального давления и пульса, которые обычно выше нормы для данного возраста ребёнка;
- «игра капилляров» — симптом, свидетельствующий о нарушении сосудистого тонуса. Проявляется резкой сменой бледности на лице на яркий румянец.
Преходящая мелкоочаговая симптоматика
Сотрясению также присуще наличие микроочаговой неврологической симптоматики, которая является следствием мелких кровоизлияний и отёка вещества мозга. Повреждения нейронов при лёгкой черепно-мозговой травме минимальны, поэтому наблюдать эти признаки возможно лишь в течение 3-4 часов с момента её получения.
К ним относят:
- анизорефлексию, то есть асимметрию сухожильных и периостальных рефлексов;
- горизонтальный мелкоамплитудный нистагм;
- глазодвигательные расстройства в виде ограничения движения глазных яблок в стороны, которое сопровождается болью и двоением;
- вестибулярную дисфункцию, проявляющуюся шаткостью во время ходьбы и в позе Ромберга;
- снижение мышечного тонуса в одной половине тела;
- нарушение корнеального (роговичного) рефлекса.
За подобными симптомами может скрываться более тяжёлая черепно-мозговая травма, которая является угрозой для детской жизни. Поэтому при малейшем подозрении на заболевание, немедленно обратитесь за медицинской помощью.
Чем опасен менингит?
Менингит — очень опасное заболевание. Оно опасно не только своим течением и высокой смертностью в остром периоде, но и грозными последствиями — глухота, судороги, нарушение умственного развития, параличи и др. До эры антибиотиков из-за вспышки менингита оглохнуть могла целая деревня. Чем раньше поставить диагноз и начать лечение, тем выше шанс избежать последствий. Наибольшую опасность представляют бактериальные менингиты и, в первую очередь, менингококковый менингит. Менингококковый менингит — одно из проявлений генерализованной менингококковой инфекции, осложняющей ее течение в 10-12% случаев. Менингококковая инфекция распространена повсеместно, вызывает заболевания с разнообразной клинической картиной — от небольшого насморка до молниеносного течения инфекции с высокой смертностью и возможными очень тяжелыми последствиями. Наиболее тяжело протекает заболевание у детей до 2 лет.
Основываясь на собственном опыте могу сказать, что менингиты встречаются в практике любого врача, в любом городе, у любых слоев населения и в любое время года. По данным Роспотребнадзора за 2015 год было 608 случаев генерализованной менингококковой инфекции у детей до 17 лет. 10-12% из общего числа заболеваний обычно приходится на менингококковый менингит, то есть где-то 1 заболевший на 2000 детей до 17 лет. Количество заболевших менингококковой инфекцией выросло с 2014 года. Энтеровирусный менингит (самый частый из вирусных) — 25 человек на 1000 детей до 17 лет за 2015 год. Если учитывать, что в школе в среднем учится 500-600 человек, то получается, что встретиться с этим заболеванием вполне реально.

Как подготовить к обследованию?
Предварительные меры зависят от рассматриваемой области. При изучении органов малого таза и брюшной полости рекомендуют:
обеспечить ребенку диетическое питание (исключить молоко, бобовые, сладости, фрукты, сдобную выпечку, отдать предпочтение нежирному мясу и рыбе, тушеным овощам);
проследить за естественным очищением кишечника накануне процедуры (при склонности к запорам важно предварительно уточнить у лечащего врача необходимость в дополнительной подготовке);
соблюдать голод за 4 часа до сканирования.
В некоторых случаях (при подозрении на опухоль, для исследования сосудов, мягких тканей и пр.) компьютерную томографию проводят с контрастным усилением. Процедура подразумевает внутривенную инъекцию препарата на основе йода. Вещество способно вызывать головокружение, тошноту, рвоту. Для ослабления реакций на препарат ребенку можно организовать легкий перекус за 40-45 минут до начала исследования. Допустимо дать малышу бутерброд, небольшой банан или часть фрукта, йогурт, половину вареного яйца и пр.
Перед введением контрастного препарата рентгенолог обязательно оценивает состояние почек пациента. Для этого в ДЦ нужно предоставить результаты анализа крови на креатинин, сделанного не более 2 недель назад.
Шприц-дозатор (один из вариантов) для введения контраста во время сканирования
Родителям стоит заранее позаботиться о психологической подготовке маленького пациента к процедуре. Детям дошкольного возраста грядущую диагностику лучше преподнести в качестве игры
Ребятам постарше следует заранее рассказать о важности исследования и особенностях проведения томографии. Полезно в общих чертах изучить устройство аппарата для КТ по видео и фото в интернете
В ДЦ «Магнит» компьютерной томографию детям и взрослым проводят по предварительной записи. В клинике работают врачи с большим опытом, постоянно пополняющие знания на стажировках и курсах. Записаться можно по телефону +7 (812) 407-32-31 или через электронную форму на сайте центра.
Лечение
Головная боль при мигрени чаще не купируется стандартными обезболивающими препаратами, а только специфическими. Их может назначить только невропатолог, а аптеки отпускают по рецепту.
Лечение принципиально включает два направления: купирование приступа мигрени и профилактическое лечение, т.е. направленное на уменьшение частоты приступов. Последнее в свою очередь включает немедикаментозные методы и медикаментозные.
Немедикаментозные методы подразумевают избегание триггерных факторов, в том числе оптимизацию режима труда и отдыха, гигиену сна, прогулки на свежем воздухе и дозированные физические нагрузки.
Для медикаментозной профилактики используются препараты самых разных классов, поэтому доктор подбирает препарат с учетом индивидуальных особенностей пациента.
Профилактическая терапия подразумевает под собой ежедневный прием препарата на протяжении 6-12 мес.
Самой современной группой препаратов для профилактики мигрени являются моноклональные антитела, которые действуют на так называемый белок СGRP (кальцитонин-ген связанный пептид) или его рецептор. Этот белок – один из медиаторов боли, который выделяется в системе тройничного нерва и отвечает за головную боль при приступе мигрени.
Описанные препараты блокируют путь возникновения боли, в котором участвует белок CGRP. Препарат вводится в виде подкожной инъекции 1 раз в месяц.
Если вы обнаружили у себя признаки мигрени – обратитесь к врачу и он определит наиболее эффективную индивидуальную тактику.
В нашем медицинском центре работают доктора, прошедшие специализированную подготовку по диагностике и лечению головной боли. Они установят диагноз, подберут необходимый курс лечения и определят стратегию профилактики головной боли.
Лекарственное средство и дозу специалист подбирает персонально. Лечебно-профилактическая тактика при мигрени разная на разных этапах состояния, поэтому самолечение недопустимо.
Дополнительные методы лечения – физиотерапия и иглорефлексотерапия. Также необходима работа с психологом, направленная на преодоление хронических стрессов и депрессивных состояний.
Пациенту рекомендуется как до первого визита, так и во время лечения вести так называемый «дневник головной боли», который легко найти в сети интернет в свободном доступе. С его помощью можно отследить количество приступов в месяц, индивидуальные провоцирующие факторы, точные характеристики каждого приступа головной боли и в последующем отследить эффективность проводимого лечения.
Без квалифицированного лечения мигрени могут развиться осложнения – неврозы, психосоматические заболевания, депрессии. Может также присоединиться фоновая головная боль, плохо поддающаяся лечению.
Симптомы заболевания
По опыту могу сказать, что «классических» случаев много, но много и исключений из правил. Поэтому обо всех разнообразных симптомах и тонкостях диагностики этого заболевания рассказать в рамках данной статьи практически невозможно.
Менингит может начинаться как обычная инфекция с высокой температурой, сильной головной болью, рвотой. Характерным симптомом является напряжение мышц шеи с невозможностью дотронуться подбородком до груди, положение лежа с полусогнутыми ногами, сонливость, светобоязнь; у маленьких детей — запрокинутая назад голова, необъяснимый крик; иногда можно увидеть выбухание большого родничка. Могут ли это быть признаки тяжелой инфекции без менингита? Теоретически да, но в английском языке есть отличная фраза, которая хорошо описывает подход к диагностике в данном случае: «это менингит, пока не доказано обратное». Одним из симптомов менингококковой инфекции, которая вызывает очень тяжелые менингиты, является яркая красная или бордовая сыпь, которая не исчезает при надавливании — любая инфекция с сыпью подлежит обязательному срочному осмотру врачом!
При менингите симптоматика может развиваться очень быстро, поэтому к моменту появления нарушений сознания, судорог и других тяжелых симптомов желательно уже находиться в больнице.
Вирусные менингиты, как правило, протекают легче и чаще без осложнений, но всегда требуют пристального наблюдения, поэтому больных кладут в стационар. Лечение менингитов вообще должно проводиться только в стационарах, причем часто человек госпитализируется в специальные инфекционные отделения. Для правильной постановки диагноза и определения тактики лечения (нужен ли антибиотик, какой нужен и т. д.) существует единственный способ подтверждения диагноза — спинномозговая пункция. В спине делают прокол и берут немного жидкости, которая окружает спинной мозг и оболочки. Следует отметить, что прокол делают в той области поясницы, где спинного мозга уже нет, поэтому задеть сам спинной мозг при этом нельзя. Процедура эта не сложнее взятия крови из вены, но из-за названия родители часто пугаются. Если у вас просят согласие на эту процедуру — не надо отказываться, это значит, что состояние очень серьезное и счет может идти на часы.
Я надеюсь, что эта болезнь обойдет ваших близких стороной, и хочу предупредить — будьте внимательны к своим детям во время болезни, и если вам кажется, что течение инфекции у ребенка необычное, появились указанные выше симптомы, ребенку очень тяжело и становится хуже — вызывайте врача или скорую и не бойтесь услышать упрек в том, что вы слишком тревожные родители. И за врачей не волнуйтесь, они к этому привыкли.

